Để sử dụng toàn bộ tiện ích nâng cao của Hệ Thống Pháp Luật vui lòng lựa chọn và đăng ký gói cước.
| BỘ Y TẾ | CỘNG HÒA XÃ HỘI CHỦ NGHĨA VIỆT NAM |
| Số: 4888/QĐ-BYT | Hà Nội, ngày 12 tháng 09 năm 2016 |
VỀ VIỆC BAN HÀNH TÀI LIỆU CHUYÊN MÔN “HƯỚNG DẪN CHẨN ĐOÁN VÀ ĐIỀU TRỊ HEN TRẺ EM DƯỚI 5 TUỔI”
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ Luật Khám bệnh, chữa bệnh năm 2009;
Căn cứ Nghị định số 63/2012/NĐ-CP ngày 31 tháng 8 năm 2012 của Chính phủ quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế;
Theo đề nghị của Cục trưởng Cục Quản lý khám, chữa bệnh,
QUYẾT ĐỊNH:
Điều 1. Ban hành kèm theo Quyết định này tài liệu chuyên môn “Hướng dẫn chẩn đoán và Điều trị hen trẻ em dưới 5 tuổi”.
Điều 2. Tài liệu chuyên môn “Hướng dẫn chẩn đoán và Điều trị hen trẻ em dưới 5 tuổi” được áp dụng tại các cơ sở khám bệnh, chữa bệnh trong cả nước.
Điều 3. Bãi bỏ nội dung “Hướng dẫn chẩn đoán và Điều trị hen trẻ em” đã được ban hành tại Quyết định số 4776/QĐ-BYT ngày 04 tháng 12 năm 2009 của Bộ trưởng Bộ Y tế.
Điều 5. Các ông, bà: Chánh Văn phòng Bộ, Chánh thanh tra Bộ, Tổng Cục trưởng, Cục trưởng và Vụ trưởng các Tổng cục, Cục, Vụ thuộc Bộ Y tế, Giám đốc Sở Y tế các tỉnh, thành phố trực thuộc trung ương, Giám đốc các Bệnh viện, Viện trực thuộc Bộ Y tế, Thủ trưởng Y tế các ngành chịu trách nhiệm thi hành Quyết định này./.
|
| KT. BỘ TRƯỞNG |
CHẨN ĐOÁN VÀ ĐIỀU TRỊ HEN TRẺ EM DƯỚI 5 TUỔI
(Ban hành kèm theo Quyết định số 4888/QĐ-BYT ngày 12 tháng 9 năm 2016 của Bộ trưởng Bộ Y tế)
1.1. Định nghĩa
Hen là tình trạng viêm mạn tính đường thở với sự tham gia của nhiều tế bào và thành phần tế bào làm tăng tính đáp ứng đường thở (co thắt, phù nề, tăng Tiết đờm) gây tắc nghẽn, hạn chế luồng khí thở làm xuất hiện các dấu hiệu khò khè, khó thở, nặng ngực và ho tái diễn nhiều lần, thường xảy ra ban đêm và sáng sớm có thể hồi phục tự nhiên hoặc do dùng thuốc.
Tần suất và đặc Điểm của hen trẻ em dưới 5 tuổi:
- Hen là bệnh lý mạn tính đường hô hấp thường gặp, chiếm tỷ lệ Khoảng 1-18% dân số ở các nước. Tỷ lệ mắc bệnh trung bình là 5% (ở người lớn), 10% (ở trẻ em).
- Ở Việt Nam chưa có con số chính xác và hệ thống về tỷ lệ mắc hen cho cả nước, một số công trình nghiên cứu ở các vùng và địa phương cho thấy hen trẻ em có tỷ lệ mắc Khoảng 4-8%.
- Những năm gần đây hen trẻ em có xu hướng tăng lên, cứ 20 năm tỷ lệ hen trẻ em tăng lên 2-3 lần.
- Hen trẻ em đặc biệt là ở trẻ em < 5 tuổi thường khó chẩn đoán xác định, Điều trị cũng còn nhiều khó khăn vì những lý do sau:
+ Nguyên nhân khò khè ở trẻ em rất đa dạng và khó xác định, đặc biệt khò khè ở trẻ < 1 tuổi thường dễ nhầm với viêm tiểu phế quản. Việc chẩn đoán phân biệt với các nguyên nhân khò khè khác rất phức tạp.
+ Triệu chứng hen ở trẻ nhỏ không điển hình, khó xác định (ví dụ triệu chứng nặng ngực...).
+ Các thăm dò cận lâm sàng đặc biệt là chức năng hô hấp rất khó thực hiện vì trẻ nhỏ chưa biết hợp tác.
+ Việc tuân thủ Điều trị cũng như thực thi các biện pháp kiểm soát hen ở trẻ em < 5 tuổi còn gặp nhiều khó khăn.
1.2. Sinh lý bệnh học của hen (Xem bảng ngang)
Hen phát triển và kéo dài dưới sự tương tác giữa yếu tố di truyền và môi trường
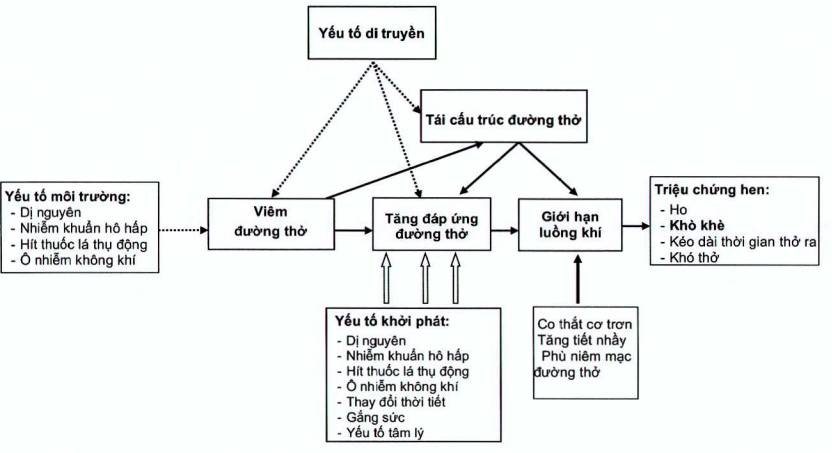
Hình 1: Sinh lý học bệnh hen
1.3. Yếu tố nguy cơ tiên lượng xấu của hen trẻ em dưới 5 tuổi
Yếu tố nguy cơ lên cơn kịch phát trong vài tháng tới:
- Không kiểm soát được triệu chứng hen.
- Có ≥ 1 cơn hen nặng trong năm qua.
- Bắt đầu vào mùa thường lên cơn hen của trẻ.
- Tiếp xúc khói thuốc lá, không khí ô nhiễm trong nhà hoặc ngoài trời, dị nguyên không khí trong nhà (mạt nhà, gián, thú nuôi, nấm mốc), đặc biệt đi kèm với nhiễm virus.
- Trẻ hoặc gia đình có vấn đề về tâm lý hoặc kinh tế-xã hội.
- Tuân thủ Điều trị duy trì kém hoặc kỹ thuật hít thuốc không đúng.
Yếu tố nguy cơ giới hạn luồng khí cố định:
- Nhập viện nhiều lần vì cơn hen nặng.
- Tiền sử bị viêm tiểu phế quản.
Yếu tố nguy cơ tác dụng phụ của thuốc:
- Toàn thân: dùng nhiều đợt corticosteroid uống hoặc liều cao corticosteroid hít.
- Tại chỗ: dùng liều trung bình/cao corticosteroid hít, kỹ thuật hít thuốc không đúng, không bảo vệ da hoặc mắt khi dùng corticosteroid phun khí dung hoặc qua buồng đệm có mặt nạ.
Để chẩn đoán hen trẻ em dưới 5 tuổi cần dựa vào bệnh sử, triệu chứng lâm sàng kết hợp với cận lâm sàng, lưu ý xem xét các chẩn đoán phân biệt khác.
2.1. Lâm sàng
Bảng 1. Các yếu tố gợi ý khả năng hen
| Yếu tố gợi ý hen | Yếu tố ít gợi ý hen |
| Có khò khè kèm 1 trong các triệu chứng: Ho Khó thở | Bất cứ dấu hiệu nào dưới đây: Các triệu chứng chỉ có khi cảm lạnh. Ho đơn thuần không kèm khò khè, khó thở. Nhiều lần nghe phổi bình thường dù bệnh nhi có triệu chứng. Có dấu hiệu/triệu chứng gợi ý chẩn đoán khác Không đáp ứng với Điều trị hen thử (thuốc giãn phế quản, các thuốc phòng ngừa hen). |
| VÀ | |
| Bất cứ dấu hiệu nào dưới đây: Triệu chứng tái phát thường xuyên Nặng hơn về đêm và sáng sớm Xảy ra khi gắng sức, cười, khóc hay tiếp xúc với khói thuốc lá, không khí lạnh, thú nuôi... Xảy ra khi không có bằng chứng nhiễm khuẩn hô hấp. Có tiền sử dị ứng (viêm mũi dị ứng, chàm da) Tiền sử gia đình (cha mẹ, anh chị em ruột) hen, dị ứng Có ran rít/ngáy khi nghe phổi Đáp ứng với Điều trị hen. |
Lưu ý: triệu chứng khò khè phải được bác sĩ nhận định chính xác, bởi vì cha mẹ của trẻ có thể nhầm khò khè với tiếng thở bất thường khác.
2.2. Cận lâm sàng
Không có xét nghiệm nào chẩn đoán chắc chắn hen ở trẻ em dưới 5 tuổi.
Bảng 2. Xét nghiệm cận lâm sàng
| Xét nghiệm | Ý nghĩa |
| X-quang ngực | Không khuyến cáo thực hiện thường quy. Chỉ định trong trường hợp hen nặng hay có dấu hiệu lâm sàng gợi ý chẩn đoán khác |
| Những thăm dò có thể thực hiện nếu có Điều kiện | |
| Xét nghiệm lẩy da hay định lượng IgE đặc hiệu | Sử dụng để đánh giá tình trạng mẫn cảm với dị nguyên. Xét nghiệm dị ứng dương tính giúp tăng khả năng chẩn đoán hen. Tuy nhiên, xét nghiệm âm tính cũng không loại trừ được hen |
| Hô hấp ký hay đo lưu lượng đỉnh (nếu trẻ có khả năng hợp tác) | Hội chứng tắc nghẽn đường dẫn khí có đáp ứng với nghiệm pháp giãn phế quản (FEV1, PEF tăng ít nhất 12% và 200ml) (trẻ dưới 5 tuổi thường không thể thực hiện được). |
| Dao động xung ký (IOS) | Đo kháng lực đường thở chuyên biệt, góp phần vào việc đánh giá giới hạn luồng khí |
| Đo FeNO | Đánh giá tình trạng viêm đường thở, không khuyến cáo thực hiện thường quy |
Lưu ý: chức năng phổi bình thường không loại được hen, đặc biệt trong trường hợp hen gián đoạn hay nhẹ. Nghiệm pháp giãn phế quản âm tính cũng không loại trừ được hen.
2.3. Tiêu chuẩn chẩn đoán
Thỏa mãn 5 tiêu chuẩn sau đây (tham khảo Bảng 1. Các yếu tố gợi ý khả năng hen):
1) Khò khè ± ho tái đi tái lại.
2) Hội chứng tắc nghẽn đường thở: lâm sàng có ran rít, ran ngáy (± dao động xung ký).
3) Có đáp ứng thuốc giãn phế quản và hoặc đáp ứng với Điều trị thử (4-8 tuần) và xấu đi khi ngưng thuốc.
4) Có tiền sử bản thân hay gia đình dị ứng ± có yếu tố khởi phát.
5) Đã loại trừ các nguyên nhân gây khò khè khác.
2.4. Phân loại theo kiểu hình
Bảng 3. Phân loại hen theo kiểu hình
| Theo triệu chứng | Theo thời gian |
| Khò khè khởi phát do virus (khò khè gián đoạn): xảy ra thành từng đợt riêng biệt, thường đi kèm với viêm đường hô hấp trên do virus và không có triệu chứng giữa các đợt. Khò khè khởi phát do vận động: khò khè xảy ra sau hoạt động thể lực gắng sức, ngoài ra trẻ hoàn toàn khỏe mạnh. Khò khè khởi phát do nhiều yếu tố: khò khè khởi phát do nhiều yếu tố như thay đổi thời Tiết, vận động, nhiễm virus, dị nguyên, trẻ vẫn còn triệu chứng giữa các đợt khò khè, thường ở trẻ có cơ địa dị ứng. | Khò khè thoáng qua: triệu chứng bắt đầu và kết thúc trước 3 tuổi, thường xảy ra ở trẻ có tiền sử đẻ non, nhẹ cân, gia đình có người hút thuốc lá, nhiễm virus tái đi tái lại, không có cơ địa dị ứng. Khò khè kéo dài: triệu chứng bắt đầu trước 3 tuổi và tiếp tục sau đó. Khò khè khởi phát muộn: triệu chứng bắt đầu sau 3 tuổi. |
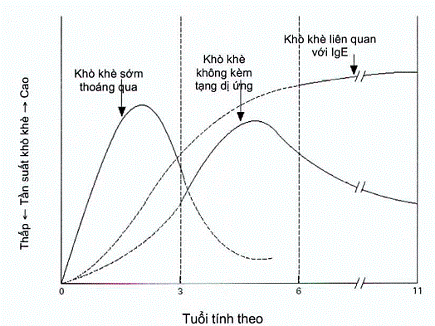
Hình 2. Kiểu hình khò khè ở trẻ em
- Kiểu hình khò khè có thể thay đổi theo thời gian và theo Điều trị.
- Phân loại hen theo triệu chứng (chú ý hai kiểu hình cần quan tâm: khò khè khởi phát do virus và đa yếu tố) để giúp quyết định chọn lựa thuốc Điều trị duy trì.
- Phân loại hen theo thời gian giúp tiên đoán bệnh sau này.
Cần tham khảo thêm chỉ số tiên đoán hen (Asthma Predictive Index: API). API (+) khi có 1 tiêu chuẩn chính hay 2 tiêu chuẩn phụ (Bảng 4. Chỉ số tiên đoán hen). Một trẻ dưới 3 tuổi có từ 4 đợt khò khè/năm trở lên kèm với API (+) có nguy cơ hen thật sự ở độ tuổi 6-13 cao hơn 4-10 lần trẻ có API (-).
Bảng 4. Chỉ số tiên đoán hen
| Tiêu chuẩn chính | Tiêu chuẩn phụ |
| Cha, mẹ bị hen Chàm da (được bác sĩ chẩn đoán) Dị ứng với dị nguyên đường hít (xác định bằng bệnh sử hay test dị ứng) | Khò khè không liên quan đến cảm lạnh Bạch cầu ái toan máu ngoại vi ≥ 4% Dị ứng thức ăn |
2.5. Chẩn đoán phân biệt
Không phải tất cả những trường hợp khò khè đều là hen. Nên thực hiện nghiệm pháp giãn phế quản ở các trẻ có khò khè (phun khí dung salbutamol 2,5mg/lần, 2-3 lần liên tiếp cách nhau 20 phút). Nếu trẻ không đáp ứng hay đáp ứng kém sau 1 giờ, cần xem xét các chẩn đoán phân biệt sau:
Bảng 5. Chẩn đoán phân biệt
| Bệnh lý | Biểu hiện |
| Viêm tiểu phế quản | Trẻ dưới 24 tháng, khò khè lần đầu, có triệu chứng nhiễm virus hô hấp trên, đáp ứng kém với thuốc giãn phế quản. |
| Viêm mũi xoang | Tiếng thở khác thường xuất phát từ vùng mũi họng, khám mũi họng thấy xuất Tiết ở mũi sau, có kèm theo mùi hôi, khám phổi hoàn toàn bình thường. |
| Dị vật đường thở | Xảy ra đột ngột, trẻ ho, thở rít, khó thở, tiền sử có hội chứng xâm nhập, X-quang phổi có hình ảnh ứ khí khu trú một bên phổi, soi phế quản gặp được dị vật. |
| Các dị tật về giải phẫu (vòng mạch, hẹp khí quản bẩm sinh...), bất thường chức năng (rối loạn vận động khí phế quản, rối loạn chức năng dây thanh âm...) | Khò khè sớm trước 6 tháng tuổi, cần kết hợp lâm sàng và các xét nghiệm: nội soi khí phế quản, CT scan. |
| Chèn ép phế quản do: u trung thất, hạch to, nang phế quản | Ho, khò khè, khó thở kéo dài, không đáp ứng với thuốc giãn phế quản. Chẩn đoán dựa vào X-quang phổi thẳng, nghiêng, CT scan ngực thấy hình ảnh khối u chèn ép đường thở |
| Thâm nhiễm phổi tăng bạch cầu ái toan | Triệu chứng lâm sàng giống hen, nguyên nhân do ký sinh trùng, giun đũa hoặc các nguyên nhân khác như thuốc hoặc dị nguyên khác, tiến triển tốt và có thể tự khỏi. |
| Trào ngược dạ dày thực quản hoặc hội chứng hít tái diễn, dò khí thực quản | Có tiền sử nôn trớ hoặc nhiễm trùng hô hấp tái diễn, cần đo pH thực quản, nội soi phế quản, chụp thực quản cản quang để xác định chẩn đoán. |
| Suy giảm miễn dịch bẩm sinh | Nhiễm trùng đường hô hấp tái nhiễm, không đáp ứng với Điều trị kháng sinh thông thường, nồng độ IgG giảm hơn 2SD so với lứa tuổi, tiền sử gia đình có anh chị em ruột bị mắc bệnh suy giảm miễn dịch bẩm sinh. |
Lưu đồ 1. Tiếp cận chẩn đoán
* Điều trị thử
- Cơn nhẹ: khí dung salbutamol
- Cơn trung bình-nặng: khí dung salbutamol + corticosteroid uống hoặc tiêm
- Triệu chứng giống hen kéo dài ≥ 8 ngày/tháng hoặc cơn trung bình- nặng cần corticosteroid uống hoặc nhập viện: corticostcroid hít liều trung bình/montelukast.
2.6. Đánh giá mức độ nặng cơn hen cấp
Các biểu hiện sớm của cơn hen cấp ở trẻ em < 5 tuổi:
- Tăng khò khè hoặc khó thở cấp tính.
- Ho tăng lên, nhất là khi trẻ đang ngủ.
- Li bì hoặc giảm vận động.
- Hạn chế hoạt động hàng ngày, kể cả ăn uống.
Bảng 6. Đánh giá mức độ nặng cơn hen cấp
| Nhẹ | Trung bình | Nặng | Nguy kịch |
| - Tỉnh | - Tỉnh | - Kích thích vật vã | - Lơ mơ, hôn mê |
| - Khó thở khi gắng sức, vẫn nằm được | - Khó thở rõ, thích ngồi hơn nằm | - Khó thở liên tục, phải nằm đầu cao | - Thở chậm, cơn ngừng thở. |
| - Nói được cả câu | - Chỉ nói cụm từ ngắn | - Nói từng từ, |
|
| - Thở nhanh, không rút lõm lồng ngực | - Thờ nhanh, rút lõm lồng ngực | - Thở nhanh, rút lõm lồng ngực rõ, | - Rì rào phế nang giảm hoặc không nghe thấy |
| - SpO2 ≥ 95% | - SpO2: 92 - 95% | - SpO2 < 92% | - Tím tái, SpO2 < 92% |
2.7. Đánh giá mức độ nặng bệnh hen
Bảng 7. Đánh giá mức độ nặng bệnh hen
| Độ nặng | Gián đoạn | Dai dẳng | ||
| Nhẹ | Vừa | Nặng | ||
| Triệu chứng ban ngày | ≤ 2 lần/tuần | ≥ 2 lần/tuần nhưng không phải hàng ngày | Hàng ngày | Cả ngày |
| Thức giấc về đêm | Không | 1-2 lần/tháng | 3-4 lần/tháng | > 1 lần/tuần |
| Dùng thuốc cắt cơn tác dụng nhanh để cải thiện triệu chứng | < 2 lần/tuần | > 2 lần/tuần nhưng không phải hàng ngày | Hàng ngày | Vài lần mỗi ngày |
| Ảnh hưởng đến hoạt động hàng ngày | Không | Đôi khi | Ảnh hưởng không thường xuyên | Ảnh hưởng thường xuyên |
Bảng 8. Đánh giá mức độ kiểm soát hen
| Triệu chứng lâm sàng Trong 4 tuần qua, trẻ có | Đã được kiểm soát | Kiểm soát một phần | Chưa được kiểm soát |
| Triệu chứng ban ngày kéo dài trên vài phút, trên 1 lần/tuần □ Có □ Không | Không có dấu hiệu nào | Có 1 hoặc 2 dấu hiệu | Có 3 hoặc 4 dấu hiệu |
| Hạn chế vận động do hen □ Có □ Không | |||
| Nhu cầu dùng thuốc cắt cơn Điều trị cấp cứu trên 1 lần/tuần □ Có □ Không | |||
| Thức giấc về đêm hoặc ho về đêm do hen □ Có □ Không |
3.1. Điều trị cơn cấp
3.1.1. Xử trí cơn hen tại nhà
Điều trị ban đầu tại nhà
- Xịt hai nhát salbutamol 200 mcg, có thể lặp lại sau mỗi 20 phút, nếu cần thiết.
- Sau đó đưa trẻ đi khám tại cơ sở y tế càng sớm càng tốt.
Cần đưa trẻ đến cơ sở y tế ngay lập tức nếu trẻ có BẤT KỲ dấu hiệu nào sau đây:
- Trẻ quá khó thở.
- Triệu chứng của trẻ không đỡ ngay sau 6 nhát xịt thuốc giãn phế quản trong 2 giờ.
- Cha mẹ trẻ hoặc người chăm sóc không thể xử trí cơn hen cấp tại nhà
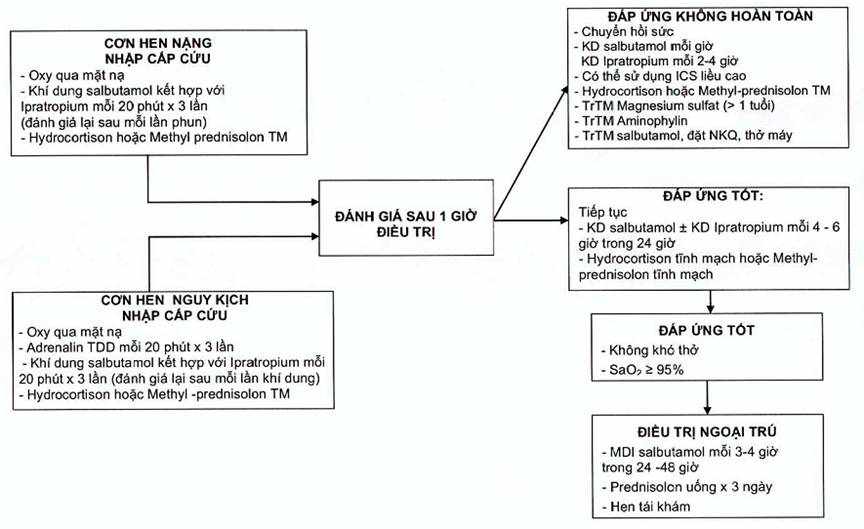
3.1.2. Xử trí cơn hen tại bệnh viện
CÁC BƯỚC ĐIỀU TRỊ CƠN HEN CẤP (XEM LƯU ĐỒ)

Lưu đồ 2. Điều trị cơn hen cấp

Liều lượng thuốc:
- Hydrocortison 5 mg/kg hay Methylprednisolon TM 1 mg/kg mỗi 6 giờ
- Magnesium sulfate (> 1 tuổi) liều trung bình 50mg/kg truyền tĩnh mạch trong 20 phút
- Theophyllin (≤ 1 tuổi).
- Aminophyllin truyền tĩnh mạch: liều tấn công 5mg/kg truyền trong 20 phút, duy trì: 1mg/kg/giờ. Nếu có Điều kiện nên theo dõi nồng độ theophyllin máu ở giờ thứ 12 và sau đó mỗi 12-24 giờ (giữ mức 60 - 110mmol/l tương ứng 10 - 15µg/ml).
- Adrenalin tiêm dưới da (Adrenalin 1‰ 0,01 ml/kg, tối đa 0,3 ml/lần mỗi 20 phút, tối đa 3 lần.
- Salbutamol: liều tấn công 15 µg/kg truyền tĩnh mạch trong 20 phút, sau đó duy trì 1 µg/kg/phút. Cần kiểm tra khí máu và kali máu mỗi 6 giờ
Đánh giá các yếu tố nguy cơ diễn biến nặng
- Tiền sử đã có cơn hen nặng hay nguy kịch.
- Phải nhập viện cấp cứu hoặc đặt nội khí quản vì cơn hen cấp trong năm qua.
- Đang sử dụng hoặc vừa ngừng sử dụng corticosteroid uống.
- Quá lệ thuộc vào thuốc giãn phế quản tác dụng nhanh (đồng vận β2).
- Tiền sử có rối loạn tâm lý hoặc trẻ hoảng sợ quá mức.
- Không hợp tác hoặc hen mất kiểm soát.
Thăm dò cận lâm sàng
Đo độ bão hòa oxy: cần thiết để theo dõi, đánh giá mức độ cơn hen cấp và diễn biến nặng.
X-quang phổi: chỉ cần thiết khi cơn hen không đáp ứng với Điều trị chuẩn, bệnh nhân có đau ngực, tràn khí dưới da, tràn khí màng phổi.
Khí máu: cần làm trong cơn hen nặng hoặc nguy kịch.
Những thuốc và biện pháp không nên sử dụng trong cơn hen cấp
- Kháng sinh: Chỉ dùng khi có bằng chứng nhiễm khuẩn.
- Truyền dịch: Chỉ khi có dấu hiệu mất nước (thận trọng tránh quá tải dịch).
- Thuốc an thần, thuốc làm lỏng chất Tiết (nhóm acetylcystein gây co thắt phế quản), thuốc gây giảm xuất Tiết nhóm kháng histamin, thuốc xiro ho có chứa dextromethorphan, vật lý trị liệu hô hấp.
3.2. Điều trị duy trì
3.2.1. Mục tiêu
- Đạt được kiểm soát tốt triệu chứng và duy trì mức độ hoạt động bình thường.
- Giảm thiểu nguy cơ diễn tiến xấu trong tương lai: giảm nguy cơ xuất hiện cơn hen cấp, duy trì chức năng hô hấp và quá trình phát triển của phổi càng gần với bình thường càng tốt và giảm thiểu tác dụng phụ của thuốc.
3.2.2. Chỉ định
- Kiểu triệu chứng gợi ý chẩn đoán hen và những triệu chứng này không được kiểm soát và/hoặc trẻ thường có các đợt khò khè (từ 3 đợt trở lên trong một mùa).
- Trẻ có những đợt khò khè nặng khởi phát bởi virus dù ít thường xuyên (1-2 đợt trong một mùa).
- Trẻ đang được theo dõi hen và cần phải sử dụng thường xuyên SABA hít (>1-2 lần/tuần).
- Trẻ vào viện vì cơn hen nặng/nguy kịch.
3.2.3. Tiếp cận
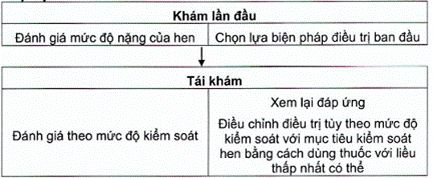
3.2.4. Lựa chọn thuốc
Khi lựa chọn thuốc cần chú ý hai kiểu hình
- Khò khè gián đoạn khởi phát do virus: Montelukast (LTRA)
- Khò khè do nhiều yếu tố khởi phát: corticosteroid hít (ICS)
3.2.5. Điều trị theo mức độ nặng của hen
Chọn lựa biện pháp Điều trị ban đầu theo mức độ nặng ở lần đánh giá đầu tiên
Bảng 9. Chọn lựa biện pháp Điều trị duy trì ban đầu theo mức độ nặng
| Mức độ nặng | Thuốc chọn lựa | Thuốc thay thế |
| Gián đoạn | SABA hít khi cần |
|
| Dai dẳng nhẹ | ICS liều thấp | LTRA |
| Dai dẳng trung bình | ICS liều trung bình | ICS liều thấp + LTRA |
| Dai dẳng nặng | ICS liều cao | ICS liều trung bình + LTRA |
SABA: đồng vận beta2 tác dụng ngắn; ICS: corticosteroid hít; LTRA: kháng thụ thể leukotrien
- Đối với hen gián đoạn dùng LTRA trong đợt bắt đầu có triệu chứng nhiễm virus đường hô hấp trên và duy trì 7-21 ngày.
3.2.6. Điều trị theo mức độ kiểm soát triệu chứng
- Sau khi đánh giá ban đầu, việc Điều trị thuốc được chọn lựa tùy thuộc mức độ kiểm soát hen. Việc tiếp cận Điều trị duy trì theo cách tăng hoặc giảm bước Điều trị thuốc giúp kiểm soát tốt triệu chứng và giảm thiểu nguy cơ xuất hiện cơn cấp cũng như tác dụng phụ của thuốc về sau. Các bước Điều trị duy trì cụ thể được trình bày ở bảng 10.
Bảng 10. Tiếp cận Điều trị duy trì theo mức độ kiểm soát triệu chứng
|
|
|
| Bước 4 | |
|
|
| Bước 3 | Hen không được kiểm soát tốt với liều ICS trung bình | |
|
|
| Bước 2 | Chẩn đoán hen, nhưng không được kiểm soát tốt với ICS liều thấp | |
|
| Bước 1 | Kiểu triệu chứng phù hợp hen và triệu chứng hen không kiểm soát tốt, hoặc có ≥ 3 cơn cấp/năm; hoặc Kiểu triệu chứng không phù hợp với hen nhưng các đợt khò khè xuất hiện thường xuyên (mỗi 6-8 tuần). Điều trị thử 3 tháng. | ||
| Cân nhắc khi trẻ có | Khò khè không thường xuyên do nhiễm virus, giữa các đợt không có hoặc ít triệu chứng | |||
| Thuốc phòng ngừa ưu tiên | LTRA (2-4 tuần) | ICS liều thấp hàng ngày | ICS liều trung bình | Tiếp tục ICS liều trung bình + chuyển chuyên gia |
| Thuốc thay thế | Không | LTRA | ICS liều thấp + LTRA | - Thêm LTRA - Tăng liều ICS |
| Thuốc cắt cơn | Thuốc đồng vận beta2 tác dụng ngắn hít khi cần (đối với mọi trẻ cm) | |||
| Lưu ý cho mọi trẻ em: Đánh giá kiểm soát triệu chứng, nguy cơ về sau, các bệnh kèm. Kỹ năng tự xử trí: giáo dục sức khỏe, kỹ thuật hít, bảng kế hoạch xử trí hen, tuân thủ Điều trị. Thường xuyên đánh giá: đáp ứng Điều trị, tác dụng phụ, thiết lập Điều trị hiệu quả với liều tối thiểu. Kiểm soát môi trường (tùy trường hợp): khói thuốc lá, dị nguyên, ô nhiễm không khí trong nhà/ngoài trời. | ||||
- Đối với trẻ 0-2 tuổi: quyết định Điều trị duy trì theo Bảng 11
Bảng 11. Quyết định Điều trị duy trì cho trẻ từ 0-2 tuổi
|
| Thuốc chọn lựa | Đánh giá sau 4 tuần | |
| Hen khởi phát do virus | LTRA | Có đáp ứng tốt: ngưng thuốc rồi theo dõi | Không đáp ứng: chuyển sang ICS, khám chuyên khoa |
| Hen khởi phát nhiều yếu tố hay có bằng chứng về dị ứng Hen dai dẳng | ICS liều thấp | Có đáp ứng tốt: tiếp tục đủ 3 tháng, rồi ngưng thuốc | Không đáp ứng: - Khám chuyên khoa - ICS liều trung bình - Hay phối hợp LTRA |
3.2.7. Đánh giá đáp ứng và Điều chỉnh Điều trị
Bảng 12. Đánh giá đáp ứng và Điều chỉnh Điều trị
| Mức độ kiểm soát | Hướng xử trí |
| Kiểm soát tốt | Cân nhắc giảm bước Điều trị khi triệu chứng hen được kiểm soát tốt trong 3 tháng hoặc hơn. Chọn thời Điểm giảm bước Điều trị thích hợp (không bị nhiễm khuẩn hô hấp, không đi du lịch, không vào những lúc thời Tiết thay đổi). Đối với trẻ được Điều trị duy trì với ICS thì giảm 25-50% liều ICS mỗi 3 tháng. |
| Kiểm soát một phần | Trước khi tăng bậc Điều trị cần kiểm tra, Điều chỉnh kỹ thuật hít thuốc; bảo đảm tuân thủ tốt với liều thuốc đã kê đơn. Tìm hiểu các yếu tố nguy cơ: phơi nhiễm với dị nguyên, khói thuốc lá... |
| Không kiểm soát | Cần tăng bậc Điều trị sau khí đã kiểm tra các vấn đề trên. |
3.2.8. Tái khám
- Sau mỗi cơn hen cấp, trẻ cần được tái khám trong vòng 1 tuần. Tần suất tái khám tùy thuộc mức độ kiểm soát hen ban đầu, đáp ứng với Điều trị và khả năng tự xử trí của bố mẹ trẻ. Tốt nhất trẻ cần được tái khám sau 1-3 tháng bắt đầu Điều trị, sau đó 3 - 6 tháng/lần.
- Cần đánh giá mức độ kiểm soát hen, yếu tố nguy cơ, tác dụng phụ của thuốc, tuân thủ Điều trị và hỏi bố mẹ trẻ có lo lắng gì không ở mỗi lần tái khám. Theo dõi chiều cao của trẻ ít nhất 1 lần/năm.
- Nếu trẻ có thể đo được hô hấp ký hoặc dao động xung ký, cần tiến hành đo mỗi 3 tháng một lần để giúp quyết định nâng hoặc giảm bậc Điều trị.
3.2.9. Ngưng Điều trị
- Cân nhắc ngưng Điều trị duy trì nếu bệnh nhân hết triệu chứng trong 6-12 tháng, đang ở bước Điều trị thấp nhất và không có yếu tố nguy cơ. Tuy nhiên, không nên ngưng Điều trị vào mùa trẻ hay bị nhiễm khuẩn hô hấp, mùa có nhiều phấn hoa và lúc trẻ đang đi du lịch.
- Trường hợp ngưng Điều trị duy trì, cần tái khám sau 3-6 tuần để kiểm tra. Nếu có tái xuất hiện triệu chứng cần Điều trị lại.
3.2.10. Liều lượng thuốc Điều trị duy trì
Bảng 13. Liều lượng thuốc Điều trị duy trì cho trẻ dưới 5 tuổi
| Thuốc | Liều lượng (mcg/ngày) | ||
| Thấp | Trung bình | Cao | |
| Fluticason propionate MDI (HFA) + buồng đệm | 100 | 200 | 400 |
| Beclomethason dipropionate MDI (HFA) + buồng đệm | 100 | 200 | 400 |
| Budesonid MDI + buồng đệm | 200 | 400 | 800 |
| Montelukast | Trẻ từ 6 tháng-5 tuổi: 4 mg/ngày uống vào buổi tối | ||
HFA: chất đẩy hydrofluoralkane; MDI: bình hít định liều
3.2.11. Chọn lựa dụng cụ hít
Bảng 14. Chọn lựa dụng cụ hít cho trẻ dưới 5 tuổi
| Tuổi | Dụng cụ khuyến cáo | Dụng cụ thay thế |
| 0-3 tuổi | MDI với buồng đệm và mặt nạ | Phun khí dung với mặt nạ |
| 4-5 tuổi | MDI với buồng đệm và ống ngậm | MDI với buồng đệm và mặt nạ, hoặc phun khí dung với ống ngậm hay mặt nạ |
3.2.12. Các biện pháp phòng ngừa
Các biện pháp phòng ngừa hen tiên phát
- Khuyến khích đẻ thường, không nên mổ đẻ. Không để bà mẹ đang mang thai và trẻ sau khi sinh hít khói thuốc lá.
- Bú sữa mẹ.
- Không khuyến khích sử dụng rộng rãi kháng sinh phổ rộng, paracetamol cho trẻ trong năm đầu đời.
Các biện pháp phòng ngừa hen thứ phát
- Tránh tiếp xúc khói thuốc lá, khói bếp, các dị nguyên môi trường, bụi nhà, phấn hoa... và các dị nguyên khác.
- Giảm cân cho trẻ thừa cân/béo phì.
- Tránh các thuốc chống viêm giảm đau non-steroid, thuốc chẹn beta, thức ăn, các chất phụ gia nếu biết các chất này gây triệu chứng hen.
TÀI LIỆU THAM KHẢO
1. Global Initiative for Asthma (2016). Global Strategy for Asthma Management and Prevention.
2. Global Initiative for Asthma (2016). Diagnosis and Management of Asthma in Children 5 Years and younger - Pocket Guide for Health Professionals.
3. Global Initiative for Asthma (2009). Global Strategy for Asthma Management and Prevention in Children 5 Years and Younger.
4. Global Initiative for Asthma (2005). Pocket Guide for Asthma Management and Prevention in Children.
5. Hamasaki Y, Kohno Y, Ebisawa M, Kondo N, Nishima S, Nishimuta T, Morikawa A; Japanese Society of Allergology; Japanese Society of Pediatric Allergy and Clinical Immunology (2014). Japanese Guideline for Childhood Asthma 2014; Allergol Int.; 63(3): 335-56.
6. British Thoracic Society and Scottish Intercollegiate Guidelines Network (SIGN 141) (2014). British guideline on the management of asthma - A national clinical guideline.
7. National Asthma Council Australia (2015). Australian Asthma Handbook - Quick Reference Guide - Version 1.1 (2015)
8. Papadopoulos NG et al (2012). International consensus on (ICON) pediatric asthma; Allergy, 67(8); 976-97.
9. Bacharier LB, Boner A, Carlsen KH, Eigenmann PA, Frischer T, Götz M, Helms PJ, Hunt J, Liu A, Papadopoulos N, Platts-Mills T, Pohunek P, Simons FE, Valovirta E, Wahn U, Wildhaber J; European Pediatric Asthma Group (2008). Diagnosis and treatment of asthma in childhood: a PRACTALL consensus report; Allergy; 63(1): 5-34.
10. Taketomo CK, Hodding JH, Kraus DM (2010). Pediatric Dosage Handbook, 17th Edition, Lexi-Comp, Inc.
11. Brand PL, Caudri D, Eber E, Gaillard EA, Garcia-Marcos L, Hedlin G, Henderson J, Kuehni CE, Merkus PJ, Pedersen S, Valiulis A, Wennergren G, Bush A (2014). Classification and pharmacological treatment of preschool wheezing: changes since 2008. Eur Respir J.; 43(4): 1172-7.
12. Schultz A, Brand PL (2011). Episodic viral wheeze and multiple trigger wheeze in preschool children: a useful distinction for clinicians? Paediatr Respir Rev.; 12(3): 160-4.
13. Litonjua AA, Weiss ST (2015). Risk factors for asthma. UpToDate; Sep 2015
14. Guilbert TW, Lemanske RF (2015). Wheezing phenotypes and prediction of asthma in young children. UpToDate; Sep 2015.
15. Dịch tễ học, chẩn đoán và Điều trị và phòng bệnh hen. Nhà xuất bản Y học - 2008 (Dự án phòng và chống hen. Bộ Y tế).
16. Quyết định số 4776/QĐ/BYT ngày 4.12.1009, Hướng dẫn chẩn đoán, Điều trị hen phế quản ở trẻ em.
DANH MỤC CÁC THUỐC TRỊ HEN TRẺ EM DƯỚI 5 TUỔI
| Thuốc | Biệt dược | Dạng thuốc |
| Cường beta 2 tác dụng ngắn | ||
| Salbutamol | Ventolin, Salbutamol | - Dạng khí dung 2,5mg/2,5 ml - Dạng xịt 100mcg/nhát |
| Kết hợp cường beta 2 tác dụng ngắn và kháng cholinergic | ||
| Salbutamol/ Ipratropium | Combivent | - Dạng khí dung (2,5 mg salbutamol/500 mcg ipratropium) |
| Nhóm Methylxanthine Chú ý: tổng liều (bao gồm tất cả các thuốc nhóm methylxanthine) không quá 10mg/kg/ngày. Không dùng kèm thuốc nhóm macrolide vì nguy cơ độc tính gây biến chứng tim mạch. | ||
| Aminophylline | Diaphyllin | - Ống 240mg/5ml (4,8%) pha với dung dịch glucose 5%, truyền tĩnh mạch trong cấp cứu cơn khó thở cấp. |
| Glucocorticosteroids dạng phun hít Chú ý: cần súc miệng sau sử dụng các thuốc dạng phun hít có chứa Glucocorticosteriod | ||
| Budesonide | Pulmicort | - Dạng khí dung (500 mcg/2ml) |
| Fluticasone | Flixotide | - Dạng khí dung (500 mcg/2ml) - Dạng xịt (125 mcg/nhát xịt) |
| Glucocorticosteroids đường toàn thân | ||
| Prednisolone | Prednisolone | - Viên 5 mg |
| Methylprednisolone | Medrol Solumedrol | - Viên 4mg; 16 mg - Lọ 40 mg tiêm tĩnh mạch. |
| Hydrocortisol | Hydrocortisol | - Ống 100 mg tiêm |
| Kháng leukotrien | ||
| Montelukast | Singulair | - Dạng gói 4mg, dạng viên nhai 4mg |
HƯỚNG DẪN SỬ DỤNG CÁC DỤNG CỤ HÍT TRONG TRỊ HEN TRẺ EM DƯỚI 5 TUỔI
1. Sử dụng bình hít định liều (MDI) với buồng đệm
Các buồng đệm được sản xuất hiện nay đều có van ngăn không cho hơi thở ra của bệnh nhi đi vào buồng đệm.
- Trong mọi trường hợp, không được nhầm lẫn các loại MDI với nhau (phân biệt nhờ màu sắc).
- Trước khi hít, MDI phải được lắc kỹ.
- Gắn MDI vào bầu hít.
- Đầu trẻ nên được giữ thẳng và hơi ngửa ra sau.
- Ấn MDI để xịt thuốc.
- Đặt mặt nạ che kín mũi và miệng.
- Cho trẻ hít thở bình thường Khoảng 5 nhịp (10 giây).
- Mỗi lần xịt, trẻ phải hít hết thuốc trong bầu hít.
- Khoảng cách giữa 2 lần xịt Khoảng 1-2 phút.
Trường hợp sử dụng bình hít định liều với buồng đệm có đầu ngậm (cho trẻ từ 4 tuổi trở lên) thì kỹ thuật tương tự như trên, chỉ khác là thay vì đặt mặt nạ che kín mũi và miệng thì trẻ ngậm trực tiếp vào đầu ngậm của buồng đệm.

| 1. Lắc MDI vài cái | 2. Gắn MDI vào buồng đệm |

| 3. Ngậm kín môi vào đầu ngậm của buồng đệm | 4. Ấn MDI 1 lần để xịt thuốc, cho trẻ hít thở bình thường qua miệng Khoảng 10 giây |
Hình 1. Hướng dẫn sử dụng bình hít định liều với buồng đệm và ống ngậm

Hình 2. Buồng đệm với đầu ngậm và buồng đệm với mặt nạ
Lưu ý: Sau mỗi lần hít thuốc corticosteroid, cần hướng dẫn trẻ súc miệng bằng nước sạch.
2. Sử dụng máy phun khí dung
- Rửa tay sạch sẽ và bảo đảm máy phun khí dung sạch.
- Đong chính xác lượng thuốc nhỏ vào bầu phun khí dung. Có thể pha thêm nước muối sinh lý. Nếu dùng loại thuốc đã pha sẵn thì không cần dùng nước muối. Lượng dịch trong bầu phun sau khi pha vào Khoảng 2,5 ml.
- Nối ống ngậm với ống nối chữ T và rồi gắn phần này với bầu phun của máy phun khí dung hoặc gắn mặt nạ với bầu phun khí dung.
- Mặt nạ phải che kín được cả miệng và mũi; viền mặt nạ phải vừa khớp lên mặt bệnh nhi.
- Bật máy và kiểm tra xem thử có phun sương không?
- Trong quá trình phun khí dung, trẻ nên ngồi thẳng hoặc nếu không thì phải dùng ống nối gấp khúc để cho bầu phun khí dung của máy luôn được giữ thẳng.
- Thở ra nhẹ nhàng. Khi sương bắt đầu được phun ra, hít từ từ và sâu qua miệng, Khoảng 3-5 giây cho mỗi lần thở. Nếu được, hướng dẫn trẻ nín thở 10 giây trước khi thở ra.
- Tiếp tục phun khí dung cho đến khi hết thuốc trong bầu phun của máy.
- Nhờ có van thở ra ở ống ngậm nên lượng thuốc mất ra ngoài tương đối ít.

| Hình 3. Máy phun khí dung kèm ống ngậm và mặt nạ | Hình 4. Phun sương qua mặt nạ cho trẻ nhỏ (www.pari.com) |
- Sau khi dùng, tháo mặt nạ hay ống ngậm, bầu phun ra khỏi ống dẫn nhựa; rửa mặt nạ, ống ngậm, bầu phun dưới vòi nước, để khô. Lắp trở lại vào ống dẫn rồi mở công tắc cho máy chạy Khoảng 10-20 giây để làm khô phía trong. Bầu phun, mặt nạ, ống ngậm, dây nối với máy khí dung là các dụng cụ dùng riêng cho từng bệnh nhân, không được dùng chung để tránh lây nhiễm bệnh.
Lưu ý: Sau mỗi lần phun khí dung thuốc corticosteroid, cần hướng dẫn trẻ súc miệng bằng nước sạch.
|
| Ngày tháng năm |
PHỤ LỤC 3: BẢNG KẾ HOẠCH QUẢN LÝ VÀ XỬ TRÍ HEN
Họ tên bệnh nhân: …………………………………………………….. Ngày sinh: ………………….
Tên người nhà cần liên lạc: ………………………………………….. SĐT:………………………….
Tên bác sĩ: ……………………………………………………………... SĐT:…………………………
| QUAN TRỌNG: Các yếu tố khởi phát □ Khói thuốc lá □ Vật nuôi □ Bụi □ Thức ăn □ Lạnh/nhiễm vi rút □ Thể dục □ Theo mùa □ Khác |
| Phân độ nặng: □ Nặng kéo dài □ Vừa kéo dài □ Nhẹ kéo dài □ Từng cơn |
|
| BỆNH ỔN ĐỊNH | TIẾP TỤC | Bạn đang làm rất tốt | ||
| Trẻ đạt được TẤT CẢ: □ Thở bình thường □ Không ho hoặc khò khè □ Không thức giấc ban đêm do hen □ Có thể chạy nháy vui chơi bình thường | Bước 1: Tiếp tục sử dụng thuốc duy trì suyễn (mỗi ngày) | ||||
| Tên thuốc | Liều lượng | Thời Điểm dùng | |||
| …………… …………… …………… | …………… …………… …………… | ……………… ……………… ……………… | |||
|
| BỆNH ĐANG XẤU ĐI | CẦN THẬN TRỌNG | |||
|
| Trẻ có bất kỳ dấu hiệu nào dưới đây: □ Khó thở □ Ho hoặc khò khè □ Đau ngực □ Hạn chế hoạt động □ Thức giấy ban đêm vì hen | Bước 1: Tiếp tục dùng thuốc như vùng xanh và thêm thuốc cắt cơn: Thuốc …………, xịt…… nhát xịt trực tiếp/qua buồng đệm Lặp lại sau 20 phút nếu cần, tối đa 3 lần xịt mỗi lần 2 nhát. | |||
| Bước 2: Theo dõi - Nếu trẻ khỏe hẳn, quay lại vùng xanh - Nếu các biểu hiện còn tiếp tục hoặc quay lại trong vài giờ sau đó, cần gọi ngay cho bác sĩ để tham vấn | |||||
| Bước 3: Nếu các biểu hiện bên nặng hơn hoặc kéo dài >2 giờ Chuyển qua vùng ĐỎ | |||||
|
| BỆNH RẤT NẶNG | CẦN CẤP CỨU NGAY | |||
|
| Trẻ có MỘT trong những biểu hiện: □ Thuốc không hiệu quả □ Rất khó thở □ Thở co kéo □ Không thể nói chuyện/đi lại □ Tím môi/đầu chi | Đưa đến phòng cấp cứu gần nhất và tiếp tục sử dụng thuốc xịt cắt cơn …………. nhát qua buồng đệm trên đường. | |||
HỖ TRỢ TỪ NHÀ TRƯỜNG KHI TRẺ CÓ CƠN SUYỄN
Các dấu hiệu cần xử trí ngay: khi trẻ có
- Ho tăng lên hoặc kéo dài, khò khè
- Khó thở, thở ồn ào, thở nhanh
- Tức ngực, đau ngực
- Phập phồng cánh mũi
- Chỉ có thể nói từng đoạn ngắn hoặc không thể nói được
- Than mệt, bứt rứt, sợ hãi, hoảng loạn
- PEF thấp
Xử trí ban đầu:
- Ngưng ngay hoạt động gắng sức của trẻ, đưa trẻ khỏi nơi có yếu tố khởi phát cơn
- Cho trẻ ở nơi có thể theo dõi sát được. KHÔNG ĐỂ TRẺ MỘT MÌNH.
- Giúp trẻ chọn được tư thế thoải mái, đừng ép trẻ nằm xuống.
- Giúp trẻ sử dụng thuốc xịt cắt cơn Ventotin 2 - 4 nhát mỗi 20 phút (qua buồng đệm nếu cần).
- Gọi phòng Y tế nhà trường.
- Đánh giá lại đáp ứng sau 5 đến 10 phút.
- Nếu không đáp ứng gọi cấp cứu.
- Nếu đáp ứng theo dõi và xịt Ventolin mỗi 4 giờ - Liên hệ với gia đình trẻ.
GỌI CẤP CỨU NGAY nếu trẻ có một trong các dấu hiệu sau:
- Khó thở nhiều
- Nói ngắt quãng
- Bứt rứt, bồn chồn
- Xanh tím môi
- 1Quyết định 3312/QĐ-BYT năm 2015 ban hành tài liệu chuyên môn Hướng dẫn chẩn đoán và điều trị một số bệnh thường gặp ở trẻ em do Bộ trưởng Bộ Y tế ban hành
- 2Quyết định 439/QĐ-BYT năm 2016 Hướng dẫn chẩn đoán và điều trị bệnh do vi rút Zika do Bộ trưởng Bộ Y tế ban hành
- 3Quyết định 4299/QĐ-BYT năm 2016 phê duyệt Dự án chủ động dự phòng, phát hiện sớm, chẩn đoán, điều trị, quản lý bệnh ung thư, tim mạch, đái tháo đường, bệnh phổi tắc nghẽn mạn tính, hen phế quản và các bệnh không lây nhiễm khác, giai đoạn 2016-2020 do Bộ trưởng Bộ Y tế ban hành
- 4Quyết định 4984/QĐ-BYT năm 2016 về tài liệu chuyên môn Hướng dẫn chẩn đoán và điều trị bệnh Hemophilia sửa đổi, bổ sung do Bộ trưởng Bộ Y tế
- 5Quyết định 5643/QĐ-BYT năm 2015 tài liệu chuyên môn Hướng dẫn chẩn đoán và điều trị bệnh về tai mũi họng do Bộ trưởng Bộ Y tế ban hành
- 6Quyết định 2681/QĐ-BYT năm 2022 về thành lập Hội đồng thẩm định và nghiệm thu Tài liệu sửa đổi, bổ sung Tài liệu "Hướng dẫn Phát hiện sớm - Can thiệp sớm trẻ khuyết tật" tại Quyết định 970/QĐ-BYT do Bộ trưởng Bộ Y tế ban hành
- 1Luật khám bệnh, chữa bệnh năm 2009
- 2Nghị định 63/2012/NĐ-CP quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế
- 3Quyết định 3312/QĐ-BYT năm 2015 ban hành tài liệu chuyên môn Hướng dẫn chẩn đoán và điều trị một số bệnh thường gặp ở trẻ em do Bộ trưởng Bộ Y tế ban hành
- 4Quyết định 439/QĐ-BYT năm 2016 Hướng dẫn chẩn đoán và điều trị bệnh do vi rút Zika do Bộ trưởng Bộ Y tế ban hành
- 5Quyết định 4299/QĐ-BYT năm 2016 phê duyệt Dự án chủ động dự phòng, phát hiện sớm, chẩn đoán, điều trị, quản lý bệnh ung thư, tim mạch, đái tháo đường, bệnh phổi tắc nghẽn mạn tính, hen phế quản và các bệnh không lây nhiễm khác, giai đoạn 2016-2020 do Bộ trưởng Bộ Y tế ban hành
- 6Quyết định 4984/QĐ-BYT năm 2016 về tài liệu chuyên môn Hướng dẫn chẩn đoán và điều trị bệnh Hemophilia sửa đổi, bổ sung do Bộ trưởng Bộ Y tế
- 7Quyết định 5643/QĐ-BYT năm 2015 tài liệu chuyên môn Hướng dẫn chẩn đoán và điều trị bệnh về tai mũi họng do Bộ trưởng Bộ Y tế ban hành
- 8Quyết định 2681/QĐ-BYT năm 2022 về thành lập Hội đồng thẩm định và nghiệm thu Tài liệu sửa đổi, bổ sung Tài liệu "Hướng dẫn Phát hiện sớm - Can thiệp sớm trẻ khuyết tật" tại Quyết định 970/QĐ-BYT do Bộ trưởng Bộ Y tế ban hành
Quyết định 4888/QĐ-BYT năm 2016 về tài liệu chuyên môn Hướng dẫn chẩn đoán và điều trị hen trẻ em dưới 5 tuổi do Bộ trưởng Bộ Y tế ban hành
- Số hiệu: 4888/QĐ-BYT
- Loại văn bản: Quyết định
- Ngày ban hành: 12/09/2016
- Nơi ban hành: Bộ Y tế
- Người ký: Nguyễn Viết Tiến
- Ngày công báo: Đang cập nhật
- Số công báo: Đang cập nhật
- Ngày hiệu lực: 12/09/2016
- Tình trạng hiệu lực: Kiểm tra




