Để sử dụng toàn bộ tiện ích nâng cao của Hệ Thống Pháp Luật vui lòng lựa chọn và đăng ký gói cước.
| BỘ Y TẾ | CỘNG HÒA XÃ HỘI CHỦ NGHĨA VIỆT NAM |
| Số: 3983/QĐ-BYT | Hà Nội, ngày 03 tháng 10 năm 2014 |
QUYẾT ĐỊNH
VỀ VIỆC BAN HÀNH TÀI LIỆU “HƯỚNG DẪN QUY TRÌNH KỸ THUẬT NỘI KHOA, CHUYÊN NGÀNH TIM MẠCH”
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ Luật khám bệnh, chữa bệnh năm 2009;
Căn cứ Nghị định số 63/2012/NĐ-CP ngày 31/8/2012 của Chính Phủ quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế;
Xét Biên bản họp của Hội đồng nghiệm thu Hướng dẫn Quy trình kỹ thuật khám bệnh, chữa bệnh Nội khoa, chuyên ngành Tim mạch của Bộ Y tế;
Theo đề nghị của Cục trưởng Cục Quản lý Khám, chữa bệnh,
QUYẾT ĐỊNH:
Điều 1. Ban hành kèm theo Quyết định này tài liệu “Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch”, gồm 58 quy trình kỹ thuật.
Điều 2. Tài liệu “Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch” ban hành kèm theo Quyết định này được áp dụng tại các cơ sở khám bệnh, chữa bệnh.
Căn cứ vào tài liệu hướng dẫn này và điều kiện cụ thể của đơn vị, Giám đốc cơ sở khám bệnh, chữa bệnh xây dựng và ban hành tài liệu Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch phù hợp để thực hiện tại đơn vị.
Điều 3. Quyết định này có hiệu lực kể từ ngày ký ban hành.
Điều 4. Các ông, bà: Chánh Văn phòng Bộ, Cục trưởng Cục Quản lý Khám, chữa bệnh, Chánh Thanh tra Bộ, Cục trưởng và Vụ trưởng các Cục, Vụ thuộc Bộ Y tế, Giám đốc các bệnh viện, Viện có giường bệnh trực thuộc Bộ Y tế, Giám đốc Sở Y tế các tỉnh, thành phố trực thuộc trung ương, Thủ trưởng Y tế các Bộ, Ngành và Thủ trưởng các đơn vị có liên quan chịu trách nhiệm thi hành Quyết định này./.
|
Nơi nhận: | KT. BỘ TRƯỞNG |
DANH SÁCH
HƯỚNG DẪN QUY TRÌNH KỸ THUẬT NỘI KHOA, CHUYÊN NGÀNH TIM MẠCH
(Ban hành kèm theo Quyết định số: 3983/QĐ-BYT ngày 03 tháng 10 năm 2014 của Bộ trưởng Bộ Y tế).
| TT | TÊN QUY TRÌNH KỸ THUẬT |
| Chương 1. Các quy trình kỹ thuật can thiệp tim mạch | |
| 1. | Chụp động mạch vành |
| 2. | Đánh giá phân số dự trữ lưu lượng vành (FFR) |
| 3. | Can thiệp động mạch thận |
| 4. | Đặt Filter lọc máu tĩnh mạch chủ |
| 5. | Thông tim chẩn đoán |
| 6. | Đặt dù lọc máu động mạch trong can thiệp nội mạch máu |
| 7. | Đóng các lỗ rò động mạch, tĩnh mạch |
| 8. | Bít lỗ thông liên nhĩ/ liên thất/ ống động mạch |
| 9. | Bít lỗ thông liên nhĩ/ liên thất/ ống động mạch |
| 10. | Bít tiểu nhĩ trái bằng dụng cụ phòng ngừa biến cố tắc mạch ở người bệnh rung nhĩ |
| 11. | Nong hẹp eo động mạch chủ + đặt stent |
| 12. | Điều trị tế bào gốc ở người bệnh sau nhồi máu cơ tim cấp |
| 13. | Đặt stent ống động mạch |
| 14. | Bít lỗ thông liên nhĩ/ liên thất/ ống động mạch |
| 15. | Đặt bóng đối xung động mạch chủ |
| 16. | Siêu âm trong lòng mạch vành |
| 17. | Khoan các tổn thương vôi hóa ở động mạch |
| 18. | Nong màng ngoài tim bằng bóng trong điều trị tràn dịch màng ngoài tim mạn tính |
| 19. | Nong van động mạch chủ |
| 20. | Nong van động mạch phổi |
| 21. | Nong hẹp van hai lá bằng bóng Inoue |
| 22. | Nong và đặt stent động mạch vành |
| 23. | Triệt đốt thần kinh giao cảm động mạch thận bằng năng lượng tần số radio qua đường ống thông trong điều trị tăng huyết áp kháng trị |
| 24. | Đặt stent phình động mạch chủ |
| 25. | Thay van động mạch chủ qua da |
| Chương 2. Các quy trình kỹ thuật về điện tim và điện sinh lý tim | |
| 26. | Theo dõi điện tim bằng máy ghi biến cố tim |
| 27. | Cấy máy tạo nhịp vĩnh viễn điều trị các rối loạn nhịp chậm |
| 28. | Đặt máy tạo nhịp tạm thời với điện cực trong buồng tim |
| 29. | Cấy máy tạo nhịp vĩnh viễn điều trị tái đồng bộ tim (CRT) |
| 30. | Cấy máy phá rung tự động (ICD) |
| 31. | Điện tim thường |
| 32. | Holter điện tâm đồ |
| 33. | Holter huyết áp |
| 34. | Lập trình máy tạo nhịp tim |
| 35. | Nghiệm pháp atropin |
| 36. | Nghiệm pháp bàn nghiêng |
| 37. | Nghiệm pháp gắng sức điện tâm đồ |
| 38. | Thăm dò điện sinh lý tim |
| 39. | Kích thích tim vượt tần số điều trị loạn nhịp |
| 40. | Ghi điện tim qua chuyển đạo thực quản |
| 41. | Điều trị rối loạn nhịp tim bằng sóng tần số radio |
| 42. | Điều trị rối loạn nhịp tim bằng sóng tần số radio |
| 43. | Điều trị rối loạn nhịp tim bằng sóng tần số radio |
| 44. | Điều trị rung nhĩ bằng năng lượng sóng tần số radio sử dụng hệ thống lập bản đồ ba chiều giải phẫu- điện học các buồng tim |
| Chương 3. Các quy trình kỹ thuật siêu âm tim-mạch | |
| 45. | Siêu âm doppler mạch máu |
| 46. | Siêu âm tim cản âm |
| 47. | Siêu âm tim gắng sức (thảm chạy, thuốc) |
| 48. | Siêu âm tim qua thực quản |
| 49. | Siêu âm doppler tim |
| 50. | Siêu âm tim 4D |
| 51. | Siêu âm tim cấp cứu tại giường |
| Chương 4. Một số quy trình kỹ thuật khác | |
| 52. | Điều trị tiêu sợi huyết cấp cứu đường tĩnh mạch trong kẹt van cơ học |
| 53. | Điều trị suy tĩnh mạch bằng laser nội mạch |
| 54. | Điều trị suy tĩnh mạch bằng năng lượng sóng tần số radio |
| 55. | Gây xơ tĩnh mạch điều trị suy, giãn tĩnh mạch mãn tính |
| 56. | Sốc điện điều trị các rối loạn nhịp nhanh |
| 57. | Sốc điện điều trị rung nhĩ |
| 58. | Dẫn lưu màng ngoài tim |
(Tổng số 58 quy trình kỹ thuật)
Chương I.
CÁC QUY TRÌNH KỸ THUẬT CAN THIỆP TIM MẠCH CHỤP ĐỘNG MẠCH VÀNH
I. ĐẠI CƯƠNG
Chụp động mạch vành là thủ thuật cơ bản và sử dụng rất rộng rãi trong các quy trình can thiệp về tim mạch với mục đích đánh giá toàn bộ hệ động mạch vành về mặt hình thái. Chụp động mạch vành được tiến hành với việc sử dụng các ống thông chuyên dụng để đưa thuốc cản quang vào trong lòng động mạch vành, qua đó hiển thị hình ảnh của hệ động mạch vành trên màn hình tăng sáng, dựa vào các hình ảnh này cho phép đánh giá những tổn thương của hệ động mạch vành như hẹp, tắc, lóc tách, huyết khối,…
II. CHỈ ĐỊNH
1. Nhồi máu cơ tim cấp có ST chênh lên.
2. Đau ngực không ổn định và nhồi máu cơ tim không ST chênh lên
3. Đau thắt ngực ổn định: chụp ĐMV nhằm mục đích xét can thiệp khi các thăm dò không xâm lấn thấy nguy cơ cao hoặc vùng thiếu máu cơ tim rộng, hoặc người bệnh đã được điều trị tối ưu nội khoa không khống chế được triệu chứng.
4. Có thể chỉ định ở những người bệnh nghi ngờ có bệnh mạch vành hoặc đã biết trước có bệnh mạch vành.
5. Chụp động mạch vành kiểm tra trước phẫu thuật tim, mạch máu lớn ở người lớn tuổi (nam > 45; nữ >50).
6. Chụp động mạch vành kiểm tra trước những phẫu thuật không phải tim mạch ở những người bệnh nghi ngờ bệnh mạch vành.
7. Sau cấp cứu ngừng tuần hoàn ngoài bệnh viện.
8. Đau ngực tái phát sau can thiệp động mạch vành hoặc sau phẫu thuật làm cầu nối chủ - vành.
9. Suy tim không rõ nguyên nhân.
10. Chụp động mạch vành kiểm tra những bất thường động mạch vành được phát hiện trên chụp cắt lớp vi tính đa dãy động mạch vành.
11. Những người bệnh có rối loạn nhịp nguy hiểm (nhịp nhanh thất, blốc nhĩ-thất,...).
12. Một số trường hợp đặc biệt khác (nghề nghiệp, lối sống nguy cơ cơ cao; kết hợp thăm dò khác…)
III. CHỐNG CHỈ ĐỊNH
Gần như không có chống chỉ định tuyệt đối với chụp động mạch vành, chỉ lưu ý những chống chỉ định tương đối như:
- Người bệnh trong tình trạng nhiễm khuẩn nặng
- Người bệnh có tiền sử sốc phản vệ với thuốc cản quang
- Người bệnh suy thận nặng
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ và 02 kỹ thuật viên được đào tạo thành thạo về tim mạch can thiệp.
2. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain).
- Catheter chụp mạch vành
+ Ống thông Judkins (JR, JL) các cỡ
+ Ống thông chụp mạch vành trong trường hợp sử dụng đường động mạch quay: Tiger 5F, Ikari 6F
Các loại ống thông khác tùy thủ thuật: Amplatz (AL, AR), ống thông đa dụng (MP)

| A | B |
Hình A: Bộ ống thông thường dùng trong chụp động mạch vành từ động mạch đùi (ống thông chụp ĐMV phải Judkins (JR); ống thông chụp động mạch vành trái (JL); và ống thông pigtail để chụp buồng thất trái). Hình B: Các loại ống thông khác để chụp ĐMV, từ trái qua phải (ống thông chụp ĐMV phải loại 3D; JL; Ồng thông chụp ĐM vú trong trái (LIMA); ống thông Amplatz trái; VB; Cobra; Amplatz phải; Simon; JR)
- Guidewire dẫn đường cho catheter.
- Dây nối với lọ thuốc cản quang.
- 01 xilanh xoáy để lấy và bơm thuốc cản quang
- Heparin: lấy 5000 đơn vị vào một xilanh 10ml. Dùng heparin nếu sử dụng đường vào là động mạch quay, trường hợp đường vào là động mạch đùi thì không cần dùng heparin.
- Nitroglycerin (NTG): lấy 2mg nitroglycerin pha với vừa đủ 20ml nước muối sinh lý để tạo thành dung dịch có hàm lượng nitroglycerin 100 microgam/1ml.
- Các thuốc sử dụng sau khi mở đường vào mạch máu
+ Với động mạch quay, sau khi mở đường vào mạch máu, tiêm vào động mạch quay từ 3000 - 5000 đơn vị heparin, 200 µg nitroglycerin. Có thể dùng thêm 100 µg verapamil.
+ Với động mạch đùi, không cần tiêm heparin và nitroglycerin (nếu chỉ chụp ĐMV).
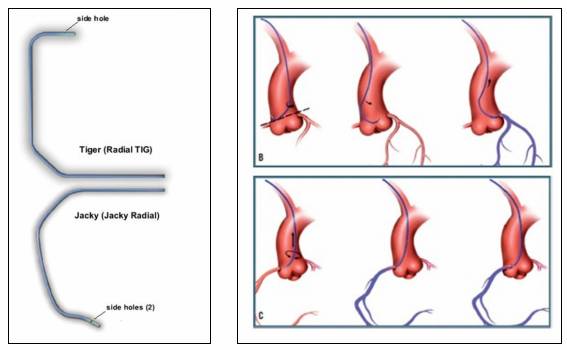
Hình 2. Ống thông Tiger (Radial TIG) trong chụp ĐMV qua đường ĐM quay (trên) và ống thông Jacky (dưới). Hình 7.2.B.C. Mô tả kỹ thuật chụp ĐMV qua đường động mạch quay, chỉ cần 1 ống thông TIG là có thể chụp cả ĐMV trái và phải bằng cách xoay ống thông.
V. CÁC BƯỚC TIẾN HÀNH
1. Chụp động mạch vành qua đường động mạch quay
- Bơm nước muối sinh lý có pha sẵn heparin (flush) ống thông (catheter) chụp, lau dây dẫn (guidewire) bằng gạc tẩm nước muối pha heparin.
- Luồn dây dẫn vào trong lòng catheter chụp.
- Kết nối đường cản quang vào manifold, đảm bảo không có khí tồn tại trong đường cản quang.
- Chọc động mạch quay, luồn Introducer Sheath vào động mạch quay, tráng rửa Sheath bằng nước muối sinh lý pha heparin.
- Bơm 100-200 microgam NTG vào động mạch qua ống sheath để hạn chế co thắt động mạch quay.
- Bơm 5000 đơn vị heparin vào động mạch qua sheath.
- Có thể dùng thêm 100 µg verapamil.
- Đẩy dây dẫn và catheter (TIG) đồng thời qua động mạch quay cho tới gốc động mạch chủ. Lưu ý: luôn đẩy dây dẫn trước và catheter theo sau.
- Rút dây dẫn, lưu lại catheter. Kết nối catheter với hệ thống manifold, thực hiện quy trình để đảm bảo không có không khí trong catheter và hệ thống manifold.
- Thiết lập chế độ máy chụp mạch: tốc độ chụp 15 khung hình/giây. Cỡ bóng 7 inches (18 cm). Có thể thay đổi tùy thuộc thủ thuật viên.
- Chụp chọn lọc động mạch vành (hình 2.B.C.)
+ Xoay catheter để đầu catheter vào thân chung động mạch vành trái. Tiến hành chụp chọn lọc động mạch vành trái, lượng thuốc cản quang cho mỗi lần chụp từ 6-10ml.
+ Xoay catheter sang xoang vành phải và chọn lọc vào động mạch vành phải. Chụp chọn lọc động mạch vành phải, lượng thuốc cả quang cho mỗi lần chụp từ 4-6ml.
+ Các góc chụp động mạch vành được trình bày trong bảng 7-1.
| Bảng 7-1. Các góc chụp động mạch vành | |
| Đoạn mạch vành | Lỗ vào, các chỗ phân nhánh |
| Thân chung động mạch vành trái | Trước sau (AP) Nghiêng trái chếch đầu Nghiêng trái chếch chân (Spider) |
| Đoạn 1 động mạch liên thất trước | Nghiêng trái chếch đầu Nghiêng phải chếch chân |
| Đoạn 2 động mạch liên thất trước | Nghiêng trái chếch đầu Nghiêng phải chếch đầu Nghiêng trái 90˚ (lateral) |
| Đoạn 3 động mạch liên thất trước | AP Nghiêng phải chếch đầu Nghiêng trái 90˚ |
| Nhánh chéo (Diagonal) | Nghiêng trái chếch đầu Nghiêng phải chếch đầu hoặc chếch chân |
| Đoạn 1 động mạch mũ | Nghiêng phải chếch chân Nghiêng trái chếch chân |
| Đoạn 2 động mạch mũ | Nghiêng phải chếch chân Nghiêng trái chếch chân Nghiêng phải chếch đầu |
| Nhánh giữa (Ramus) | Nghiêng trái chếch chân Nghiêng phải chếch chân Nghiêng trái 90˚ |
| Nhánh bờ (OM) | Nghiêng phải chếch chân Nghiêng trái chếch chân Nghiêng phải chếch đầu (đánh giá đoạn xa) |
| Đoạn 1 động mạch vành phải | Nghiêng trái 30˚ |
| Đoạn 2 động mạch vành phải | Nghiêng trái 30˚ Nghiêng phải 30˚ Nghiêng trái 90˚ |
| Đoạn 3 động mạch vành phải | Nghiêng trái chếch đầu Nghiêng trái 90˚ |
| Nhánh liên thất sau (RPDA) | Nghiêng trái chếch đầu |
| Nhánh sau bên (RPL) | Nghiêng trái chếch đầu Nghiêng phải chếch đầu Nghiêng phải 30˚ |
Trong thực hành, các tư thế thường dùng để đánh giá động mạch vành như sau:
- Chụp ĐMV phải: Nghiêng trái (LAO) 30o sẽ thấy rõ toàn bộ đường đi ĐMV phải; Nghiêng trái (LAO) 30o và chếch đầu (CRA) 30o sẽ thấy rõ toàn đoạn 3, hai nhánh PDA và PLV của ĐMV phải; Nghiêng phải (RAO) 30o sẽ thấy rõ đoạn 2 ĐMV phải.
- Chụp ĐMV trái: (1) Tư thế Nghiêng Phải (LAO) 10o và chếch chân (CAU) 30o cho rõ thân chung ĐMV trái (LM), đoạn 1 LAD và toàn bộ LCx; (2) Tư thế Nghiêng trái (LAO) 30 - 40o và chếch chân (CAU) 30 - 40o (còn gọi là tư thế Spider View), cho phép quan sát rõ LM, chỗ chia nhánh và đoạn 1 của LAD và LCx; (3) Tư thế Nghiêng phải (RAO) 0-10o và chếch đầu (CRA) 35 - 40o, cho phép quan sát rõ đoạn 2, 3 của LAD và các nhánh Diagonal.
2. Chụp động mạch vành qua đường động mạch đùi
- Bơm rửa catheter chụp và dây dẫn, luồn dây dẫn vào trong lòng catheter chụp.
- Kết nối đường cản quang vào manifold, đảm bảo không có khí tồn tại trong đường cản quang.
- Mở đường vào động mạch đùi.
- Đẩy dây dẫn và catheter chụp động mạch vành qua động mạch đùi cho tới gốc động mạch chủ. Lưu ý: luôn đẩy guidewire đi trước và catheter theo sau. Thận trọng tránh để guidewire đi lên động mạch cảnh.
- Rút dây dẫn, lưu lại catheter. Kết nối catheter với hệ thống manifold, thực hiện quy trình để đảm bảo không có không khí trong catheter và hệ thống manifold.
- Chụp chọn lọc động mạch vành trái và phải tương tự quy trình chụp qua đường động mạch quay. Lượng thuốc cản quang tương tự như chụp qua động mạch quay.
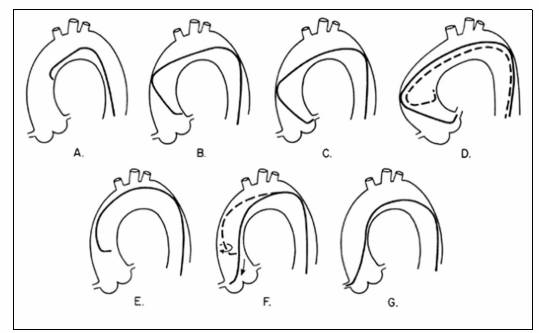
- Hình 7.4. Kỹ thuật chụp ĐMV từ đường động mạch đùi: chụp ĐMV trái với ống thông JL (A-D); Chụp ĐMV phải với ống thông JR (E-G)
3. Đánh giá kết quả chụp động mạch vành
3.1. Hình ảnh giải phẫu hệ động mạch vành liên quan chụp mạch (hình 7.4)
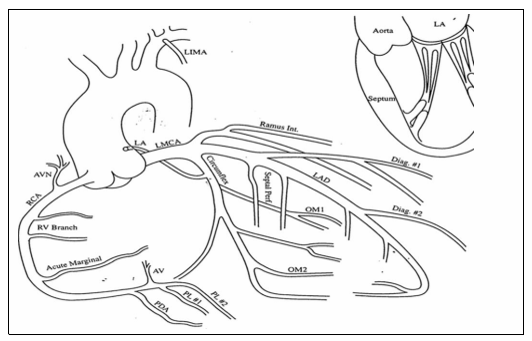
Hình 7.4. Hình ảnh hệ thống ĐMV: LMCA: thân chung ĐMV trái; LAD: Nhánh Liên Thất Trước; Circomflex (LCx): Nhánh ĐM Mũ; RCA: Nhánh ĐM vành phải; Diag.: Nhánh Chéo; OM: Nhánh Bờ; PDA: Nhánh liên thất sau (xuất phát từ ĐMV phải); PL: nhánh quặt ngược thất trái; Septal Perf.: Nhánh vách; RV Branch: Nhánh thất phải; AVN: Nhánh nuôi nút nhĩ thất; LA: nhánh nhĩ trái; LIMA: động mạch vú trong trái; Ramus Int.: Nhánh Phân Giác.
- Các tư thế thường chụp đánh giá ĐMV trái:
+ Nghiêng phải, chếch chân (RAO 10o, CAU 30o): cho phép đánh giá rõ LM; LAD1 và toàn bộ LCx. (hình 7.5A)
+ Nghiêng phải, chếch đầu (RAO 10o, CRA 30 -40o): cho phép đánh giá rõ LAD đoạn 2-3 (hình 7.5B)
+ Nghiêng trái, chếch chân (LAO > 30o, CAU > 30o): tư thế Spider cho phép đánh giá rõ LM; chỗ chia nhánh, LAD1 và LCx1. (hình 7.5C)
| A | B | C |
Hình 7.5: Hình ảnh chụp ĐMV trái ở các tư thế (xem phần trên)
- Các tư thế thường dùng đánh giá ĐMV phải (RCA): hình 7.6
+ Nghiêng trái (LAO 30o): cho phép nhìn toàn bộ ĐMV phải, như hình chữ C và chia 3 đoạn theo góc gập này (hình 7.6A)
+ Nghiêng phải (RAO 30o): cho phép nhìn rõ đoạn 2 ĐMV phải và một số nhánh (hình 7.6B)
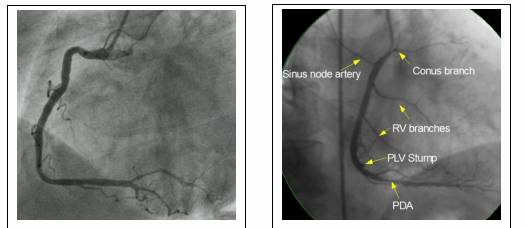
| A | B |
Hình 7.6. Hình ảnh chụp ĐMV phải ở tư thế Nghiêng trái 30o (A) và Nghiêng phải 30o (B)
3.2. Cách đánh giá kết quả
- Đánh giá tổng quan giải phẫu hệ ĐMV, bên phải hay trái trội hơn (căn cứ vào nhánh PDA bên phải có nuôi dưỡng bù sang trái nhiều không).
- Đánh giá các bất thường về giải phẫu, vị trí xuất phát, đường đi ĐMV…
- Đánh giá tổn thương ĐMV:
+ Vị trí tổn thương (hẹp)
+ Số lượng nhánh bị hẹp
+ Mức độ hẹp đo theo % đường kính chỗ hẹp nhất so với chỗ lành tham chiếu trước chỗ hẹp (nhẹ < 50%; vừa 50 - 70%; nhiều > 70%; tắc hoàn toàn)
+ Tính chất hẹp: lệch tâm, vôi hóa, dài, huyết khối
+ Dòng chảy phía sau
+ Tuần hoàn bàng hệ
+ Tính toán các thang điểm theo AHA/ACC; SYNTAX…
- Các đánh giá khác: cầu cơ ĐMV…
VI. TAI BIẾN VÀ XỬ TRÍ
- Giảm đột ngột áp lực trong khi chụp động mạch vành: thường là do có tổn thương lỗ vào động mạch vành nên đầu catheter chụp gần như bịt kín lỗ vào động mạch vành, lập tức rút catheter ra khỏi động mạch vành.
- Rối loạn nhịp trầm trọng: nhịp chậm xoang, ngừng xoang, nhịp nhanh thất, rung thất,...Lập tức rút catheter chụp ra khỏi động mạch vành, sốc điện hoặc dùng thuốc để khống chế các rối loạn nhịp kể trên.
- Co thắt động mạch quay quá mức: bơm 100-200 µg nitroglycerin vào động mạch quay, rút nhẹ nhàng catheter chụp và cân nhắc chụp qua động mạch đùi.
- Tắc ĐMV cấp do: gây tách thành ĐMV; huyết khối cần phát hiện và khắc phục ngay bằng biện pháp can thiệp nong bóng, đặt stent, hút huyết khối… Nếu do bơm khí vào ĐMV, cần phát hiện sớm, có thể hút khí, giảm đau, chống đông đầy đủ.
- Thủng, vỡ ĐMV: do quá thô bạo, là một cấp cứu cần hút dịch màng tim, khống chế chỗ vỡ bằng bóng, stent có màng bọc, phẫu thuật cấp khi cần thiết.
- Theo dõi vết chọc động mạch sau khi rút sheath để xử lí biến chứng chảy máu.
- Tổn thương mạch quay hay mạch cánh tay gây thủng mạch, biểu biện người bệnh thấy đau và sưng nề cánh-cẳng tay: băng ép cánh-cẳng tay không cho chảy máu thêm. Có thể chụp động mạch để xác định vị trí tổn thương và dùng băng đo huyết áp để tạo áp lực ép trong vòng 10-15 phút...
TÀI LIỆU THAM KHẢO
1. Morton J.Kern. Interventional Cardiac Catheterization Handbook 3rd- 2013; 169-220.
2. Percutaneous interventional cardiovascular medicine- The PCR- EAPCI textbook: volume II, part 3.
ĐÁNH GIÁ PHÂN SỐ DỰ TRỮ LƯU LƯỢNG VÀNH (FFR)
I. ĐẠI CƯƠNG
Phân số dự trữ lưu lượng vành (Fractional Flow Reserve, viết tắt: FFR) là một thông số được đo trong quá trình chụp động mạch vành (ĐMV). FFR giúp thầy thuốc trả lời câu hỏi liệu tổn thương hẹp có ảnh hưởng đến huyết động mạch vành và cần phải can thiệp tái tưới máu hay không.
II. CHỈ ĐỊNH
- Người bệnh hẹp ĐMV mức độ vừa (hẹp từ 40-70%) trên hình ảnh chụp mạch qua đường ống thông, tính cả những trường hợp tái hẹp trong stent cũ ĐMV.
- Người bệnh có hẹp nhiều nhánh động mạch vành mà không thể xác định được nhánh nào là thủ phạm gây thiếu máu cơ tim.
- Người bệnh hẹp lan tỏa nhiều vị trí trên cùng một nhánh động mạch vành, nhằm xác định vị trí nào là hẹp đáng kể nhất.
- Người bệnh có hẹp tại chỗ phân nhánh và cần quyết định có can thiệp vào nhánh bên không.
- Theo dõi sau khi can thiệp nong/stent ĐMV để đánh giá kết quả và đánh giá ảnh hưởng tới nhánh bên.
III. CHỐNG CHỈ ĐỊNH
Không có các chống chỉ định tuyệt đối, nên cân nhắc chống chỉ định tương đối ở một số trường hợp sau:
- Những tổn thương hẹp ở phía quá xa không thích hợp về mặt giải phẫu để đo FFR.
- Nhồi máu cơ tim cấp, bệnh cơ tim phì đại, có nhiều tuần hoàn bàng hệ, cầu cơ động mạch vành… do khó đánh giá chính xác được mức độ ảnh hưởng huyết động.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sĩ chuyên ngành tim mạch can thiệp.
- 01 điều dường và 01 kỹ thuật viên có kinh nghiệm về tim mạch can thiệp.
2. Người bệnh và hồ sơ bệnh án
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Kiểm tra người bệnh về tiền sử bệnh lý như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng các thuốc cản quang, dị ứng adenosin…
- Bệnh án được hoàn thiện đầy đủ theo quy định của Bộ Y tế.
3. Chuẩn bị phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Ống thông can thiệp động mạch vành (guide): các loại guide thông thường là EBU, JL, JR, AL, AR, XB, tùy theo đặc điểm giải phẫu của động mạch vành cần can thiệp và thói quen của thủ thuật viên
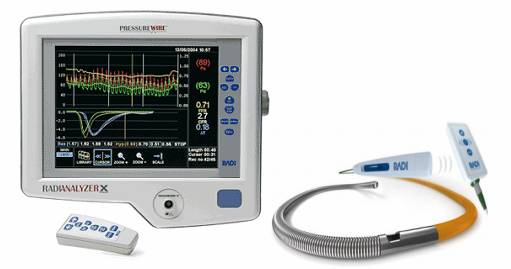
Hình 12.1. Hệ thống máy đo FFR và day dẫn có gắn đầu dò áp lực (pressure wire)

- Dụng cụ (hệ thống máy) đo FFR (hình 12.1.A.): gồm bộ phận xử lý thông tin gắn liền màn hình hiển thị các đường áp lực (monitor). Máy có thể cho phép hiển thị nhiều đường áp lực cùng một lúc và hệ phần mền phân tích các thông số về áp lực cũng như các thông số đã được tính toán như (Dp/Dt; FFR…). Các thông số và đường biểu diễn áp lực có thể được ghi chép lại và lưu trong bộ nhớ để xem lại và xử lý số liệu khi cần thiết.
- Bộ dây dẫn có gắn đầu dò đo áp lực đầu xa (pressure wire) (hình 12.1.B), cho phép đo được áp lực trong lòng động mạch vành tại các vị trí tức thời khi đưa đầu wire đến.
- Thuốc adenosine: 01 ống Adenosin Triphosphate 20mg pha trong vừa đủ 250ml natriclorua 9% (8µg adenosin/ 1ml dung dịch).
- Chuẩn bị Thuốc dùng trong cấp cứu tim mạch như: atropin, dobutamin, adrenalin,...
V. CÁC BƯỚC TIẾN HÀNH
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào động mạch: thường là động mạch quay, có thể sử dụng đường vào là động mạch đùi
- Chụp ĐMV qua đường ống thông, thấy tổn thương cần được khảo sát FFR.
- Xác định vị trí, nhánh ĐMV cần khảo sát FFR (theo chỉ định).
- Kết nối máy đo FFR với hệ thống đo áp lực thực tế qua đường ống thông, đây là đường áp lực phản ánh áp lực thực tế.
- Đưa ống thông can thiệp (guiding catheter) vào ĐMV tùy theo vị trí cần khảo sát FFR.
- Kết nối dây dẫn áp lực (pressure wire) với máy đo.
- Đưa dây dẫn áp lực qua ống thông can thiệp vào lòng ĐMV.
- Khi dây dẫn áp lực đi vào lòng mạch được 30 mm (đồng nghĩa với cảm biến áp lực ở sát đầu ống thông can thiệp), tiến hành cân bằng áp lực (equalize) để đảm bảo áp lực ở dây dẫn tương đương áp lực ở đầu ống thông can thiệp.
- Lái/đưa dây dẫn áp lực qua tổn thương xuống đoạn xa ĐMV (đảm bảo đầu cảm biến áp lực đến đoạn mạch vành lành sau chỗ tổn thương 10 - 20 mm).
- Tiêm trực tiếp vào mạch vành 200µg nitroglycerine để gây giãn ĐMV, loại bỏ yếu tố co thắt.
- Gây tình trạng giãn mạch cường huyết động tối đa (hyperemic) bằng thuốc adenosine: với 2 cách
+ Tiêm adenosine trực tiếp vào lòng mạch vành để tạo tình trạng gắng sức huyết động. Liều adenosine sử dụng là 60µg với ĐMV trái, 40µg với ĐMV phải (tăng liều nếu nghi ngờ chưa đạt giãn mạch tối đa).
+ Truyền adenosin liên tục qua một ống siêu nhỏ (micro catheter) được đưa đến đoạn đầu của nhánh ĐMV định khảo sát FFR, tốc độ truyền bắt đầu 360Mg/phút.
- Đo FFR trong lúc giãn mạch tối đa (sau khi tiêm adenosin hoặc truyền adenosin vào lòng ĐMV). FFR được máy tính tự động và hiện lên liên tục trên màn hình. Lấy chỉ số thấp nhất và ngay khi nhịp tim ổn định.
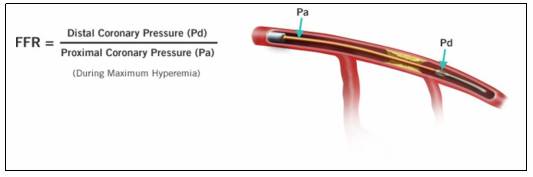
Hình 12.2. Sơ đồ cách tính FFR được đo bằng áp lực đoạn xa sau chỗ hẹp chia cho áp lực đoạn gần ngay đầu ống thông trong tình trạng hệ thống mao mạch được giãn tối đa để loại trừ trở kháng hệ mao mạch, như vậy sẽ phản ánh dự trữ lưu lượng dòng chảy động mạch vành
- Để đảm bảo tính chính xác và hằng định của kết quả, cần đo lại ít nhất 2 lần cho mỗi tổn thương cần xác định.
- Sau đó, kéo dây dẫn áp lực về đầu ống thông can thiệp, đảm bảo FFR khi đó bằng 1,0 để loại bỏ các sai số.
- Can thiệp mạch vành nếu FFR < 0,8 và điều trị bảo tồn nếu FFR ≥ 0,8.
- Liều heparin sử dụng tương tự các ca can thiệp ĐMV thông thường.
VI. THEO DÕI
Theo dõi toàn trạng, huyết áp và nhịp tim của người bệnh trong quá trình đo FFR để phát hiện kịp thời các biến chứng nếu có.
VII. TAI BIẾN VÀ XỬ TRÍ
- Các biến chứng nhẹ thoáng qua của quá trình đo FFR, gồm: khó thở, đau ngực, co thắt mạch vành, blốc nhĩ thất, ngưng xoang (do thuốc adenosin)... Các biến chứng này thường thoáng qua và không gây nguy hại gì. Cần phải phát hiện kịp thời, cho các thuốc giãn mạch khi bị co thắt động mạch vành. Trong trường hợp nhịp chậm do thuốc, người bệnh được thông báo ho vài tiếng hoặc nếu cần cho tiêm atropin tĩnh mạch.
- Các biến chứng nặng (hiếm gặp, do động tác thô bạo): tách thành động mạch vành, thủng động mạch vành do pressure wire. Cần phát hiện sớm, dùng bóng bơm kéo dài hoặc stent có màng bọc (cover stent) để để chặn. Nếu biến chứng nặng có thể xem xét khả năng phẫu thuật.
TÀI LIỆU THAM KHẢO
1. De Bruyne B., Pijls N. H., Barbato E. et al., (2003). Intracoronary and intravenous adenosine 5'-triphosphate, adenosine, papaverine, and contrast medium to assess fractional flow reserve in humans. Circulation, 107(14):1877-83.
2. De Bruyne B., Sarma J. (2008). Fractional flow reserve: a review: invasive imaging. Heart, 94(7):949-59.
3. Hamilos M., Peace A., Kochiadakis G. et al., (2010). Fractional flow reserve: an indispensable diagnostic tool in the cardiac catheterisation laboratory. Hellenic J Cardiol, 51(2):133-41.
CAN THIỆP ĐỘNG MẠCH THẬN
I. ĐẠI CƯƠNG
Hẹp động mạch thận có thể gây tăng huyết áp và/ hoặc gây ra suy thận dẫn đến suy tim và bệnh não do tăng huyết áp. Can thiệp động mạch thận là quá trình nong bóng và đặt stent làm khôi phục đường kính động mạch thận, giúp cho động mạch thận trở lại chức năng sinh lý bình thường.
II. CHỈ ĐỊNH
Theo khuyến cáo của AHA/ACC năm 2005 về can thiệp mạch ngoại biên, các chỉ định của can thiệp động mạch thận qua da bao gồm:
- Hẹp động mạch thận gây tăng huyết áp ác tính, tăng huyết áp không kiểm soát được bằng thuốc.
- Hẹp động mạch thận gây suy thận tiến triển.
- Hẹp động mạch thận ở người có một thận.
- Hẹp động mạch thận gây triệu chứng suy tim hoặc phù phổi thoáng qua tái phát nhiều lần.
- Cải thiện triệu chứng ở người bệnh hẹp động mạch thận đồng thời có đau thắt ngực không ổn định hoặc suy tim.
III. CHỐNG CHỈ ĐỊNH
- Hẹp động mạch thận không nhiều (< 70%) và chưa gây triệu chứng.
- Các bệnh lý nhiễm trùng đang tiến triển, rối loạn đông máu, suy thận chưa khống chế được…
- Hẹp động mạch thận kèm theo các bệnh lý phức tạp khác…
IV. CHUẨN BỊ
1. Người thực hiện: 02 bác sỹ và 02 kỹ thuật viên được đào tạo thành thạo về tim mạch can thiệp.
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Bệnh án được hoàn thiện đầy đủ theo quy định của Bộ Y tế.
- Bù dịch cho người bệnh và dùng acetylcysteine để tránh bệnh thận do thuốc cản quang.
- Người bệnh cần được làm đầy đủ các thăm dò không xâm nhập chẩn đoán hẹp động mạch thận: siêu âm, chụp cắt lớp vi tính,...
- Cần đảm bảo người bệnh đã dùng đầy đủ thuốc chống ngưng tập tiểu cầu (aspirin, clopidogrel) trước thủ thuật can thiệp. Duy trì thuốc hạ áp nếu người bệnh đang dùng thuốc hạ áp.
3. Dụng cụ
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
+ Ống thông pigtail để chụp không chọn lọc ĐMC bụng, ống thông JR 04 để chụp chọn lọc động mạch thận.
+ Ống thông can thiệp động mạch thận: thường dùng các loại KR4, IMA, MP, hockey stick, tùy theo đặc điểm giải phẫu của động mạch thận cần can thiệp và thói quen của thủ thuật viên.
+ Dây dẫn (guidewire) 0,035 cho ống thông can thiệp.
+ Bộ kết nối guide can thiệp với hệ thống manifold (khúc nối chữ Y).
+ Thiết bị để điều khiển guidewire: introducer và torque.
+ Bơm áp lực định liều: dùng để tạo áp lực làm nở bóng hoặc stent theo một áp lực mong muốn.
+ Dây dẫn (guidewire) 0,014 hoặc 0,035 dùng để can thiệp động mạch thận.
+ Bóng nong động mạch thận và stent: chọn kích thướctùy theo đặc điểm tổn thương.
+ Pha loãng thuốc cản quang và hút vào bơm áp lực. Pha loãng thuốc cản quang và nước muối sinh lý theo tỉ lệ 1:1
4. Hồ sơ bệnh án
V. CÁC BƯỚC TIẾN HÀNH
4. Mở đường vào mạch máu
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào động mạch quay hoặc động mạch đùi (thông thường là động mạch đùi).
- Một số trường hợp (động mạch thận xuất phát cao theo hướng từ trên xuống dưới hoặc bệnh lý ĐMC, động mạch chậu) có thể dùng động mạch quay hoặc động mạch cánh tay.
- Đặt sheath 6F, 7F, hay 8F, tùy trường hợp.
- Sau khi đã mở đường vào mạch máu, dùng thuốc chống đông (heparin) và duy trì ACT ở mức 250-300 giây.
5. Chụp động mạch chủ
- Chụp động mạch chủ bụng cho phép đánh giá vị trí lỗ vào động mạch thận, có hẹp lỗ vào động mạch thận hay không, có động mạch thận phụ hay không, mức độ vôi hóa động mạch chủ.
- Đưa ống thông pigtail vào vị trí ngang với đốt sống thắt lưng đầu tiên, bơm khoảng 6-12 mL thuốc cản quang, với tốc độ 20 mL/giây.
- Đánh giá động mạch thận trái rõ nhất ở tư thế AP, với thận phải là góc nghiêng trái 15-30 độ (LAO 30). Khi chụp động mạch chủ, cần chụp đủ lâu để thuốc cản quang ngấm toàn bộ hệ động mạch thận, qua đó đánh giá kích thước và chức năng thận.
6. Đặt ống thông can thiệp
- Kết nối ống thông với hệ thống khóa chữ Y, manifold.
- Trước khi đưa ống thông qua sheath động mạch, flush dịch nhiều lần để đảm bảo không còn không khí trong hệ thống guiding- manifold- bơm thuốc cản quang.
- Đặt ống thông can thiệp vào lòng động mạch thận.
- Kết nối ống thông đuôi guiding với đường đo áp lực. Chênh lệch áp lực đỉnh-đỉnh > 20 mmHg được coi là có hạn chế dòng chảy mạch thận.
7. Tiến hành can thiệp động mạch thận
- Luồn guidewire can thiệp qua vị trí tổn thương, sau khi đầu guidewire đã qua tổn thương, tiếp tục đẩy guidewire tới đầu xa của động mạch thận.
- Có thể dùng guidewire 0,014 inch, 0,018 inch, hoặc 0,035 inch.
Guidewire 0,014 inch được ưa chuộng hơn vì phần lớn thiết bị như stent, bóng,… đều phù hợp nhất với guidewire 0,014 inch. Tránh dùng loại guidewire ngậm nước và guidewire cứng vì nguy cơ gây thủng nhánh bên mạch thận và chảy máu.
- Tiến hành nong bóng để làm nở rộng lòng mạch vị trí tổn thương
o Kích cỡ bóng trung bình đường kính 3,4 đến 5 mm, chiều dài 8 đến 15 mm. Những bóng dài hơn thường gây áp lực lên toàn bộ mạch thận, dẫn tới co thắt động mạch thận.
o Nên dùng bóng nhỏ hơn 1 mm so với kích thước thật của động mạch thận đo được.
o Nếu mạch thận hẹp khít, xơ vữa nhiều, có thể cần dùng bóng nhỏ hơn nữa.
o Tùy thuộc vào mục đích (chỉ nong bóng đơn thuần, không đặt stent hoặc nong bóng
- Đặt stent động mạch thận
o Trong trường hợp loạn sản xơ cơ, nong bóng đơn thuần là đủ. Tuy nhiên nếu hẹp mạch thận do xơ vữa, thường cần phải đặt stent.
o Thường dùng stent có bóng thay vì stent tự nở, nhất là khi can thiệp lỗ vào hay đoạn gần động mạch thận.
o Đường kính stent nằm trong khoảng 5-8 mm, chiều dài 10-20 mm.
o Sau khi đặt stent, có thể cần nong lại bằng bóng áp lực cao để đảm bảo stent nở hoàn toàn
o Trong trường hợp hẹp lỗ vào động mạch thận, stent cần bao phủ toàn bộ tổn thương, và nhô vào động mạch chủ bụng khoảng 1 đến 2 mm.
- Với trường hợp xơ vữa gây hẹp động mạch thận hai bên, thầy thuốc có thể lựa chọn can thiệp cả hai bên đồng thì hoặc hai thì.
- Chụp lại động mạch thận sau can thiệp: đánh giá có tắc mạch đoạn xa, thủng mạch thận, hay chảy máu nhu mô thận hay không.
VI. THEO DÕI, TAI BIẾN VÀ XỬ TRÍ
8. Biến chứng
- Biến chứng liên quan đến vị trí chọc mạch.
- Tắc động mạch thận đoạn xa; nhồi máu thận.
- Dòng chảy chậm hoặc không có dòng chảy (slow flow hoặc no reflow)
- Suy thận do thuốc cản quang hoặc do tắc động mạch thận.
- Tách thành động mạch thận, cần phát hiện sớm và đặt stent.
- Thủng/vỡ động mạch thận gây chảy máu ổ bụng; chảy máu nhu mô thận, chảy máu bao thận; tụ máu sau phúc mạc… cần phát hiện sớm, xử trí ngoại khoa nếu mức độ nặng.
- Bóc tách động mạch chủ, động mạch chậu liên quan đến can thiệp: cần phát hiện sớm, đặt stent nếu có biến chứng nặng.
9. Chăm sóc người bệnh sau thủ thuật
- Chăm sóc người bệnh sau can thiệp động mạch thận cũng tương tự như sau can thiệp động mạch ngoại biên. Cần chú ý theo dõi vị trí chọc mạch, xem có chảy máu hay hình thành khối máu tụ hay không.
- Cần theo dõi sát số đo huyết áp của người bệnh. Huyết áp có thể tụt nhiều, vì thế sau can thiệp mạch thận thành công, cần điều chỉnh các thuốc hạ áp đang sử dụng.
- Theo dõi lượng nước tiểu và chức năng thận của người bệnh
- Dùng aspirin kéo dài, có thể dùng thêm clopidogrel (liều 75 mg) trong một - tháng.
TÀI LIỆU THAM KHẢO
1. ACC/AHA 2005 guidelines for the management of the patients with peripheral arterial diseases (lower extremity, renal, messenteric, and abdominal aortic).
2. Thomas Z. Interventions in the reno-visceral circulation; Percutaneous interventional cardiovascular medicine- The PCR- EAPCI textbook: volume III, part 3
3. Rajan A.G Patel, Christopher J. White. Renal Intervention to treat Hypertension. Current Cardiology Reports; April 2012, Volume 14, Issue 2: 142-149
ĐẶT FILTER LỌC MÁU TĨNH MẠCH CHỦ
I. ĐẠI CƯƠNG
Huyết khối tĩnh mạch (TM) sâu chi dưới có thể lan rộng tới tĩnh mạch chậu và cao hơn. Một biến chứng rất nguy hiểm của huyết khối tĩnh mạch đó là tắc động mạch phổi làm tăng nguy cơ tử vong. Huyết khối tĩnh mạch sâu chi dưới đòi hỏi phải điều trị thuốc chống đông kháng vitamin K đường uống kéo dài, tuy nhiên có tới 33% số người bệnh huyết khối tĩnh mạch sâu chi dưới vẫn gây tắc động mạch phổi thứ phát mặc dù đã được dùng chống đông đủ liều, hơn nữa khi dùng thuốc chống đông làm tăng nguy cơ chảy máu đặc biệt ở nhóm nguy cơ cao. Biện pháp đặt Filter tĩnh mạch chủ giúp dự phòng tắc động mạch phổi.
II. CHỈ ĐỊNH
- Người bệnh huyết khối tĩnh mạch sâu chi dưới hoặc nhồi máu phổi nhưng có chống chỉ định dùng thuốc chống đông: xuất huyết não, phẫu thuật lớn, phẫu thuật thần kinh, xuất huyết tiêu hóa,
- Người bệnh thất bại với biện pháp dùng thuốc chống đông: Bênh nhân dùng đủ liều chất chống đông nhưng xuất hiện triệu chứng huyết khối mới huyết khối tĩnh mạch sâu chi dưới hoặc nhồi máu phổi.
- Huyết khối tĩnh mạch chậu đùi , tĩnh mạch chủ dưới di động.
III. CHỐNG CHỈ ĐỊNH
- Hẹp tắc TM chủ dưới do huyết khối, do bị xâm lấn, chèn ép
- Thiểu sản, bất sản TM chủ dưới
- TM chủ dưới có đường kính > 40mm
- TM cảnh trong, TM dưới đòn, TM đùi bị tắc hoặc
- Tổ chức phần mềm quanh các TM này đang bị viêm nhiễm
- Xuất huyết giảm tiểu cầu
- Hemophilia
- Thiểu yếu tố đông máu
- Nhiễm khuẩn huyết
IV. CHUẨN BỊ
10. Người thực hiện: 02 bác sĩ và 02 kỹ thuật viên được đào tạo thành thạo về tim mạch can thiệp
11. Phương tiện
- Tiến hành tại phòng tim mạch can thiệp (máy chụp mạch kỹ thuật số, monitor theo dõi điện tim, monitor theo dõi áp lực).
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào tĩnh mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Thuốc sử dụng trong thủ thuật (heparin, iodine, lidocaine).
- Catheter pigtail chụp tĩnh mạch chủ.
- Bộ Filter tĩnh mạch chủ.
- Kim chỉ khâu vị trí tĩnh mạch đường vào.
12. Người bệnh
- Được giải thích rõ về phương pháp đặt filter tĩnh mạch chủ , các tai biến, nguy cơ và rủi ro trong thủ thuật.
- Ký cam đoan trước thủ thuật.
4. Hồ sơ bệnh án: được hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
- Sát khuẩn vị trí đường vào tĩnh mạch: thường dùng từ đường tĩnh mạch dưới đòn bên phải hoặc đường tĩnh mạch đùi đối bên với tĩnh mạch có huyết khối tĩnh mạch sâu.
- Mở đường vào tĩnh mạch (kỹ thuật Seldinger).
- Chụp tĩnh mạch chủ xác định vị trí tĩnh mạch thận hai bên: đưa pigtail catheter vào tĩnh mạch chủ vị trí xuất phát tĩnh mạch thận hai bên, chụp mạch xác định vị trí xuất phát tĩnh mạch thận hai bên và đánh giá đường kính tĩnh mạch chậu.
- Đặt filter: đưa ống thông đến vị trí cần đặt Filter sau đó đẩy filter đã được thu gọn trong ống đến sát đầu ống thông, tại vị trí đã xác định dưới tĩnh mạch thận; một tay giữ chặt que đẩy, một tay kéo ống thông về làm filter trồi ra và tự nở ra và cố định vào thành tĩnh mạch chủ.
- Tháo dụng cụ, khâu vị trí đường vào tĩnh mạch
VI. THEO DÕI, TAI BIẾN VÀ XỬ TRÍ
- Biến chứng:
+ Liên quan chọc tĩnh mạch dưới đòn gây tràn khí màng phổi; chảy máu trong; chọc vào động mạch…
+ Filter bị di lệch: có thể dùng snare kéo chỉnh lại dưới khống chế của ống thông.
+ Filter bị gãy (thường xuất hiện muộn) gây thủng, tách thành tĩnh mạch.
+ Co thắt tĩnh mạch chủ (rất ít gặp)
+ Biến chứng tắc mạch…
- Theo dõi các chức năng sống còn.
- Theo dõi phát hiện sớm các biến chứng sau đặt filter tĩnh mạch chủ như dị ứng thuốc cản quang.
- Theo dõi vị trí đường vào tĩnh mạch: chảy máu, tụ máu, nhiễm trùng, thông động tĩnh mạch...
Tài liệu tham khảo
1. Joels CS, Sing RF, Heniford BT. Complications of inferior vena cava filters. Am Surg. Aug 2003;69(8):654-9.
2. Kaufman JA, Kinney TB, Streiff MB, et al. Guidelines for the use of retrievable and convertible vena cava filters: report from the Society of Interventional Radiology multidisciplinary consensus conference. J Vasc Interv Radiol. Mar 2006;17(3):449-59.
3. Sarosiek S, Crowther M, Sloan JM. Indications, complications, and management of inferior vena cava filters: the experience in 952 patients at an academic hospital with a level I trauma center. JAMA Intern Med. Apr 8 2013;173(7):513-7.
THÔNG TIM CHẨN ĐOÁN
I. ĐẠI CƯƠNG
Mục đích của thông tim chẩn đoán (gọi tắt là thông tim) là đánh giá các tổn thương giải phẫu - sinh lý của tim - mạch (hẹp động mạch vành, tổn thương van tim, bệnh tim bẩm sinh..) và những ảnh hưởng huyết động học của chúng. Thông tim giúp đánh giá các thông số huyết động học bao gồm các áp lực mạch máu và áp lực buồng tim, cung lượng tim, độ bão hoà oxy. Hình ảnh giải phẫu về buồng tim, cấu trúc tim, hệ động mạch vành, cũng được chụp dưới màn huỳnh quang tăng sáng và lưu giữ dưới dạng số hóa.
II. CHỈ ĐỊNH
| Bảng 6-1. Chỉ định thông tim | |
| Chỉ định | Thủ thuật |
| 1. Bệnh động mạch vành |
|
| a. Cơn đau thắt ngực mới xuất hiện | Chụp ĐMV, chụp buồng thất trái |
| b. Cơn đau thắt ngực không ổn định | Chụp ĐMV, chụp buồng thất trái |
| c. Đánh giá trước phẫu thuật | Chụp ĐMV, chụp buồng thất trái |
| d. Thiếu máu cơ tim thầm lặng | Chụp ĐMV, chụp buồng thất trái, ± kích thích tim bằng ergonovine |
| e. Nghiệm pháp gắng sức dương tính | Chụp ĐMV, chụp buồng thất trái, ± kích thích tim bằng ergonovine |
| f. Đau ngực không điển hình, hoặc co thắt ĐMV | Chụp ĐMV, chụp buồng thất trái, ± kích thích tim bằng ergonovine |
| 2. Nhồi máu cơ tim |
|
| a. Đau thắt ngực không ổn định sau NMCT | Chụp ĐMV, chụp buồng thất trái |
| b. Dùng thuốc tiêu sợi huyết thất bại | Chụp ĐMV, chụp buồng thất trái, ± thông tim phải |
| c. Sốc tim | Chụp ĐMV, chụp buồng thất trái, thông tim phải |
| d. Biến chứng cơ học của NMCT (thủng vách liên thất, đứt dây chằng van hai lá) | Chụp ĐMV, chụp buồng thất trái, thông tim trái + phải |
| 3. Đột tử do tim | Chụp ĐMV, chụp buồng thất trái, thông tim trái + phải |
| 4. Bệnh van tim | Chụp ĐMV, chụp buồng thất trái, thông tim trái + phải, ± chụp ĐMC |
| 5. Bệnh tim bẩm sinh | Chụp ĐMV, chụp buồng thất trái, thông tim trái + phải, ± chụp ĐMC |
| 6. Tách thành ĐMC | Chụp ĐMV, chụp ĐMC |
| 7. Viêm màng ngoài tim co thắt hoặc ép tim | Chụp buồng thất trái, chụp ĐMV, thông tim trái + phải |
| 8. Bệnh cơ tim | Chụp buồng thất trái, chụp ĐMV, thông tim trái + phải, ± sinh thiết cơ tim |
| 9. Đánh giá trước và sau ghép tim | Chụp buồng thất trái, chụp ĐMV, thông tim trái + phải, sinh thiết cơ tim |
Trong đa số các trường hợp, thông tim là một thủ thuật có chuẩn bị. Chỉ nên tiến hành thông tim khi người bệnh đã được chuẩn bị đầy đủ mọi điều kiện về thể chất và tinh thần.
Một số trường hợp người bệnh không ổn định (như NMCT) cần tiến hành thông tim cấp cứu. Với người bệnh suy tim nặng, mặc dù trong lúc thông tim, người bệnh phải nằm ngửa, tiến hành thông tim để can thiệp những tổn thương có thể can thiệp được vẫn tốt hơn là điều trị nội khoa đơn thuần ở đơn vị hồi sức tích cực. Trước khi thông tim, có thể cần đặt nội khí quản, đặt bóng ngược dòng ĐMC, và truyền thuốc vận mạch.
Thông tim phải chủ yếu được thực hiện qua đường tĩnh mạch đùi. Thông tim trái chủ yếu được thực hiện qua đường động mạch đùi. Các đường vào khác của thông tim được trình bày trong hình 6-1.
III. CHỐNG CHỈ ĐỊNH
Trong trường hợp cấp cứu, vẫn làm thông tim nếu có chỉ định (trừ khi thiếu trang thiết bị cần thiết). Các chống chỉ định là tương đối của thông tim bao gồm:
- Xuất huyết tiêu hóa cấp hoặc thiếu máu cấp
- Rối loạn đông máu gây chảy máu không kiểm soát được
- Rối loạn điện giải, đặc biệt là hạ kali máu
- Nhiễm khuẩn, sốt
- Có thai
- Tiền sử mới tai biến mạch máu não (< 1 tháng)
- Suy tim nặng
- Suy thận
- Rối loạn nhịp không kiểm soát được
- Người bệnh không hợp tác
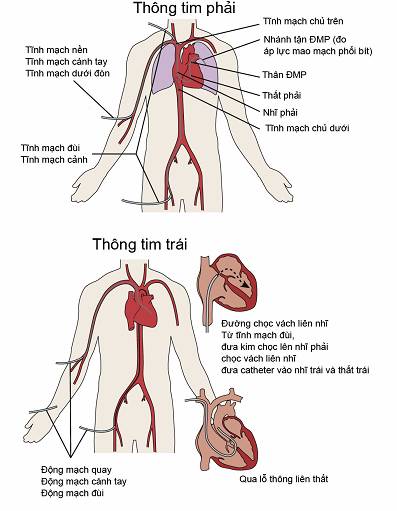
Hình 6-1. Các đường vào của thông tim phải và thông tim trái
IV. CHUẨN BỊ
1. Người thực hiện: 01 bác sỹ và 01 kỹ thuật viên thành thạo về tim mạch can thiệp.
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Luôn chú ý xác định trước kế hoạch thông tim để làm gì? Từ đó:
o Xác định “lộ trình” thông tim? Bên nào? Các bước tiến hành?
o Đo đạc áp lực và bão hòa ô xy ở đâu?
o Chụp buồng tim, mạch máu nào?
o Xác định các thông số cần tính toán: sức cản, lưu lượng, shunt, diện tích lỗ van, chênh áp qua van…
o Cần đưa ra kết luận gì?
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch hoặc tĩnh mạch: sheath, kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Manifold và dây nối với hệ thống đo áp lực.
- Các ống thông: Swan-Ganz, ống thông Sone, MP, Pigtail, ống thông chụp động mạch vành, các ống thông khác nếu cần thiết…
- Bộ kit để lấy mẫu máu đo bão hòa ô xy phục vụ tính toán các thông số: cung lượng tim; luồng thông (shunt); sức cản tuần hoàn …
4. Hồ sơ bệnh án: được hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Quy trình thông tim phải (hình 6.2)
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào tĩnh mạch đùi
- Đưa catheter (thường là Sone; SwanGanz) qua tĩnh mạch đùi lên tim phải
- Nhĩ phải
o Đưa catheter vào tĩnh mạch chủ dưới
o Đo độ bão hoà oxy tĩnh mạch chủ dưới, đưa catheter vào nhĩ phải
o Ghi lại các pha của áp lực nhĩ phải (tốc độ ghi 25 mm/giây, thang 0-40 mmHg)
o Đo áp lực trung bình nhĩ phải, khi hít vào và khi thở ra
- Thất phải
o Đẩy catheter xuống thất phải
o Ghi lại các pha của áp lực thất phải (tốc độ ghi 25 mm/giây, thang 0-100 mmHg)
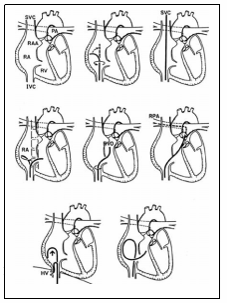
Hình 6.2. Mô tả các phương pháp thông tim phải (IVC: tĩnh mạch chủ dưới; SVC: tĩnh mạch chủ trên; RA: nhĩ phải; RV: Thất phải; PA: động mạch phổi; RVO: đường ra thất phải; RPA: động mạch phổi phải; RAA: tiểu nhĩ phải; HV: tĩnh mạch trên gan)
- Mao mạch phổi bít
o Từ thất phải, đưa cathter lên động mạch phổi. Đẩy catheter vào sâu trong nhánh phải hoặc nhánh trái của động mạch phổi, bơm bóng để đo áp lực bít.
o Ghi lại các pha của áp lực mao mạch phổi bít và áp lực trung bình (tốc độ ghi 25 mm/giây, thang 0-40 mmHg).
- Động mạch phổi
o Từ vị trí áp lực mao mạch phổi bít, làm xẹp bóng, kéo bóng về lại động mạch phổi
o Ghi lại các pha của áp lực động mạch phổi và áp lực trung bình (tốc độ ghi 25 mm/giây, thang 0-100 mmHg).
o Đo cung lượng tim bằng phương pháp pha loãng nhiệt
- Kéo catheter về thất phải
o Ghi lại đường biến đổi áp lực mao mạch phổi bít - động mạch phổi
o Ghi lại đường biến đổi áp lực động mạch phổi - thất phải
- Lấy khí máu các vị trí: tĩnh mạch chủ dưới, tĩnh mạch chủ trên, nhĩ phải cao, nhĩ phải giữa, nhĩ phải thấp, thất phải, thân động mạch phổi, nhánh động mạch phổi (phải hoặc trái), động mạch phổi bít.
- Trong trường hợp có yêu cầu cần chụp lại đường đi của catheter hoặc chụp các buồng tim mạch máu với thuốc cản quang: ví dụ chụp buồng thất phải ở các tư thế khác nhau để xác định hẹp van động mạch phổi; chụp động mạch phổi xem mức độ hẹp các nhánh…
2. Quy trình thông tim trái
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào động mạch đùi
- So sánh áp lực động mạch ngoại biên với áp lực động mạch trung tâm
o Đưa pigtail qua sheath vào động mạch. Pigtail nhỏ hơn sheath một cỡ (Pigtail 5F cho sheath 6F)
o Tiêm heparin (40 đv/kg cân nặng)
o Đưa pigtail lên động mạch chủ, xuống xoang vành
o Đo đồng thời áp lực ở pigtail và áp lực ở sheath (thang 0-200 mmHg)
o Ghi lại các đường áp lực trung tâm và ngoại biên
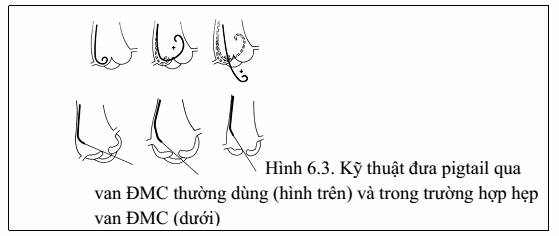
- Đánh giá van động mạch chủ và đưa pigtail xuống buồng thất trái (hình 6.3)
o Đẩy pigtail xuống buồng thất trái: trong thông tim trái, việc đưa pigtail qua van động mạch chủ là một kỹ thuật quan trọng, đặc biệt khi van ĐMC bị hẹp. Hình 6.3 mô tả kỹ thuật đưa pigtail qua van ĐMC.
o Ghi lại áp lực thất trái và áp lực động mạch đùi (tốc độ 25 mm/giây, thang 0-200 mmHg)
- Đánh giá thất trái
o Đánh giá áp lực cuối tâm trương thất trái trước và sau khi chụp buồng thất trái (tốc độ ghi 100 mm/giây, thang 0-200 mmHg)
o Chụp buồng thất trái bằng máy bơm thuốc cản quang. Tư thế nghiêng phải 30 độ và nghiêng trái chếch đầu. Lượng thuốc 30 ml, tốc độ bơm 10-12 ml/phút
o Đánh giá chức năng thất trái, vận động vùng, tình trạng hở van hai lá, thông liên thất, các bất thường giải phẫu khác của thất trái
o Kéo ngược pigtail từ thất trái về động mạch chủ để đánh giá chênh áp qua van động mạch chủ và chênh áp qua đường ra thất trái (tốc độ 25 mm/giây, thang 0-200 mmHg).
- Đo bão hòa ô xy ở các vị trí: thất trái; động mạch chủ hoặc các vị trí khác theo yêu cầu..
- Chụp cản quang buồng thất trái, động mạch chủ, các vị trí khác để đánh giá hình thái giải phẫu thất trái; chức năng co bóp thất trái; luồng thông (liên thất); chụp động mạch chủ đánh giá hình thái động mạch chủ; các mạch bất thường, còn ống động mạch…
3. Thông tim phải và thông tim trái đồng thời
- Tiến hành đồng thời hai quy trình trên khi có yêu cầu.
- Bắt đầu tiến hành đo các thông số khi đã đặt catheter Swan Ganz vào mao mạch phổi bít và đưa pigtail xuống buồng thất trái .
- Đánh giá van động mạch chủ: theo quy trình thông tim trái
- Đánh giá van hai lá: so sánh áp lực thất trái với áp lực mao mạch phổi bít (tốc độ 50 mm/giây, thang 0-40 mmHg, nếu có chênh áp qua van hai lá, để tốc độ ghi 100 mm/giây)
- Ghi đồng thời áp lực thất phải - thất trái ở tốc độ 100 mm/giây. Phát hiện tình trạng bệnh cơ tim co thắt/bệnh cơ tim hạn chế
- Tính cung lượng tim theo phương pháp Fick
- Đánh giá các luồng thông trong tim
- Tính sức cản mạch hệ thống và sức cản mạch phổi
- Đánh giá mức độ hẹp van hai lá, van động mạch chủ
4. Một số kỹ thuật thông tim theo đường vào đặc biệt khác:
- Thông tim trái qua đường chọc vách liên nhĩ: kỹ thuật này áp dụng khi không thể qua đường động mạch được, van động mạch chủ nhân tạo, hoặc trước khi nong van hai lá đã chọc vách liên nhĩ. Quy trình kỹ thuật chọc vách liên nhĩ xin xem phần Nong Van Hai Lá.
- Thông tim qua đường chọc trực tiếp mỏm tim qua thành ngực (hiếm khi cần phải làm hiện nay).
- Bộc lộ động mạch (cánh tay, nách…), tĩnh mạch: trong một số trường hợp đặc biệt theo yêu cầu kỹ thuật như khi không thể chọc mạch chỗ khác, cần thủ thuật thay van động mạch chủ…
VI. THEO DÕI
- Các yếu tố sống còn, mạch, huyết áp, nhiệt độ
- Theo dõi vị trí chọc mạch
VII. TAI BIẾN VÀ XỬ TRÍ
- Chảy máu: xử trí băng cầm máu ngày lập tức
- Nhiễm trùng vị trí chọc mạch cần vệ sinh thay băng hàng ngày
TÀI LIỆU THAM KHẢO
1. The effectiveness of right heart catheterization in the initial care of critically ill patient. JAMA, 276 (1996), pp. 889-897
2. Braunwalds Heart Disease: A Textbook of Cardiovascular Medicine, Editor: Anne Snyder, an imprint of Elsevier
3. Cardiac Catheterization Handbook, manuals,etc, Kern,Morton J
4. Grossman Cardiac Catherterization, Angiography, and Intervention by Donald S.Baim
ĐẶT DÙ LỌC MÁU ĐỘNG MẠCH TRONG CAN THIỆP NỘI MẠCH MÁU
I. ĐẠI CƯƠNG
- Trong quá trình can thiệp khi nong bóng, hút huyết khối, dụng cụ khoan cắt mảng xơ vữa ... có thể làm bong các mảng vữa xơ, huyết khối theo dòng máu đến làm tắc mạch phần xa, trong can thiệp động mạch cảnh các mảng vữa xơ có thể gây nhồi máu não, can thiệp cầu nối chủ vành có thể gây tắc đoạn xa dẫn đến nhối máu cơ tim, dòng chảy mạch vành chậm. Động mạch chi dưới đoạn xa tắc có thể gây ra hoại tử đoạn xa.
- Thiết bị bảo vệ động mạch đoạn xa được sử dụng để lọc lại các huyết khối, mảng vữa xơ, bị bong ra trong khi can thiệp
II. CHỈ ĐỊNH
- Khi can thiệp các động mạch chi dưới có tổn thương calci hóa nặng
- Can thiệp cầu nối tĩnh mạch cầu nối động mạch chủ vành.
- Can thiệp động mạch cảnh.
III. CHỐNG CHỈ ĐỊNH
Người bệnh có nhiễm trùng nặng
IV. CHUẨN BỊ.
1. Người thực hiện
- 02 Bác sỹ chuyên ngành tim mạch can thiệp
- 01 điều dưỡng và 01 kỹ thuật viên thành thạo về tim mạch can thiệp.
2. Phương tiện
- Tiến hành tại phòng tim mạch can thiệp (máy chụp mạch kỹ thuật số, monitor theo dõi điện tim, monitor theo dõi áp lực)
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn, bơm 5ml-10ml-20ml, dụng cụ ba chạc
- Bộ dụng cụ mở đường vào động mạch: sheath, kim chọc mạch, thuốc gây tê tại chỗ ( Lidocain hoặc Novocain)
- Thuốc sử dụng trong thủ thuật (Heparin, iodine)
- Dụng cụ chụp mạch (catheter, guide wire)
- Ống thông can thiệp (guiding)
- Thiết bị lọc (filter)

3. Người bệnh
- Được giải thích rõ về thủ thuật, các tai biến, nguy cơ và rủi ro trong thủ
thuật.
- Đồng ý làm thủ thuật và ký vào bản cam kết thực hiện thủ thuật.
4. Hồ sơ bệnh án: được chuẩn bị đầy đủ theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH.
1. Sát khuẩn vị trí đường vào động mạch.
2. Thiết lập đường vào động mạch (kỹ thuật Seldinger): động mạch quay hoặc động mạch đùi
3. Chụp động mạch vành xác định tổn thương, lên kế hoạch can thiệp và vị trí đặt thiết bị lọc.
4. Đặt guilding can thiệp vào động mạch cần can thiệp.
5. Đưa guide wire qua tổn thương.
6. Đưa Filter qua phía xa vùng tổn thương , mở Filter để có thể hứng được các mảnh vụn bong ra trong quá trình can thiệp động mạch.
7. Thực hiện các thủ thuật nong bong, khoan cắt mảng vữa xơ, đặt stent.
8. Sau khi kết thúc các thủ thuật can thiệp, thu Filter lại và rút ra khỏi guilding can thiệp.
9. Tháo dụng cụ, băng ép vị trí đường vào động mạch.
VI. THEO DÕI
Theo dõi các chức năng sống còn trong quá trình thực hiện thủ thuật.
VII. TAI BIẾN VÀ XỬ TRÍ
-Tắc mạch: tắc mạch não, tắc mạch chi, tắc mạch tạng..
- Không lọc được hết các mảng xơ vưa, huyết khối .. gây tắc mạch đoạn xa.
- Biến chứng tại vị trí đường vào động mạch: chảy máu, tụ máu, nhiễm trùng, thông động tĩnh mạch...
TÀI LIỆU THAM KHẢO
1. Baim DS, Wahr D, George B, Leon MB, Greenberg J, Cutlip DE, Kaya U, Popma JJ, Ho KK, Kuntz, RE; Saphenous vein graft Angioplasty Free of Emboli Randomized (SAFER) Trial Investigators. Randomized trial of a distal embolic protection device during percutaneous intervention of saphenous vein aorto-coronary bypass grafts. Circulation. 2002; 105: 1285-1290
2. Holmes DJ. CAPTIVE: a prospective randomized controlled trial of distal protection with the third-generation Mednova Emboshield compared to the GuardWire or FilterWire. Paper presented at: Transcatheter Cardiovascular Therapeutics; September 28, 2004; Washington, DC
3. Stone GW, Webb J, Cox DA, Brodie BR, Qureshi M, Kalynych A, Turco M, Schultheiss HP, Dulas D, Rutherford BD, Antoniucci D, Krucoff MW, Gibbons RJ, Jones D, Lansky AJ, Mehran R; Enhanced Myocardial Efficacy and Recovery by Aspiration of Liberated Debris (EMERALD) Investigators. Distal microcirculatory protection during percutaneous coronary intervention in acute ST-segment elevation myocardial infarction: a randomized controlled trial. JAMA. 2005; 293: 1063-1072.
4. Stone GW, Rogers C, Hermiller J, Feldman R, Hall P, Haber R, Masud A, Cambier P, Caputo RP, Turco M, Kovach R, Brodie B, Herrmann HC, Kuntz RE, Popma JJ, Ramee S, Cox DA; FilterWire EX Randomized Evaluation Investigators. Randomized comparison of distal protection with a filter-based catheter and a balloon occlusion and aspiration system during percutaneous intervention of diseased saphenous vein aorto-coronary bypass grafts. Circulation. 2003; 108: 548-553
5. Yadav JS, Wholey MH, Kuntz RE, Fayad P, Katzen BT, Mishkel GJ, Bajwa TK, Whitlow P, Strickman NE, Jaff MR, Popma JJ, Snead DB, Cutlip DE, Firth BG, Ouriel K; Stenting and Angioplasty with Protection in Patients at High Risk for Endarterectomy Investigators. Protected carotid- artery stenting versus endarterectomy in high-risk patients. N Engl J Med. 2004; 351: 1493-1501
ĐÓNG CÁC LỖ RÒ ĐỘNG MẠCH, TĨNH MẠCH
I. ĐẠI CƯƠNG
Bít các đường thông mạch máu bất thường có thể thực hiện để bít tắc hoàn toàn một hệ thống mạch của toàn bộ hoặc một phần cơ quan, hoặc chỉ một nhánh mạch chính, hoặc ở một điểm khu trú. Tắc nghẽn mạch máu có thể đạt được với nhiều phương pháp qua đường ống thông như thả coil (microcoil, Gianturco,…) đóng bằng dụng cụ (ADO, Vascular Plug), tắc nghẽn bằng gel, chất lỏng, các hạt. Việc lựa chọn các chất liệu tắc nghẽn có thể rất quan trọng như dò động tĩnh mạch hệ thống thường bít với dụng cụ hoặc coil.
II. CHỈ ĐỊNH
- Chỉ định điều trị cho những người bệnh có yếu tố nguy cơ vỡ khối dị dạng mạch, những người bệnh đã có tiền sử vỡ khối dị dạng mạch
- Những khối thông động tĩnh mạch có kích thước nhỏ (do khi những khối thông động tĩnh mạch có kích thước nhỏ này khi vỡ có thể gây ra hematome lớn hơn so với những khối có kích thước trung bình hay lớn).
- Bất thường mạch gây triệu chứng, ảnh hưởng đến chất lượng cuộc sống của người bệnh.
III. CHỐNG CHỈ ĐỊNH
- Người bệnh có tiền sử dị ứng với thuốc cản quang.
- Người bệnh đang có tình trạng bệnh lý nặng không thể thực hiện được thủ thuật.
- Người bệnh có thể tạng dễ chảy máu: rối loạn đông máu, số lượng tiểu cầu thấp,….
- Người bệnh từ chối thủ thuật
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sĩ chuyên ngành tim mạch, thành thạo về tim mạch can thiệp
- 01 điều dưỡng và 01 kỹ thuật viên đơn vị tim mạch can thiệp.
2. Người bệnh
Người bệnh được giải thích kỹ về thủ thuật, đồng ý làm thủ thuật và ký vào giấy cam kết thực hiện thủ thuật.
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch, tĩnh mạch: sheath, kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Guiding can thiệp, bộ thả dụng cụ, guide wire, các catheter chụp chẩn đoán khác nhau tùy theo bệnh lý và yêu cầu của bác sĩ.
- Máy chụp mạch số hóa xóa nền, máy được gắn:
+ Màn tăng sáng: giúp quan sát các dụng cụ can thiệp
+ Các bộ phận theo dõi điện tim, áp lực, SpO2,...
Hình 1. Máy chụp mạch số hóa xóa nền Digitex 2400
- Coils: Coil có sẵn các cỡ tương ứng wire từ 0.018 tới 0.052 inch và đường kính đoạn ngoài từ 2 tới 20mm, có gần như mọi chiều dài, các hình dạng và chất liệu khác nhau. Các coil có loại giải phóng có kiểm soát.
- Dụng cụ:
+ Plug Amplatzer dụng cụ dạng trụ, tự nở làm từ sợi nitinol và chỉ định trong các trường hợp gây tắc các mạch ngoại vị; có các cỡ từ 4-16 mm (các cỡ chênh nhau 2 mm). Hai đầu tận plug có đánh dấu bằng platin. Plug có thể đưa qua ống thông 5,6, 8 Fr.
+ Dụng cụ bít ống động mạch Amplatzer (AGA Medical Corporation) cũng là dạng dụng cụ tự nở làm từ lưới sợi nitinol phủ polyester, có hình nón.
4. Stent bọc (cover stent).
4. Hồ sơ bệnh án Hồ sơ bệnh án được hoàn thiện theo quy định của Bộ Y tế.
V. CÁC BƯỚC TIẾN HÀNH
Bít dò các đường thông bất thường mạch máu có thể thực hiện trong nhiều trường hợp như dò động tĩnh mạch phổi, dò phế phủ, dị dạng động tĩnh mạch, dò động mạch vành,... Trong bài này chúng tôi xin trình bày về các mục sau:
5.1. Tắc dò động- tĩnh mạch
- Tùy vào tuổi người bệnh, mức độ phức tạp thủ thuật, có thể tiến hành gây mê hoặc gây tê. Dị dạng cột sống, dị dạng nội sọ và các thủ thuật ở trẻ nhỏ thường tiến hành có gây mê.
- Tiến hành ngược dòng (đường động mạch) hoặc đường tĩnh mạch (thường được sử dụng nhiều hơn).
- Lựa chọn phụ thuộc vào tổn thương; thông thường đường tiếp cận được ưu tiên thẳng nhất, ít phức tạp nhất với dò động tĩnh mạch hệ thống.
- Đường vào động mạch hoặc tĩnh mạch có thể sử dụng đưa ống thông bóng để tắc nghẽn tạm thời dòng máu qua vị trí dò.
- Điều này có thể có ích khi gây nghẽn dò lưu lượng cao bằng coil hoặc chất liệu rắn.
- Tiếp cận qua đường động mạch, ống thông (MP hoặc pigtail) xác định vị trí dò và tương quan với các mạch máu chính. Có thể sử dụng ống thông MP đưa vào nhánh mạch cấp máu tổn thương để chụp chọn lọc; với các hướng khác nhau thường sử dụng là trước - sau, bên, nghiêng và thẳng trước khi đưa ống thông can thiệp.
- Đường kính trong của ống thông thường bằng hoặc hơi lớn hơn đường kính coil. Nếu ống thông can thiệp có đường kính quá lớn so với coil, dây dẫn có thể gập và khó khăn để đưa coil vào ống thông. Coil 0.018 inch và 0.025 inch phù hợp với ống thông 3 Fr, tương ứng là Coil 0.035 inch và 0.038 inch với ống thông 4 Fr.
- Chất liệu tắc nghẽn được thả trong các mạch máu cấp máu dò động tĩnh mạch, trong chỗ dò hoặc cả hai. Kích cỡ coil nên lớn hơn 10-30% đường kính mạch máu. Coil nhỏ hơn không tạo được tắc nghẽn hoàn toàn trong khi coil lớn hơn sẽ duỗi thẳng và có thể vượt qua vị trí tắc nghẽn. Coil được đưa vào ống nhựa hoặc thép không gỉ; sau đó từ ống vào ống thông can thiệp với dây dẫn kích cỡ phù hợp. Khi thả khỏi ống thông, coil thành dạng và kích cỡ định sẵn. Đối với coil xoắn đơn giản, chiều dài coil và đường kính xác định số vòng. Phần coil trong mạch nhô tạo huyết khối. Sau thả coil, mạch máu bị tắc do hình thành huyết khối và tổ chức hóa sau đó. Nếu tổn thương ở phía ngoại vi và hướng đi ngoằn nghèo, hệ thống micro catheter đồng trục được sử dụng để tiếp cận vị trí . Các coil sợi platin xoắn hoặc các micro coil được thả, phụ thuộc vào kích cỡ mạch bị tắc nghẽn.
- Chụp kiểm tra ngắt quãng 5 phút sau thả để xác định mức độ gây nghẽn, huyết khối không hướng đích, phát hiện các nhánh cấp máu khác hoặc kiểm tra vị trí ống thông để thả coil tiếp theo. Gây tắc tạm thời bằng bóng có thể giúp ích. Có thể kết hợp thả coil và tiêm bọt gelatine (Gelfoam, Upjohn Co.). Các hạt Gel hòa với cản quang, nước muối, tiêm chậm bằng tay, để không trào ngược các mạch lân cận.
- Dò động tĩnh mạch hệ thống có thể có nhiều nhánh mạch nuôi và vì vậy, sau khi tắc nhánh mạch chính, có thể dò tìm phát hiện nhiều nhánh mạch nuôi khác. Gây tắc nhánh mạch nuôi có thể bằng dụng cụ bít ống động mạch hoặc Plug mạch máu. Lựa chọn phụ thuộc vào giải phẫu cũng như kinh nghiệm, và thói quen phẫu thuật viên. Plug có thể đưa qua ống thông can thiệp với đường kính trong 0.056-0.088 inch phụ thuộc đường kính plug và dụng cụ bít ống cần sheath dài 5 Fr hoặc 6 Fr.
5.2. Dò động - tĩnh mạch phổi
- Đường vào: tĩnh mạch đùi
- Có thể tiến hành gây mê hoặc gây tê.
- Mục đích: xác định vị trí dò động tĩnh mạch phổi và các nhánh mạch cấp máu.
- Thông thường chụp mạch phổi trái, phải chọn lọc với ống thông pigtail sơ bộ và ống thông MP để thu nhận chi tiết hơn.
- Với dạng phổ biến nhất của PAVM (một nhánh cấp máu đơn độc) là gây tắc động mạch ngay trước vị trí đổ vào phình của PAVM. Gây tắc gần hơn sẽ làm tắc các nhánh tới nhu mô phổi bình thường và có thể gây nhồi máu phổi. Điều quan trọng là đánh giá đường kính nhánh mạch nuôi để đảm bảo không lớn hơn đường kính coil. Nếu không sẽ gây tắc nghẽn hệ thống. Do vậy quan trọng là đầu ống thông nằm vị trí ổn định và kiểm tra ngay trước khi thả coil. Dây dẫn dài, đầu mềm được dùng để đưa và đẩy coil.
- Mục đích tạo huyết khối coil là tạo khối khu trú ngay gần dị dạng. Nếu đường kính coil lớn hơn đáng kể đường kính mạch, coil có thể dải dọc theo mạch máu và không gây tắc được.
Hình 2: Phân loại PAVM
- Ban đầu, các coil thông thường được đẩy ra đầu ống thông trên dây dẫn. Di chuyển nhẹ khi coil nằm đầu ống thông. Hiện có một số coil thả có kiểm soát. Ưu điểm là các coil này có thể thả hoàn toàn nhưng vẫn gắn với dây dẫn và chỉ giải phóng nếu vị trí tối ưu. Hiện tại, đường kính lớn nhất của các dụng cụ này là 12 mm. Khi tối ưu hóa được vị trí thả coil, phần quan trọng của coil được đặt ở vòng đầu tiên hoặc vòng đẩy; tạo thuận cho đặt coil kế tiếp, thường có cỡ nhỏ hơn. Nếu động mạch cấp máu cho nhánh PAVM có cỡ lớn và cổ ngắn, có thể đưa ống thông vào túi phình lớn và thả coil đường kính lớn trực tiếp. Điều này giúp ngăn coil ở đoạn mạch xa di lệch qua túi dị dạng mạch.
- PAVM rất lớn có thể gây shunt phải trái lớn dẫn tới thuyên tắc mạch hệ thống. Kết quả lâu dài tốt đã được ghi nhận, nhưng ở những trường hợp cần tiến hành thì 2. Các dụng cụ mới như plug có thể hiệu quả và an toàn hơn. Kích cỡ plug lớn nhất hiện có đường kính 16 mm và cần ống thông 8 Fr thả. Với coil thả có kiểm soát, có thể di chuyển tới vị trí tối ưu để thả. Khi nhồi máu phổi sau chụp động mạch phổi, điều quan trọng là chọn coil và dụng cụ dựa trên giải phẫu. Sau kết thúc thủ thuật, điều quan trọng là bộc lộ động mạch cấp máu bị tắc nghẽn.
VI. THEO DÕI, TAI BIẾN VÀ XỬ TRÍ
- Tắc mạch hệ thống hoặc tắc mạch nghịch thường.
- Biến chứng khí mạch phổi.
- Nhồi máu phổi.
- Di lệch dụng cụ
- Tan máu
TÀI LIỆU THAM KHẢO
1. Laakso A, Dashti R, Juvela S, Niemelä M, Hernesniemi J. Natural history of arteriovenous malformations: presentation, risk of hemorrhage and mortality. Acta Neurochir Suppl. 2010;107:65-9
2. Hillman J. Population-based analysis of arteriovenous malformation treatment. J Neurosurg. Oct 2001;95(4):633-7
3. Stapf C, Mast H, Sciacca RR, Berenstein A, Nelson PK, Gobin YP, et al. The New York Islands AVM Study: design, study progress, and initial results. Stroke. May 2003;34(5):e29-33.
BÍT LỖ THÔNG LIÊN NHĨ/ LIÊN THẤT/ ỐNG ĐỘNG MẠCH
I. ĐẠI CƯƠNG
Bệnh còn ống động mạch (CÔĐM) là một trong các bệnh tim bẩm sinh hay gặp với tỷ lệ xấp xỉ 1:5000 đến 1:2000 trẻ sơ sinh. Diễn biến tự nhiên của bệnh tùy thuộc vào kích thước của ống động mạch (ÔĐM), nó có thể diễn biến âm thầm không có triệu chứng lâm sàng nhưng cũng có thể gây ra giãn buồng tim trái, tăng áp động mạch phổi và suy tim. Một biến chứng nguy hiểm khác của bệnh là viêm nội tâm mạc nhiễm khuẩn rất dễ dẫn đến tử vong. Chính vì vậy việc đóng ÔĐM là một chỉ định cho gần như tất cả các trường hợp còn ống động mạch đơn thuần trên lâm sàng.
II. CHỈ ĐỊNH
Tất cả các người bệnh CÔĐM đảm bảo đầy đủ các điều kiện sau:
- Còn ống động mạch đơn thuần, không kèm theo các dị tật bẩm sinh khác ở tim và ngoài tim.
- Trên siêu âm Doppler tim: chưa có hiện tượng đảo shunt qua ống động mạch hoặc là shunt 2 chiều nhưng chiều trái-phải chiếm ưu thế.
- Khi thông tim: chưa có tăng áp lực động mạch phổi cố định.
- Không có tình trạng nhiễm khuẩn.
- Hình thái ống không quá bất thường: ống lớn, cổ ngắn, xoắn vặn…
III. CHỐNG CHỈ ĐỊNH
- Đã tăng áp lực động mạch phổi cố định.
- Ống động mạch quá lớn hoặc bất thường giải phẫu.
- Siêu âm-Doppler tim: phát hiện có sùi trong buồng tim và/hoặc các mạch máu, hoặc shunt qua ÔĐM là shunt phải-trái.
- Có rối loạn về đông máu và chảy máu.
- Đang có một bệnh nặng hoặc cấp tính khác.
- Bất thường nghiêm trọng về giải phẫu lồng ngực hoặc cột sống.
- Dị ứng thuốc cản quang.
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ và 02 kỹ thuật viên phòng chuyên ngành tim mạch
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Tất cả các người bệnh đều được làm các xét nghiệm thường quy (máu, ĐTĐ, X-quang)
- Siêu âm tim qua thành ngực nhằm xác định các chỉ số quan trọng: chức năng thất trái, đường kính thất phải, áp lực động mạch phổi, hình dạng, kích thước ÔĐM.
- Với các người bệnh trẻ em cần gây mê nội khí quản do đó phải Người bệnh chu đáo như trước khi phẫu thuật.
- Với các người bệnh lớn hơn 12 tuổi có thể tiến hành thủ thuật bằng gây tê tại chỗ. Đối với các người bệnh nhỏ tuổi cần gây ngủ phối hợp với các thuốc giảm đau trong quá trình thủ thuật.
- Trước thủ thuật, tiêm kháng sinh dự phòng cho người bệnh
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch đùi và tĩnh mạch đùi: bộ sheath, kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Ống thông pigtail và hệ thống bơm chụp máy để chụp động mạch chủ
- Dụng cụ bít ống động mạch
o Các loại coil khác nhau như: Coil Pfm, Coil Gianturco, ….
o Dụng cụ ADO của hãng AGA (AGA Medical Corporation, Golden Valley, Minnesota), cấu tạo bởi các sợi nitinol 0.014 inch đan thành lưới có hình ống có vành rộng ở đầu (như hình cái nêm). Chiều dài 7mm, vành rộng hơn thân ống của dụng cụ 2mm. Dụng cụ ADO có kích cỡ gồm 2 số như 6-4, 8-6… (số lớn là đường kính của vành rộng và số nhỏ là đường kính của thân ống). Kích cỡ lớn nhất của dụng cụ là 16- 4mm.
- Hệ thống đưa dụng cụ (delivery catheter) có đường kính từ 5F đến 7F bao gồm ống thông, dây dẫn, khúc nối và dây cáp vít vào dụng cụ.
4. Hồ sơ bệnh án: được hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Quy trình
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào động mạch đùi và tĩnh mạch đùi phải.
- Tiêm heparin 2000 đơn vị
- Thông tim phải đo các thông số về huyết động và bão hoà ôxy. Xác định shunt và các cung lượng (cung lượng tim, cung lượng phổi, cung lượng chủ).
- Chụp động mạch chủ ở tư thế nghiêng trái 90 độ và nghiêng phải 30 độ. Đo đường kính ống động mạch trên phim chụp: chỗ nhỏ nhất, lớn nhất và chiều dài ống.
- Chọn dụng cụ ADO: dựa vào kích thước của ÔĐM đo được trên phim chụp mạch. Lựa chọn dựa trên nguyên tắc đường kính ADO chỗ nhỏ nhất phải lớn hơn từ 1 đến 3mm của đường kính chỗ đổ vào động mạch phổi của ÔĐM.
- Dụng cụ ADO sẽ được vít vào dây cáp, kéo thẳng ra trong khúc nối và đẩy vào lòng của ống thông.
- Đưa guidewire từ đường tĩnh mạch đùi phải lên động mạch phổi, qua ống động mạch xuống động mạch chủ.
- Đưa dụng cụ theo dây dẫn từ tĩnh mạch đùi phải lên động mạch phổi qua ÔĐM sang động mạch chủ. Mở cánh lớn của dụng cụ.
- Kiểm tra sự cố định của dụng cụ trên phim chụp mạch. Tháo dụng cụ và chụp lại kiểm tra. Đánh giá kết quả ngay sau thủ thuật.
- Đối với dụng cụ coil: kỹ thuật tiến hành gần tương tự.
- Chụp kiểm tra các tư thế đánh giá kết quả
2. Đánh giá kết quả
- Thủ thuật thành công:
o Dụng cụ cố định tốt trên siêu âm và phim chụp
o Shunt tồn lưu không có hoặc rất nhỏ trên siêu âm thực quản
o Không có các biến chứng nặng
- Thủ thuật thất bại:
o Không đóng được
o Dụng cụ bị rơi gây tắc mạch hay cản trở vào các cơ quan lân cận (tĩnh mạch phổi, chủ, động mạch chủ, van nhĩ thất...)
o Có các biến chứng nặng: tắc mạch do rơi dụng cụ vào các buồng tim, thủng tim, tan máu ...
VI. THEO DÕI
- Người bệnh được kiểm tra lại trên siêu âm sau khi bít ÔĐM và sau đó, thăm khám lại định kỳ.
- Tất cả các người bệnh được dùng aspirin 6 tháng và phòng viêm nội tâm mạc nhiễm khuẩn trong vòng 1 năm.
VII. TAI BIẾN VÀ XỬ TRÍ
Biến chứng thường gặp:
- Tắc mạch do khí, huyết khối: cần chú ý chống đông, đuổi khí …
- Tràn dịch màng tim do thủng, rách thành nhĩ, thất, tách thành động mạch chủ… liên quan đến việc thao tác kỹ thuật: cần phát hiện sớm, chọc dẫn lưu sớm, liên hệ bác sỹ phẫu thuật sớm..
- Biến chứng di lệch/rơi dù khỏi vị trí: biến chứng có thể xuất hiện ngay sau khi thả dù hoặc một vài ngày sau can thiệp. Theo dõi người bệnh sát, nếu thấy rơi ngay sau can thiệp thì cần báo phẫu thuật sớm. Với người bệnh đã về bệnh phòng hoặc sau đó, khi co biểu hiện bất thường,
nhất là có ngoại tâm thu thất thì cần làm siêu âm xác định sớm để có hướng phẫu thuật. Trong trường hợp dù bị rơi mà mắc vào đường ra thất phải hoặc động mạch phổi, thì trong lúc chờ đợi phẫu thuật cần dùng dụng cụ basket/snare kéo về nhĩ phải và cố định ở đó.
- Biến chứng tan máu: do còn tồn lưu shunt, thường ít gặp, cần phải theo dõi sát, truyền dịch đầy đủ…
- Các biến chứng khác: chỗ chọc mạch; chảy máu, nhiễm trùng… theo dõi như quy trình can thiệp nói chung.
TÀI LIỆU THAM KHẢO
1. Cardi-O-Fix duct occluder versus amplatzer duct occluder for closure of patent ductus arteriosus: Short-term and mid-term results. Celebı A, Halil Demır I, Sarıtaş T, Dedeoğlu R, Kemal Yucel I, Demir F, Erdem A. Catheter Cardiovasc Interv. 2013 Apr 16.
2. Transcatheter closure of patent ductus arteriosus with the new Amplatzer Duct OccluderII. Ji W, Li F, Gao W, Yu ZQ, Huang MR, Fu LJ, Guo Y, Zhao PJ, Liu TL, Zhang YQ, Chen YW. Zhonghua Er Ke Za Zhi. 2013
3. Multicenter Nit-Occlud® PDA-R Patent Ductus Arteriosus Occlusion Device Trial Initial and Six-Month Results. Granja MA, Trentacoste L, Rivarola M, Barbosa JD, Lucini V, Peirone A, Spillman. Catheter Cardiovasc Interv. 2013
4. Comparison of the results of transcatheter closure of patent ductus arteriosus with newer amplatzer devices. Liddy s, Oslizlok P, Walsh KP. Catheter Cardiovasc Interv. 2012 Nov 29.
5. Transcatheter closure of persistent ductus arteriosus in adults. Bentham JR, Thomson JD, Gibbs JL. J Interv Cardiol. 2012 Oct;25(5):501-4.
6. Comparison of the efficacy of different-sized Amplatzer duct occluders (I, II, and II AS) in children weighing less than 10 kg. Baspinar O, Irdem A, Sivasli E, Sahin DA, Kilinc M. Pediatr Cardiol. 2013 Jan;34(1):88-94.
BÍT LỖ THÔNG LIÊN NHĨ/ LIÊN THẤT/ ỐNG ĐỘNG MẠCH
I. ĐẠI CƯƠNG
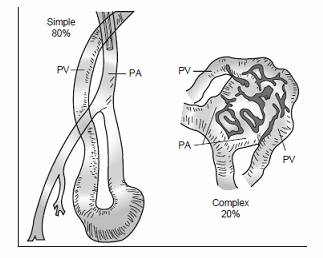
Thông liên nhĩ (TLN) là một bệnh tim bẩm sinh khá thường gặp và trong số các thể, TLN lỗ thứ phát lại thường gặp nhất. Việc điều trị có nhiều tiến bộ, trong đó việc bít lỗ thông liên nhĩ cho các người bệnh bị TLN kiểu lỗ thông thứ phát, là một tiến bộ quan trọng, cho phép điều trị triệt để cho người bệnh không cần phẫu thuật. Hiện nay, dụng cụ phổ biến để bít TLN là dùng loại có dạng hình dù với 2 đĩa, bằng khung nitinol nhớ hình có màng bọc bằng polyutheran.
II. CHỈ ĐỊNH
- Thông liên nhĩ (TLN) kiểu lỗ thứ phát, kích thước lỗ thông đo trên siêu âm qua thành ngực và siêu âm qua thực quản ≤ 34 mm.
- Có gờ xung quanh lỗ thông đủ rộng (> 5 mm): gờ van nhĩ thất, gờ tĩnh mạch phổi phải, gờ động mạch chủ, xoang vành. Với một số trung tâm có kinh nghiệm, gờ phía động mạch chủ có thể ngắn hơn.
- Luồng thông lớn, shunt trái - phải là chính, có tăng cung lượng tim qua lỗ thông với (Qp/Qs>1,5).
- Người bệnh tăng gánh buồng tim phải và có giảm oxy.
- Người bệnh có dấu hiệu rối loạn nhịp nhĩ, tắc mạch nghịch thường cũng có chỉ định bít lỗ thông, cho dù dòng shunt nhỏ..
- Chưa có tăng áp lực động mạch phổi cố định.
III. CHỐNG CHỈ ĐỊNH
- Hình thái giải phẫu TLN lỗ thứ hai không phù hợp cho bít TLN bằng dụng cụ qua da: lỗ thông quá lớn > 34mm; các gờ ngắn (< 5 mm); TLN kèm theo phình vách lớn …
- Các thể thông liên nhĩ khác:
+ TLN kiểu xoang tĩnh mạch
+ TLN thể xoang vành
+ TLN lỗ thứ nhất
+ TLN hình sàn
- TLN với các bất thường tim bẩm sinh khác cần phẫu thuật sửa chữa toàn bộ
- Shunt phải-trái với bão hoà oxy đại tuần hoàn < 94%
- TLN có tăng áp lực động mạch phổi cố định
- Có rối loạn về đông máu và chảy máu.
- Đang có một bệnh nặng hoặc cấp tính khác.
- Dị ứng thuốc cản quang…
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ và 02 kỹ thuật viên phòng chuyên ngành tim mạch can thiệp
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Kiểm tra lại các tình trạng bệnh đi kèm,chức năng thận..
- Với các người bệnh trẻ em cần gây mê nội khí quản do đó phải Người bệnh chu đáo như trước khi phẫu thuật.
- Với các người bệnh lớn hơn 12 tuổi có thể tiến hành thủ thuật bằng gây tê tại chỗ. Đối với các người bệnh nhỏ tuổi cần gây ngủ phối hợp với các thuốc giảm đau trong quá trình thủ thuật.
- Trước thủ thuật, tiêm kháng sinh dự phòng cho người bệnh
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào tĩnh mạch đùi: bộ sheath, kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain). Trong trường hợp cần thiết có thể dùng thêm đường động mạch quay.
- Ống thông MP (multipurpose)
- Wire cứng (stiff wire), kích cỡ 0.035 inch x 300 cm
- Bóng AGA đo kích thước lỗ thông liên nhĩ, gồm cả bơm và thước đo.
- Dù bít thông liên nhĩ (có đủ các cỡ để lựa chọn)
- Hệ thống đưa dụng cụ (delivery sheath) có đường kính từ 6F đến 14F bao gồm ống thông, dây dẫn, khúc nối và dây cáp vít vào dụng cụ.
- Thuốc cản quang pha với nước muối sinh lý theo tỉ lệ 1:5
4. Hồ sơ bệnh án: được hoàn thiện theo quy định của Bộ Y tế.
V. CÁC BƯỚC TIẾN HÀNH
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào tĩnh mạch đùi phải
- Thông tim phải đo các thông số về huyết động và bão hoà ôxy.
- Sử dụng ống thông MP đưa từ tĩnh mạch đùi lên động mạch phổi. Đánh giá áp lực động mạch phổi và đảm bảo không có hẹp van động mạch phổi phối hợp.
- Kéo ống tông về nhĩ phải, đưa qua lỗ TLN sang nhĩ trái và đưau vào tĩnh mạch phổi. Tốt nhất là tĩnh mạch phổi trái trên.
- Đưa guidewire cứng vào tĩnh mạch phổi, rút ống thông và lưu lại guidewire.
- Sử dụng bóng đo kích thước TLN.
+ Đẩy bóng trên guidewire cứng lên lỗ thông liên nhĩ. Bơm bóng bằng thuốc cản quang tại vị trí lỗ TLN. Ngừng bơm khi xuất hiện rõ eo bóng.
+ Sử dụng siêu âm qua thực quản để quan sát xem bóng đã bít hoàn toàn lỗ thông chưa.
+ Đo kích thước eo bóng trên phim chụp mạch dựa vào các điểm mốc trên bóng.
+ Làm xẹp bóng, rút bóng ra khỏi cơ thể. Đo lại kích thước bóng bằng cách bơm một lượng thuốc cản quang tương tự.
+ Xác định kích thước lỗ TLN theo ba phương pháp: trên phim chụp mạch, trên siêu âm qua thực quản, và phương pháp đo trực tiếp ở ngoài.
Hình 17.1: Đo kích thước lỗ thông bằng bóng
- Chọn dụng cụ bít TLN. Kích cỡ dụng cụ thường lớn hơn 1 mm so với kích thước lỗ TLN đo được.
- Qua guidewire cứng, đẩy delivery sheath vào nhĩ trái
- Dụng cụ bít TLN sẽ được bắt vít vào dây cáp, kéo thẳng ra trong khúc nối và đẩy vào lòng của delivery sheath.
- Khi dụng cụ đã lên đến đầu trong của delivery sheath, từ từ đẩy dụng cụ vào trong nhĩ trái để mở cánh nhĩ trái. Sau đó từ từ kéo dụng cụ về để mở cánh nhĩ phải trong nhĩ phải.
- Kiểm tra phim chụp mạch ở tư thế nghiêng trái chếch đầu, đảm bảo 2 cánh của dù không chạm nhau.
- Tiến hành làm siêu âm tim và chụp kiểm tra lại các tư thế, đảm bảo dù nằm đúng vị trí với 2 cánh nằm 2 bên, vách liên nhĩ ở giữa và không có sự biến dạng dù….
- Sau khi đã chắc chắn dù nằm đúng vị trí, tháo dù và rút toàn bộ hệ thống ra.
- Nếu cần có thể đo lại áp lực động mạch phổi và chụp lại động mạch phổi để đảm bảo không còn shunt tồn lưu qua vách liên nhĩ.
VI. THEO DÕI
- Người bệnh được kiểm tra lại trên siêu âm sau khi bít TLN.
- Tất cả các người bệnh được dùng aspirin 6 tháng và phòng viêm nội tâm mạc nhiễm khuẩn trong vòng 1 năm.
VII. TAI BIẾN VÀ XỬ TRÍ
- Các biến chứng có thể gặp:
+ Tắc mạch do khí, huyết khối: cần chú ý chống đông, đuổi khí …
+ Tràn dịch màng tim: do thủng, rách thành nhĩ, tiểu nhĩ… liên quan đến việc thao tác kỹ thuật: cần phát hiện sớm, chọc dẫn lưu sớm, liên hệ bác sỹ phẫu thuật sớm..
+ Biến chứng di lệch/rơi dù khỏi vị trí: biến chứng có thể xuất hiện ngay sau khi thả dù hoặc một vài ngày sau can thiệp. Theo dõi người bệnh sát, nếu thấy rơi ngay sau can thiệp thì cần báo phẫu thuật sớm. Với người bệnh đã về bệnh phòng hoặc sau đó, khi co biểu hiện bất thường, nhất là có ngoại tâm thu thất thì cần làm siêu âm xác định sớm để có hướng phẫu thuật. Trong trường hợp dù bị rơi mà mắc vào đường ra thất phải hoặc động mạch phổi, thì trong lúc chờ đợi phẫu thuật cần dùng dụng cụ basket/snare kéo về nhĩ phải và cố định ở đó.
+ Biến chứng tan máu: do còn tồn lưu shunt, thường ít gặp, cần phải theo dõi sát, truyền dịch đầy đủ…
+ Các biến chứng khác: chỗ chọc mạch; chảy máu, nhiễm trùng… theo dõi như quy trình can thiệp nói chung.
TÀI LIỆU THAM KHẢO:
1. Transcatheter closure of secundum atrial septal defect. Shimpo H, Hojo R, Ryo M, Konuma T, Tempaku H. Gen Thorac Cardiovasc Surg. 2013 Jun 1
2. Transcatheter device closure of atrial septal defects in patients above age 60. Ströker E, Van De Bruaene A, De Meester P, Van Deyck K, Gewillig M, Budts W. Acta Cardiol. 2013 Apr;68(2):127-32.
3. Transcatheter device closure of atrial septal defects: a safety review. Moore J, Hegde S, El-Said H, Beekman R 3rd, Benson L, Bergersen L, Holzer R, Jenkins K, Ringel R, Rome J, Vincent R, Martin G; ACC IMPACT Steering Committee. JACC Cardiovasc Interv. 2013 May;6(5):433-42.
4. Transcatheter closure of secundum atrial septal defects. Kazmouz S, Kenny D, Cao QL, Kavinsky CJ, Hijazi ZM. J Invasive Cardiol. 2013 May;25(5):257-64.
5. Transcatheter Interatrial Septal Defect Closure in a Large Cohort: Midterm Follow-up Results. Aytemir K, Oto A, Ozkutlu S, Canpolat U, Kaya EB, Yorgun H, Sahiner L, Sunman H, Ateş AH, Kabakçı G. Congenit Heart Dis. 2013 Apr 22.
BÍT TIỂU NHĨ TRÁI BẰNG DỤNG CỤ PHÒNG NGỪA BIẾN CỐ TẮC MẠCH Ở NGƯỜI BỆNH RUNG NHĨ
I. ĐẠI CƯƠNG
Bít tiểu nhĩ trái bằng dụng cụ (LAA Occlusion) là một biện pháp điều trị nhằm ngăn ngừa sự hình thành cục máu đông trong buồng tim làm giảm tỷ lệ đột quỵ ở người bệnh rung nhĩ. Trong rung nhĩ, 90% các trường hợp cục máu đông hình thành đầu tiên trong tiểu nhĩ trái.
Trong quá trình thông tim, một dụng cụ hình dù cấu tạo bằng Nitinol được thả vào trong để bít kín tiểu nhĩ trái.
II. CHỈ ĐỊNH
Người bệnh rung nhĩ mà không thể dùng thuốc chống đông đường uống:
- Người bệnh không dung nạp thuốc chống đông đường uống.
- Người bệnh có tiền sử chảy máu do dùng chống đông trước đây.
- Người bệnh không tuân thủ dùng thuốc chống đông đường uống.
- Người bệnh mang thai không sử dụng được thuốc chống đông đường uống.
- Người bệnh có biến cố tai biến mạch não tái phát do huyết khối nhĩ trái mặc dù vẫn đang dùng thuốc chống đông đạt liều.
III. CHỐNG CHỈ ĐỊNH
- Người bệnh có tiền sử dị ứng với thuốc cản quang.
- Người bệnh đang có tình trạng bệnh lý nặng không thể thực hiện được thủ thuật.
- Người bệnh có thể tạng dễ chảy máu: rối loạn đông máu, số lượng tiểu cầu thấp,….
- Người bệnh từ chối thủ thuật.
IV. CHUẨN BỊ
1. Người thực hiện: 02 bác sỹ và 02 kỹ thuật viên được đào tạo thành thạo về tim mạch can thiệp.
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Kháng sinh dự phòng đường tĩnh mạch.
- Kiểm tra lại các tình trạng bệnh đi kèm (vd. Bệnh dạ dày), chức năng thận..
- Tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng các thuốc cản quang…
- Gây mê nội khí quản, đặt đầu dò siêu âm tim qua thực quản.
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Chuẩn bị bộ dụng cụ mở đường vào tĩnh mạch đùi: Sheath mạch đùi 6F, kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Dây dẫn Terumo35, sonde MP, dây dẫn superstiff.
- Kim chọc vách liên nhĩ, que nong vách liên nhĩ.
- Hệ thống que thả, ống thông dẫn đường cho dụng cụ (Delivery system).
- Dụng cụ bít tiểu nhĩ các cỡ.
- Thuốc cản quang.
- Các phương tiện cấp cứu: oxy mask, bóng, nội khí quản, máy sốc điện, máy tạo nhịp tạm thời,…
4. Hồ sơ bệnh án: được hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Mở đường vào mạch máu
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào thường là tĩnh mạch đùi phải.
2. Tiêm heparin cho người bệnh
- Trước khi đưa dụng cụ can thiệp phải cho người bệnh dùng heparin. Liều heparin là 70-100 đơn vị/kg cân nặng, tiêm tĩnh mạch.
- Khi thủ thuật kéo dài, kiểm tra thời gian đông máu hoạt hóa (ACT). Mục tiêu là ACT từ 250-350 giây. Nếu ACT thấp phải bổ sung liều heparin. Trong thực hành, co thể cho thêm 1000 đơn vị heparin sau 1 giờ thủ thuật tiến hành.
3. Chọc vách liên nhĩ.
- Thông tim phải, chụp chọn lọc động mạch phổi để xác định vị trí và hình dạng của nhĩ trái.
- Chọc vách liên nhĩ bằng kim chọc vách (nếu còn lỗ bầu dục có thể không cần thủ thuật chọc vách liên nhĩ).
- Tiến hành nong vách liên nhĩ bằng que nong.
4. Bít tiểu nhĩ trái.
- Lái ống thông MP trượt trên dây dẫn terumo từ tĩnh mạch đùi lên nhĩ phải sang nhĩ trái, rút dây dẫn terumo.
- Đưa dây dẫn superstiff vào ống thông MP vào tiểu nhĩ trái.
- Đưa hệ thống ống thông delivery trượt trên superstiff wire đến miệng tiểu nhĩ trái, rút superstiff wire và nòng ống thông, chú ý hạ thấp đầu ống thông tránh khí lọt vào ống thông, đến khi thấy máu chảy ra.
- Tiến hành chụp tiểu nhĩ trái xác định kích thước tiểu nhĩ trái.
- Lựa chọn kích thước dụng cụ phù hợp với kích thước tiểu nhĩ trên phim chụp.
- Kết nối dụng cụ với que thả, thu dụng cụ vào hệ thống que thả - van một chiều, đuổi khí bằng nước muối sinh lý có tráng heparin.
- Đưa dụng cụ vào lòng ống thông, bơm nước trước khi kết nối để đảm bảo hệ thống kín.
- Đẩy dụng cụ trượt trong ống thông lên tiểu nhĩ trái, thao tác được tiến hành nhẹ nhàng, trượt ống ông về phía nhĩ trái để dụng cụ nở ra lấp kín tiểu nhĩ trái.
- Chụp kiểm tra kết hợp với siêu âm qua thực quản khẳng định vị trí của dụng cụ, không còn shunt giữa nhĩ trái - tiểu nhĩ trái.
- Tiến hành thả dụng cụ, chụp kiểm tra một lần nữa.
- Rút hệ thống ống thông, que thả, khâu cầm máu vết chọc mạch, băng ép.
VI. THEO DÕI
- Chăm sóc người bệnh sau rút sheath: Trong thời gian người bệnh còn nằm tại giường, y tá phải theo dõi người bệnh mỗi nửa giờ một lần, kiểm tra các thông số sau:
+ Mạch, huyết áp và các dấu hiệu của sốc giảm thể tích
+ Vùng đùi bên chọc nhằm phát hiện chảy máu hoặc sự hình thành khối máu tụ
- Ngoài ra cần hướng dẫn người bệnh:
+ Nằm tại giường trong 6 giờ đầu nếu. Giữ thẳng chân bên can thiệp trong 2 giờ đầu
+ Ấn giữ vùng vết chọc khi ho hoặc hắt hơi
+ Gọi ngay y tá khi phát hiện ra chảy máu tái phát
+ Báo cho y tá nếu thấy đau nhiều vùng can thiệp
+ Uống thêm nước để phòng tụt áp và bệnh thận do thuốc cản quang
+ Uống Aspirin 100mg, Plavix 75mg trong vòng 6 tháng.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Tràn máu màng tim do thủng tim
- Biểu hiện bằng hội chứng ép tim cấp và thiếu máu cấp.
- Xử trí: chọc dẫn lưu dịch màng tim cấp cứu, truyền dịch, truyền máu đảm bảo khối lượng tuần hoàn, liên hệ ngoại khoa phẫu thuật khâu lỗ thủng.
2. Shunt tồn lưu nhĩ trái - tiểu nhĩ trái
- Cần tiếp tục dùng thuốc chống đông đường uống lâu dài.
3. Tuột, rơi dụng cụ
- Dùng thòng lọng kéo vào ống thông đưa ra ngoài.
- Liên hệ phẫu thuật cấp cứu.
4. Tắc mạch do khí, do cục máu đông hình thành trên bề mặt dụng cụ
- Có thể phát hiện sớm cục máu đông hình thành trên bề mặt của dụng cụ bằng siêu âm tim qua thực quản trong thủ thuật.
- Dự phòng bằng đuổi khí đúng quy trình, dùng đủ liều heparin.
5. Các biến chứng khác
- Biễn chứng cường phế vị do đau gây nhịp chậm, tụt huyết áp (cho atropin, thuốc vận mạc nếu cần).
- Dị ứng thuốc cản quang, sốc phản vệ: cần phát hiện sớm để xử trí.
- Nhiễm trùng (hiếm gặp)
- Biến chứng tại chỗ chọc mạch: chảy máu, máu tụ, thông động - tĩnh mạch…
TÀI LIỆU THAM KHẢO
1. Meier B, Palacios I, Windecker S, et al (November 2003). "Transcatheter left atrial appendage occlusion with Amplatzer devices to obviate anticoagulation in patients with atrial fibrillation". Catheter Cardiovasc Interv 60 (3): 417-22.
2. Crystal E, Lamy A, Connolly SJ, et al (January 2003). "Left Atrial Appendage Occlusion Study (LAAOS): a randomized clinical trial of left atrial appendage occlusion during routine coronary artery bypass graft surgery for long-term stroke prevention". Am. Heart J. 145 (1): 174-8.
3. Healey JS, Crystal E, Lamy A, et al (August 2005). "Left Atrial Appendage Occlusion Study (LAAOS): results of a randomized controlled pilot study of left atrial appendage occlusion during coronary bypass surgery in patients at risk for stroke". Am. Heart J. 150 (2): 288-93.
NONG HẸP EO ĐỘNG MẠCH CHỦ + ĐẶT STENT
I. ĐẠI CƯƠNG
Can thiệp hẹp eo động mạch chủ qua đường ống thông được tiến hành lần đầu tiên năm1982. Từ đó, phương pháp này đã được áp dụng ngày càng rộng rãi do ưu điểm ít xâm lấn, tỷ lệ thành công cao, an toàn, nhất là với trẻ nhỏ.
II. CHỈ ĐỊNH
- Người bệnh hẹp eo động mạch chủ có biểu hiện suy tim sung huyết, bệnh tim do tăng huyết áp.
- Chênh áp qua eo > 40 mmHg trên siêu âm doppler tim, > 20 mmHg trong thông tim.
- Chỉ định nong hẹp eo động mạch chủ áp dụng cho bệnh nhân dưới 20 kg. Chỉ định nong và đặt stent hẹp eo động mạch chủ áp dụng cho người bệnh trên 20 kg.
III. CHỐNG CHỈ ĐỊNH
- Người bệnh đang có tình trạng bệnh lý nặng, cấp tính khác.
- Rối loạn đông, cầm máu.
- Dị ứng thuốc cản quang.
- Người bệnh từ chối thủ thuật.
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ và 02 kỹ thuật viên phòng chuyên ngành tim mạch can thiệp
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Kháng sinh dự phòng đường tĩnh mạch.
- Kiểm tra lại các tình trạng bệnh đi kèm,chức năng thận..
- Kiểm tra các bệnh rối loạn đông máu, dị ứng các thuốc cản quang…
- Gây ngủ hoặc gây mê nội khí quản ở trẻ nhỏ, gây tê tại chỗ đối với trẻ lớn và người lớn.
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain). Trong trường hợp cần thiết có thể dùng thêm đường động mạch quay.
- Dây dẫn Terumo 0,035 inche đầu cong 150 cm, đầu thẳng 260 cm, guide wire mạch vành, stiff wire, ống thông MP, ống thông pigtail.
- Thuốc cản quang, bơm chụp máy.
- Bóng nong các cỡ.
- Stent động mạch chủ các cỡ.
- Các phương tiện cấp cứu: oxy mask, bóng, nội khí quản, máy sốc điện, máy tạo nhịp tạm thời,…
4. Hồ sơ bệnh án: được hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Mở đường vào mạch máu
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào thường là động mạch đùi phải.
- Trường hợp hẹp eo khít có thể thêm đường mạch quay phải (người lớn).
2. Tiêm heparin cho người bệnh
- Trước khi đưa dụng cụ can thiệp phải cho người bệnh dùng heparin. Liều heparin là 70-100 đơn vị/kg cân nặng, tiêm tĩnh mạch.
- Khi thủ thuật kéo dài, kiểm tra thời gian đông máu hoạt hóa (ACT). Mục tiêu là ACT từ 250-350 giây. Nếu ACT thấp phải bổ sung liều heparin. Trong thực hành, co thể cho thêm 1000 đơn vị heparin sau 1 giờ thủ thuật tiến hành.
3. Chụp động mạch chủ xác định giải phẫu tổn thương.
- Đưa ống thông pigtail có wire terumo đầu thẳng dẫn đường lên quai động mạch chủ, phía trên chỗ hẹp. Có thể đi đường động mạch đùi hoặc động mạch quay phải.
- Chụp động mạch chủ xác định vị trí và kích thước của tổn thương hẹp eo, tương quan của vị trí hẹp với động mạch dưới đòn trái.
4. Tiến hành nong, đặt Stent eo động mạch chủ.
- Lái ống thông MP từ động mạch đùi phải có dây dẫn terumo dẫn đường qua vị trí hẹp eo đến động mạch chủ lên.
- Thay dây dẫn terumo bằng dây dẫn superstiff.
- Trượt bóng nong trên dây dẫn superstiff, tiến hành nong vị trí hẹp với áp lực và kích thước bóng nong tăng dần. Sau mỗi lần nong kiểm tra lại chênh áp qua eo. Kích thước lớn nhất của bóng dựa vào kích thước tham chiếu của động mạch chủ phía trên và dưới vị trí hẹp. Nong thành công khi kích thước chỗ hẹp tăng lên và không còn chênh áp qua eo. Rút bóng nong, để lại dây dẫn.
- Đưa Stent trượt trên dây dẫn đến vị trí của tổn thương hẹp eo, chụp kiểm tra. Khi Stent đúng vị trí, tiến hành nong bóng để Stent nở ôm sát thành động mạch chủ. Thời gian bơm bóng 10 - 15 giây. Có thể tiến hành nong lại để Stent nếu Stent chưa nở hết. Đo lại chênh áp sau đặt Stent, chụp kiểm tra một lần nữa. Thủ thuật thành công khi không còn chênh áp qua eo và Stent nở tốt.
- Rút hệ thống ống thông, que thả, khâu cầm máu vết chọc mạch, băng ép.
VI. THEO DÕI
- Chăm sóc người bệnh sau rút sheath: Trong thời gian người bệnh còn nằm tại giường, y tá phải theo dõi người bệnh mỗi nửa giờ một lần, kiểm tra các thông số sau:
+ Mạch, huyết áp và các dấu hiệu của sốc giảm thể tích.
+ Vùng đùi bên chọc nhằm phát hiện chảy máu hoặc sự hình thành khối máu tụ.
+ Kiểm tra huyết áp chi trên và chi dưới.
- Ngoài ra cần hướng dẫn người bệnh:
+ Nằm tại giường trong 6 giờ đầu nếu. Giữ thẳng chân bên can thiệp trong 2 giờ đầu
+ Ấn giữ vùng vết chọc khi ho hoặc hắt hơi
+ Gọi ngay y tá khi phát hiện ra chảy máu tái phát
+ Báo cho y tá nếu thấy đau nhiều vùng can thiệp
+ Uống thêm nước để phòng tụt áp và bệnh thận do thuốc cản quang.
+ Uống Aspirin trong vòng 6 tháng.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Tách động mạch chủ
- Biến chứng này được đề phòng khi áp lực bơm bóng vừa đủ và dùng Stent thế hệ mới (Coverred Stent).
- Xử trí khi tách động mạch chủ: Giảm đau, kiểm soát huyết áp, nhịp tim, đặt Stent Graft (type B), liên hệ phẫu thuật (type A).
2. Tuột, rơi dụng cụ, dụng cụ di lệch
Liên hệ phẫu thuật cấp cứu.
3. Tắc mạch do khí, do cục máu đông hình thành trên bề mặt dụng cụ
- Dự phòng bằng đuổi khí đúng quy trình, dùng đủ liều heparin.
- Uống Aspirin trong vòng 6 tháng.
4. Các biến chứng khác
- Biến chứng cường phế vị do đau gây nhịp chậm, tụt huyết áp (cho atropin, thuốc vận mạc nếu cần).
- Dị ứng thuốc cản quang, sốc phản vệ: cần phát hiện sớm để xử trí.
- Nhiễm trùng (hiếm gặp)
- Biến chứng tại chỗ chọc mạch: chảy máu, máu tụ, thông động - tĩnh mạch.
TÀI LIỆU THAM KHẢO
1. Abbruzzese PA, Aidala E. Aortic coarctation: an overview. J Cardiovasc Med (Hagerstown). Feb 2007;8(2):123-8
2. Hornung TS, Benson LN, McLaughlin PR. Interventions for aortic coarctation. Cardiol Rev. May-Jun 2002;10(3):139-48
3. Kenny D, Cao QL, Kavinsky C, Hijazi ZM. Innovative resource utilization to fashion individualized covered stents in the setting of aortic coarctation. Catheter Cardiovasc Interv. Sep 1 2011;78(3):413-8
4. Yetman AT, Nykanen D, McCrindle BW, Sunnegardh J, Adatia Balloon angioplasty of recurrent coarctation: a 12-year review.J Am Coll Cardiol. 1997;30(3):811
ĐIỀU TRỊ TẾ BÀO GỐC Ở NGƯỜI BỆNH SAU NHỒI MÁU CƠ TIM CẤP
I. ĐẠI CƯƠNG
Suy tim sau nhồi máu cơ tim (NMCT) cấp là biến chứng thường gặp và là nguyên nhân chính gây ra tử vong và tàn phế. Có một tỷ lệ 10 - 30% số người bệnh sau NMCT cấp, mặc dù được Điều trị đầy đủ với can thiệp và đặt stent ĐMV và các thuốc nhưng vẫn có dấu hiệu suy thất trái. Phương pháp điều trị tế bào gốc là lựa chọn có hiệu quả cho những người bệnh suy tim sau nhồi máu cơ tim cấp sau khi đã được điều trị đầy đủ các biện pháp thường quy (can thiệp ĐMV, thuốc thường quy...).
Thủ thuật gồm 2 bước chính:
- Lấy và thu hoạch/ tách tế bào gốc tự thân, làm giàu tế bào gốc nếu cần.
- Ghép tế bào gốc tự thân qua đường ĐMV.
II. CHỈ ĐỊNH
- Người bệnh NMCT cấp, đã được can thiệp động mạch vành thủ phạm (nong và đặt stent) thì đầu thành công.
- Còn tình trạng suy tim trên lâm sàng và/hoặc trên siêu âm tim (EF < 50%) sau can thiệp mạch vành từ 3 - 7 ngày
III. CHỐNG CHỈ ĐỊNH
- Có biến chứng cơ học do NMCT
- Chức năng tim EF < 20% (hoặc > 50% thì không có chỉ định).
- Sốc tim hoặc NYHA IV trước khi được lựa chọn.
- Thiếu máu nặng (Hb < 9g/L)
- Có các bệnh lý mạn tính khác kèm theo (bệnh gan, thận, hô hấp, ung thư,...)
- Tuổi ≥ 70
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sỹ và 02 kỹ thuật viên được đào tạo thành thạo về tim mạch can thiệp
2. Người bệnh
- Thời gian tiến hành: sau NMCT: 3 - 7 ngày
- Người bệnh được chuẩn bị trước ghép tế bào gốc:
+ Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật
+ Kiểm tra người bệnh về tiền sử bệnh lý như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng các thuốc cản quang…
+ Bệnh án được hoàn thiện đầy đủ theo quy định của Bộ Y tế.
3. Chuẩn bị phương tiện dụng cụ
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Ống thông can thiệp (EBU, JL, AL).
- Bộ kết nối ống thông can thiệp với hệ thống manifold (khúc nối chữ Y).
- Dây dẫn (guidewire) can thiệp động mạch vành.
- Thiết bị để điều khiển guidewire: introducer và torque.
- 01 bóng can thiệp ĐMV loại có 2 đường (over-the-wire) với kích thước bóng được xác định tùy theo đường kính của động mạch vành thủ phạm (hình 10.1).
- Hỗn hợp tế bào gốc cô đặc trong 10 mL dịch huyết tương, số lượng trung bình 150x107 tế bào không chọn lọc.
- Các thuốc dùng trong cấp cứu tim mạch: atropin, dobutamin, adrenalin,... và chuẩn bị sẵn máy sốc điện.
Hình 10.1. Bóng có 2 lòng (Over The Wire) dùng để bơm tế bào gốc vào trong lòng động mạch vành. Khi bóng được đưa đến đầu gần của nhánh ĐMV, thì bóng được bơm theo đường bên để bít kín đầu gần, sau đó dung dịch chứa tế bào gốc được bơm theo lòng chính (thẳng).
4. Hồ sơ bệnh án: được hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Lấy tế bào gốc và tách lọc
- Kỹ thuật lấy tế bào gốc được thực hiện tại khoa Ngoại.
- Phương pháp vô cảm: gây mê hoặc gây tê tủy sống tại chỗ
- Chọc tủy xương chậu 2 bên, lấy 200 ml tủy xương (sau đó được xử lí theo quy trình tách lọc tế bào gốc tại khoa Huyết học, làm giàu tế bào gốc với số lượng khoảng 150 x 107 tế bào gốc không chọn lọc trong 10 ml dung dịch không lẫn tạp chất).
- Bảo quản và vận chuyển trong thùng lạnh, trong vòng 24 giờ được đưa vào cấy ghép trong ĐMV.
2. Quy trình cấy ghép (bơm) tế bào gốc vào ĐMV
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Tạo đường vào động mạch: thường là động mạch quay, có thể sử dụng đường vào là động mạch đùi.
- Chụp động mạch vành đánh giá lại tình trạng động mạch vành, đảm bảo ĐMV đã được can thiệp trước đó còn thông thoáng..
- Tiêm heparin tĩnh mạch với liều lượng 40UI/kg
Hình 10.2. Sơ đồ mô tả kỹ thuật bơm tế bào gốc vào trong lòng ĐMV thủ phạm qua lòng thẳng của bóng OTW sau khi đã bơm căng bịt đầu gần.
- Luồn guidewire vào đoạn xa mạch vành thủ phạm (ĐMV đã được đặt stent trước đó). Đưa bóng over-the-wire vào nhánh ĐMV cần được bơm TB gốc, vị trí bóng nên ở đầu gần của ĐMV này. Chọn lựa kích cỡ bóng dựa theo kích cỡ mạch vành.
- Bơm căng bóng theo đường bên với áp lực thấp 6-8 atm để đảm bảo bóng bít tắc hoàn toàn đầu gần mạch vành.
- Rút guidewire khỏi lòng (đường chính) của bóng.
- Tiêm tế bào gốc vào đoạn xa mạch vành từ đuôi bóng qua đường chính của bóng này. Tiêm từ từ 10 mL trong 3 lần, mỗi lần khoảng 3,3ml, kéo dài khoảng 2 phút. Sau mỗi lần tiêm, làm xẹp bóng trong 3-5 phút để đảm bảo tưới máu mạch vành.
- Đưa guidewire lại vào bóng. Kéo bóng over-the-wire ra.
- Chụp kiểm tra mạch vành các tư thế. Kết thúc thủ thuật, rút sheath và băng ép.
VI. THEO DÕI
1. Theo dõi người bệnh
- Trong quá trình tiêm tế bào gốc, người bệnh phải được theo dõi sát về các chỉ số sinh tồn, tính chất cơn đau ngực và hình ảnh điện tâm đồ bề mặt trên monitor theo dõi liên tục.
- Sau khi tiêm tế bào gốc, cần theo dõi sát tính chất cơn đau, huyết động và động học các chỉ số sinh học (AST, ALT, CK, CK-MB và Troponin). Ghi điện tâm đồ nếu có cơn đau ngực.
2. Điều trị sau tiêm tế bào gốc
- Sau tiêm tế bào gốc, cần tiếp tục điều trị cho người bệnh theo phác đồ thông thường như các ca NMCT được can thiệp động mạch vành khác (aspirin, clopidogrel, statin, ức chế men chuyển...). Trong đó lưu ý, statin là bắt buộc.
- Người bệnh được đánh giá chức năng thất trái bằng siêu âm tim, chụp MRI (nếu có) sau thời gian 1 tháng, 3 tháng, 6 tháng, 12 tháng, 18 tháng.
VII. TAI BIẾN VÀ XỬ TRÍ
- Tắc mạch do khí, huyết khối: cần chú ý chống đông, đuổi khí…
- Biến chứng co thắt ĐMV, dòng chảy ĐMV bị chậm: Nitrates, adenosine tiêm thẳng ĐMV.
- Các biến chứng nặng hơn: tách thành động mạch vành, thủng động mạch vành do guidewire wire, ống thông, bóng... Cần phát hiện sớm, dùng bóng bơm kéo dài hoặc stent có màng bọc (cover stent) để để chặn. Nếu biến chứng nặng có thể xem xét khả năng phẫu thuật.
- Các biến chứng tại chỗ chọc mạch: huyết khối, tụ máu, tắc mạch vv… xử lý theo quy trình thông thường.
- Các biến chứng khác: nhiễm trùng, dị ứng thuốc cản quang…
- Biến chứng lâu dài: bệnh ác tính (chưa có ghi chép).
TÀI LIỆU THAM KHẢO
1. Nguyễn Ngọc Quang, Wong Philipe, Phạm Mạnh Hùng. Ứng dụng của tế bào gốc trong ngành tim mạch - Chuyên đề Tim mạch học can thiệp. Tạp chí Tim mạch học Việt nam, 2005;40:45-63.
2. Wollert KC, Drexler H. Clinical applications of stem cells for the heart. Circ Res, 2005;96:151-163.
3. Shim W, Wong P. Stem cell cardiomyoplasty: State-of-the-Art. Ann Acad Med Singapore, 2004;33:451-60.
4. Asahara T, Kawamoto A. Endothelial progenitor cells for postnatal vasculogenesis. Am J Physiol Cell Physiol, 2004;287:C572-C579.
5. Urbich C, Dimmeler S. Endothelial progenitor cells: characterization and role in vascular biology. Circ Res, 2004;95:343-353.
6. Kinnaird T, Stabile E, Burnett MS, et al. Marrow-derived stromal cells express genes encoding a broad spectrum of arteriogenic cytokines and promote in vitro and in vivo arteriogenesis through paracrine mechanisms. Circ Res, 2004;94:678-685.
ĐẶT STENT ỐNG ĐỘNG MẠCH
I. ĐẠI CƯƠNG
Can thiệp đặt stent ống động mạch được áp dụng mang tính chất tạm thời đối với các tình trạng bệnh lý sau:
- Tim bẩm sinh có tím: dòng máu cung cấp cho phổi phụ thuộc ống động mạch (ví dụ teo van động mạch phổi, teo van 3 lá ….) và ống động mạch bị hẹp.
- Tim bẩm sinh trong đó tưới máu tuần hoàn hệ thống phụ thuộc ống động mạch (gián đoạn cung động mạch chủ, hội chứng thiểu sản tim trái) và ống động mạch bị hẹp.
II. CHỈ ĐỊNH
- Tim bẩm sinh có tím: tuần hoàn phổi phụ thuộc ống động mạch, ống động mạch hẹp, độ bão hòa oxy dưới 70%.
- Tim bẩm sinh có tuần hoàn hệ thống phụ thuộc ống động mạch, ống động mạch bị hẹp gây thiếu máu dẫn đến tình trạng toan hóa.
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông, cầm máu.
- Dị ứng thuốc cản quang.
- Người bệnh hoặc gia đình từ chối thủ thuật.
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ và 02 kỹ thuật viên phòng chuyên ngành tim mạch can thiệp
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Kháng sinh dự phòng đường tĩnh mạch.
- Tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng các thuốc cản quang…
- Gây ngủ hoặc gây mê nội khí quản ở trẻ nhỏ, gây tê tại chỗ đối với trẻ lớn và người lớn.
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml; dụng cụ ba chạc
- Chuẩn bị bộ dụng cụ mở đường vào:
+ Sheath động mạch 4F hoặc 5F (tuần hoàn phổi phụ thuộc ống động mạch).
+ Sheath tĩnh mạch 5F, 6F và sheath động mạch 4F, 5F (tuần hoàn hệ thống phụ thuộc ống động mạch)
+ Kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Dây dẫn Terumo 0,035 inche, ống thông MP, ống thông pigtail, guide wire mạch vành, guiding catheter JR.
- Bơm áp lực.
- Stent các cỡ.
- Thuốc cản quang, máy chụp buồng tim.
- Các phương tiện cấp cứu: oxy mask, bóng, nội khí quản, máy sốc điện, máy tạo nhịp tạm thời,…
4. Hồ sơ bệnh án: được hoàn thiện đầy đủ theo quy định của Bộ Y tế.
V. CÁC BƯỚC TIẾN HÀNH
1. Mở đường vào mạch máu
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Đường động mạch đùi (thường bên phải) trong trường hợp tuần hoàn phổi phụ thuộc ống động mạch.
- Tĩnh mạch đùi (thường bên phải) và động mạch đùi (nếu có thể) trong trường hợp tuần hoàn hệ thống phụ thuộc ống động mạch.
2. Tiêm heparin cho người bệnh
- Trước khi đưa dụng cụ can thiệp phải cho người bệnh dùng heparin. Liều heparin là 70-100 đơn vị/kg cân nặng, tiêm tĩnh mạch.
- Khi thủ thuật kéo dài, kiểm tra thời gian đông máu hoạt hóa (ACT). Mục tiêu là ACT từ 250-350 giây. Nếu ACT thấp phải bổ sung liều heparin.
- Xác định kích thước và giải phẫu ống động mạch.
- Chụp động mạch chủ (trường hợp tuần hoàn phổi phụ thuộc ống động mạch) hoặc chụp động mạch phổi (trường hợp tuần hoàn hệ thống phụ thuộc ống động mạch) xác định mức độ hẹp, giải phẫu và kích thước ống động mạch.
3. Tiến hành đặt stent ống động mạch
3.1. Trường hợp tuần hoàn phổi phụ thuộc ống động mạch
- Dùng guiding catheter JR (có đục lỗ bên) đưa sát miệng ống động mạch.
- Lái wire terumo qua ống động mạch vào nhánh động mạch phổi. Trường hợp ống động mạch hẹp quá khít có thể dùng wire mạch vành lái qua.
- Nong chỗ hẹp bằng bóng với kích thước và áp lực tăng dần, giới hạn kích thước bóng dựa vào kích thước của phần ống tham chiếu không bị hẹp.
- Chụp lại sau nong bằng bóng để xác định kích thước và độ dài của stent.
- Tiến hành đặt stent ống động mạch: Đưa stent trượt trên guide wire lên vị trí của ống động mạch, chụp kiểm tra, khi stent đúng vị trí, tiến hành nong bóng để stent nở áp sát vào ống động mạch, có thể tiến hành nong lại để stent nở hoàn toàn.
- Chụp kiểm tra sau đặt stent và đánh giá độ bão hòa oxy sau thủ thuật.
- Rút hệ thống ống thông, que thả, khâu cầm máu vết chọc mạch, băng ép.
3.2. Trường hợp tuần hoàn hệ thống phụ thuộc ống động mạch
- Dùng ống thông MP thông tim phải đi lên động mạch phổi.
- Đưa guide wire terumo vào ống thông lái qua ống động mạch vào động mạch chủ xuống. Trường hợp ống động mạch hẹp quá khít có thể dùng wire mạch vành lái qua. Đo áp lực của động mạch chủ phía sau ống trước khi nong bóng.
- Thay ống thông MP bằng ống thông dẫn đường có kích thước lớn hơn.
- Nong chỗ hẹp bằng bóng với kích thước và áp lực tăng dần, giới hạn kích thước bóng dựa vào kích thước của phần ống tham chiếu không bị hẹp.
- Chụp lại sau nong bằng bóng để xác định kích thước và độ dài của stent.
- Tiến hành đặt stent ống động mạch: Đưa stent trượt trên guide wire lên vị trí của ống động mạch, chụp kiểm tra, khi stent đúng vị trí, tiến hành nong bóng để stent nở áp sát vào ống động mạch, có thể tiến hành nong lại để stent nở hoàn toàn.
- Chụp kiểm tra sau đặt stent và đánh giá áp lực của động mạch chủ xuống sau thủ thuật.
- Rút hệ thống ống thông, que thả, khâu cầm máu vết chọc mạch, băng ép.
VI. THEO DÕI
- Chăm sóc người bệnh sau rút sheath: Trong thời gian người bệnh còn nằm tại giường, y tá phải theo dõi người bệnh mỗi nửa giờ một lần, kiểm tra các thông số sau:
+ Mạch, huyết áp và các dấu hiệu của sốc giảm thể tích
+ Vùng đùi bên chọc nhằm phát hiện chảy máu hoặc sự hình thành khối máu tụ
- Ngoài ra cần hướng dẫn người bệnh:
+ Nằm tại giường trong 6 giờ đầu nếu. Giữ thẳng chân bên can thiệp trong 2 giờ đầu
+ Ấn giữ vùng vết chọc khi ho hoặc hắt hơi
+ Gọi ngay y tá khi phát hiện ra chảy máu tái phát
+ Báo cho y tá nếu thấy đau nhiều vùng can thiệp
+ Uống thêm nước để phòng tụt áp và bệnh thận do thuốc cản quang
+ Uống Aspirin 100mg/ngày, Plavix 75mg/ngày trong vòng 6 tháng.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Tràn máu màng tim do thủng tim
- Biểu hiện bằng hội chứng ép tim cấp và thiếu máu cấp.
- Xử trí: chọc dẫn lưu dịch màng tim cấp cứu, truyền dịch, truyền máu đảm bảo khối lượng tuần hoàn, liên hệ ngoại khoa phẫu thuật khâu lỗ thủng.
2. Co thắt ống động mạch
- Là biến chứng đặc biệt nguy hiểm, biểu hiện suy hô hấp và suy tuần hoàn rất nhanh.
- Xử trí: Dùng thuốc giãn mạch (nitrat…), chuyển phẫu thuật cấp cứu.
- Đề phòng: Thao tác đưa ống thông, dụng cụ phải rất nhẹ nhàng.
3. Tắc stent
- Đề phòng: dùng thuốc chống đông đầy đủ.
- Xử trí: can thiệp nong, hút huyết khối trong stent.
4. Biến chứng khác
- Tắc mạch do khí, chảy máu …….
- Biễn chứng cường phế vị do đau gây nhịp chậm, tụt huyết áp (cho atropin, thuốc vận mạc nếu cần).
- Dị ứng thuốc cản quang, sốc phản vệ: cần phát hiện sớm để xử trí.
- Nhiễm trùng (hiếm gặp)
- Biến chứng tại chỗ chọc mạch: chảy máu, máu tụ, thông động - tĩnh mạch…
TÀI LIỆU THAM KHẢO
1. Gewillig M, Boshoff DE, Dens J, Mertens L, Benson LN. Stenting the neonatal arterial duct in duct-dependent pulmonary circulation: New techniques, better results. J Am Coll Cardiol. 2004;43:107-12.
2. Alwi M, Choo KK, Haifa AL, Geetha K, Hasri S, Mulyadi MD. Initial results and medium-term follow-up of stent implantation of patent ductus arteriosus in duct-dependent pulmonary circulation. J Am Coll Cardiol. 2004;44:438-45.
3. Michel-Behnke I, Akintuerk H, Thul J, Bauer J, Hagel KJ, Schranz D. Stent implantation in the ductus arteriosus for pulmonary blood supply in congenital heart disease. Catheter Cardiovasc Interv. 2004;61:242-52.
BÍT LỖ THÔNG LIÊN NHĨ/ LIÊN THẤT/ ỐNG ĐỘNG MẠCH
I. ĐẠI CƯƠNG
Thông liên thất là bệnh lý tim bẩm sinh khá thường gặp, chiếm khoảng 20% các bệnh tim bẩm sinh. Biến chứng về lâu dài của bệnh bao gồm: viêm nội tâm mạc, tăng áp động mạch phổi, suy tim phải, suy tim toàn bộ. Kỹ thuật đóng lỗ thông liên thất bằng dụng cụ giúp sửa chữa khiếm khuyết này và làm sinh lý dòng máu trong tim trở lại bình thường.
II. CHỈ ĐỊNH
- Thông liên thất phần cơ; hoặc thông liên thất quanh màng
- Có lỗ thông liên thất (TLT) với shunt trái phải đáng kể, giãn buồng thất trái đặc biệt là tăng đường kính cuối tâm trương thất trái so với lứa tuổi và diện tích cơ thể.
- TLT có ảnh hưởng tới huyết động Qp/Qs >1,5.
- Tiền sử có viêm nội tâm mạc nhiễm khuẩn.
- Không kèm theo các tổn thương khác cần phẫu thuật với tuần hoàn ngoài cơ thể (hở chủ, hở hai lá từ mức độ vừa - nhiều, hẹp dưới van động mạch chủ)
- Nếu là TLT phần quanh màng, thì lỗ thông không quá lớn (>10mm); gờ phía động mạch chủ còn đủ lớn (> 3mm); không kèm theo phình vách quá lớn…
III. CHỐNG CHỈ ĐỊNH
- Siêu âm - Doppler tim: phát hiện có sùi trong buồng tim và/hoặc các mạch máu hoặc shunt qua TLT là shunt phải - trái.
- Đang có thai.
- Có rối loạn về đông máu và chảy máu.
- Đang có một bệnh nặng hoặc cấp tính khác.
- Bất thường nghiêm trọng về giải phẫu lồng ngực hoặc cột sống.
- Dị ứng thuốc cản quang.
- Người bệnh cân nặng dưới 5 kg.
- Người bệnh không đồng ý đóng bằng dụng cụ
- Đối với người bệnh có tăng áp lực động mạch phổi quá cao, chống chỉ định bít lỗ thông khi sức cản phổi vượt quá 7 đơn vị Wood, hoặc Rp/Rs > 0,5.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sĩ và 02 kỹ thuật viên phòng chuyên ngành tim mạch can thiệp
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Với các người bệnh trẻ em cần gây mê nội khí quản do đó phải Người bệnh chu đáo như trước khi phẫu thuật.
- Với các người bệnh lớn hơn 12 tuổi có thể tiến hành thủ thuật bằng gây tê tại chỗ. Đối với các người bệnh nhỏ tuổi cần gây ngủ phối hợp với các thuốc giảm đau trong quá trình thủ thuật.
- Trước thủ thuật, tiêm kháng sinh dự phòng cho người bệnh
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch và tĩnh mạch: bộ sheath, kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain).
- Ống thông pigtail và bộ chụp máy, thuốc cản quang
- Ống thông IMA
- Guidewire Terumo đầu thẳng dài 300 cm
- Dụng cụ bít thông liên thất (Coil hoặc Amplatzer)
- Hệ thống đưa dụng cụ bao gồm ống thông, dây dẫn, khúc nối và dây cáp vít vào dụng cụ.
- Snare để bắt guidewire
4. Hồ sơ bệnh án: được hoàn thiện đầy đủ theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào động mạch đùi và tĩnh mạch đùi phải.
- Chụp buồng thất trái để xác định chính xác hình thái, kích thước của lỗ TLT, khoảng cách đến van động mạch chủ, các tổn thương phối hợp như phình vách thất, hở van hai lá, van động mạch chủ...
+ Chụp buồng thất trái bằng ống thông pigtail với marker (điểm đánh dấu khoảng cách ở đầu ống thông mà thông thường là 10mm), từ đó có thể đo chính xác đường kính lỗ TLT trên phim chụp mạch.
+ Chụp ở tư thế nghiêng trái và chếch đầu là góc chụp cho phép quan sát tốt nhất kích thước lỗ TLT. Nếu chưa bộc lộ rõ có thể chụp ở tư thế nghiêng trái 90 độ.
- Đo kích thước của lỗ TLT bằng hai phương pháp: trên phim chụp mạch, siêu âm tim ngay trong quá trình thủ thuật từ đó cho phép quyết định loại dụng cụ và kích thước dụng cụ sẽ sử dụng.
- Đẩy ống thông IMA từ động mạch đùi lên thất trái. Đẩy guidewire Terumo qua lỗ thông liên thất sang thất phải.
- Đẩy snare từ tĩnh mạch đùi lên thất phải, bắt guidewire kéo xuống tĩnh mạch đùi.
- Qua guidewire ở tĩnh mạch đùi đẩy ống thông lên thất phải, qua lỗ thông liên thất sang thất trái.
- Dụng cụ bít TLT sẽ được vít vào dây cáp, kéo thẳng ra trong khúc nối và đẩy vào lòng của ống thông.
- Khi dụng cụ đã lên đến đầu trong của ống thông, từ từ đẩy dụng cụ ra khỏi ống thông vào trong động mạch chủ và mở cánh thất trái.
+ Dụng cụ sẽ được kéo về phía van ĐMC (được đánh dấu băng ống thông pigtail để ngay ở vị trí van ĐMC). Sau đó thận trọng kéo xuống thất trái.
+ Có thể khẳng định chắc chắn dụng cụ đã nằm trong thất trái bằng cách chụp gốc ĐMC.
+ Cải tiến kỹ thuật này cho phép dễ dàng mở dụng cụ hơn là việc cố găng đưa ống thông xuống mỏm thất trái. Việc đưa ống thông xuống mỏm tim thường khó khăn do ống thông tương đối cứng, hơn nữa có thể làm tăng nguy cơ rối loạn nhịp đặc biệt là Bloc nhĩ thất cấp III, chấn thương gây thủng thành tự do của tim và đặc biệt tránh khó chịu cho người bệnh.
- Tiếp tục kéo dụng cụ về phía vách liên thất cho đến khi dụng cụ ép chặt vào mặt trái của vách. Cần chụp buồng thất trái ở tư thế nghiêng trái chếch đầu để chắc chắn dụng cụ nằm đúng vị trí và mức độ shunt tồn lưu cũng như khoảng cách tới van ĐMC.
- Cần chú ý khi kéo sao cho điểm đánh dấu của dụng cụ nằm ở dưới để tránh cho việc cánh lớn chèn vào ĐMC
- Có thể kết hợp siêu âm trong lúc này để bảo đảm vị trí của dụng cụ.
- Sau khi đã chắc chắn cánh trái phủ hết mặt trái của lỗ TLT mở nốt cánh phải bằng cách tiếp tục kéo ống thông lại và đẩy dụng cụ ra.
- Kiểm tra trên phim chụp mạch sẽ thấy hai cánh của Amplatzer không chạm vào nhau ở tư thế nghiêng trái chếch đầu.
- Siêu âm tim kiểm tra và chụp buồng thất trái để đảm bảo không còn shunt tồn lưu.
- Giải phóng dụng cụ: Sau khi đã chắc chắn Amplatzer nằm đúng vị trí dụng cụ sẽ được giải phóng khỏi dây vít bằng cách quay ngược chiều kim đồng hồ. Khi rút ống thông ra cần chắc chắn dây vít kim loại đã được rút vào lòng ống thông vì nó có nguy cơ gây chấn thương lòng mạch.
- Siêu âm và chụp lại kiểm tra ở các tư thế vừa nêu để đảm bảo chắc chắn không còn shunt tồn lưu
VI. THEO DÕI
- Người bệnh được kiểm tra lại trên siêu âm sau khi bít TLT và khám định kỳ sau đó.
- Tất cả các người bệnh được dùng aspirin 6 tháng và phòng viêm nội tâm mạc nhiễm khuẩn trong vòng 1 năm.
VII. TAI BIẾN VÀ XỬ TRÍ
Biến chứng thường gặp:
- Tắc mạch do khí, huyết khối: cần chú ý chống đông, đuổi khí …
- Tràn dịch màng tim do thủng, rách thành nhĩ, thất… liên quan đến việc thao tác kỹ thuật: cần phát hiện sớm, chọc dẫn lưu sớm, liên hệ bác sỹ phẫu thuật sớm..
- Biến chứng di lệch/rơi dù khỏi vị trí: biến chứng có thể xuất hiện ngay sau khi thả dù hoặc một vài ngày sau can thiệp. Theo dõi người bệnh sát, nếu thấy rơi ngay sau can thiệp thì cần báo phẫu thuật sớm. Với người bệnh đã về bệnh phòng hoặc sau đó, khi co biểu hiện bất thường, nhất là có ngoại tâm thu thất thì cần làm siêu âm xác định sớm để có hướng phẫu thuật. Trong trường hợp dù bị rơi mà mắc vào đường ra thất phải hoặc động mạch phổi, thì trong lúc chờ đợi phẫu thuật cần dùng dụng cụ basket/snare kéo về nhĩ phải và cố định ở đó.
- Biến chứng tan máu: do còn tồn lưu shunt, thường ít gặp, cần phải theo dõi sát, truyền dịch đầy đủ…
- Biến chứng gây bloc đường dẫn truyền: cần theo dõi sát, phát hiện nhịp chậm và bloc nhĩ thất để xử trí (đặt máy tạo nhịp tam thời, theo dõi nếu không phục hồi thì phải phẫu thuật tháo dù ra và đóng lại lỗ thông).
- Các biến chứng khác: chỗ chọc mạch; chảy máu, nhiễm trùng… theo dõi như quy trình can thiệp nói chung.
TÀI LIỆU THAM KHẢO
1. Transcatheter closure of congenital ventricular septal defects: results of the European Registry
Mario Carminati, Gianfranco Butera, Massimo Chessa, Joseph De Giovanni, Gunter Fisher, Marc Gewillig, Mathias Peuster, Jean Francois Piechaud, Giuseppe Santoro, Horst Sievert, Isabella Spadoni, Kevin Walsh for the Investigators of the European VSD Registry. Eur. Heart J., Oct 2007; 28: 2361 - 2368.
2. Transcatheter closure of perimembranous ventricular septal defect with the amplatzer membranous VSD occluder 2: Initial world experience and one-year follow-up. Tzikas A, Ibrahim R, Velasco-Sanchez D, Freixa X, Alburquenque M, Khairy P, Bass JL, Ramirez J, Aguirre D, Miro J. Catheter Cardiovasc Interv. 2013 May 22.
3. Transcatheter closure of perimembranous ventricular septal defect using amplatzer ductal occluder. Lee SM, Song JY, Choi JY, Lee SY, Paik JS, Chang SI, Shim WS, Kim SH. Catheter Cardiovasc Interv. 2013 Apr 1
4. Outcomes of a modified approach to transcatheter closure of perimembranous ventricular septal defects. Landman G, Kipps A, Moore P, Teitel D, Meadows J. Catheter Cardiovasc Interv. 2013 Jul 1;82(1):143-9
ĐẶT BÓNG ĐỐI XUNG ĐỘNG MẠCH CHỦ
I. ĐẠI CƯƠNG
Bóng đối xung động mạch chủ - IABP (Intra Aortic Balloon Counterpulsation) là một thiết bị dùng để hỗ tuần hoàn. Bóng được đưa qua đường động mạch đùi vào động mạch chủ (ĐMC), đến vị trí động mạch chủ xuống từ chỗ chia động mạch dưới đòn trái đến suốt chiều dài của động mạch chủ xuống. Một thiết bị đồng bộ hóa với chu chuyển tim sẽ bơm căng bóng trong thì tâm trương và làm xẹp bóng trong thì tâm thu. Vì trong thời kỳ tâm thu, bóng được làm xẹp nhanh nên tạo một khoảng âm tính nhanh trong lòng ĐMC xuống, làm giảm trở kháng hậu gánh, giúp tim (đang trong tình trạng bơm kém) có thể bơm máu dễ hơn. IABP có tác dụng cải thiện tưới máu mạch vành, tăng cung lượng tim, đồng thời giảm hậu gánh và giảm công cơ tim.
II. CHỈ ĐỊNH
- Hỗ trợ huyết động trong phòng tim mạch can thiệp trong trường hợp người bệnh nặng, huyết động không ổn định hoặc cần can thiệp nguy cơ cao (thân chung động mạch vành trái)
- Hỗ trợ huyết động trước, trong, và sau phẫu thuật tim trường hợp huyết động không ổn định
- Sốc tim
- Người bệnh cần cai máy tim phổi nhân tạo
- Suy tim mất bù
- Hở van hai lá cấp do rách van tim
- Biến chứng cơ học của nhồi máu cơ tim
- Can thiệp mạch vành qua da thất bại, rối loạn huyết động
- Người bệnh chờ ghép tim…
III. CHỐNG CHỈ ĐỊNH
- Hở van động mạch chủ nặng
- Phình động mạch chủ
- Tách thành động mạch chủ
- Hẹp eo động mạch chủ
- Bệnh động mạch chi dưới hoặc tình trạng thiếu máu chi từ trước
- Huyết khối ở động mạch đùi, động mạch chậu, động mạch chủ
- Nhiễm khuẩn hoặc tổn thương vùng da sẽ chọc thăm dò mạch máu…
Thận trọng
- Rối loạn đông máu: Trước thủ thuật, cần điều chỉnh các rối loạn về số lượng, chức năng tiểu cầu, cũng như nồng độ các yếu tố đông máu
- Tình trạng nhiễm khuẩn toàn thân đang tiến triển
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ chuyên khoa tim mạch, 01 điều dưỡng và 01 kỹ thuật viên thành thạo về cách lắp đặt và sử dụng hệ thống máy bóng đối xung động mạch chủ.
2. Người bệnh
Người bệnh được giải thích đầy đủ về thủ thuật và ký cam kết làm thủ thuật.
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain). Nếu chỉ cần mở đường vào động mạch đùi, dùng sheath 5F hoặc 6F. Nếu lưu sheath sau khi đặt bóng, dùng sheath 8F.
- Chuẩn bị bộ dụng cụ đặt bóng ngược dòng động mạch chủ (hình1)
+ Máy bơm bóng ngược dòng động mạch chủ. Cần kiểm tra tình trạng máy, lượng khí helium,… trước khi sử dụng
+ Bóng bơm. Bóng gồm các cỡ 34, 40, 50 cc. Người bệnh cao dưới 1m70 dùng bóng cỡ 34, người bệnh 1m70-1m80 dùng bóng cỡ 40. Người bệnh cao trên 1m80 dùng bóng cỡ 50.
+ Bơm rửa sheath. Sheath đi kèm bộ dụng cụ là sheath cỡ 7.5 F
+ Nước muối sinh lý có pha heparin

Hình1. Hình ảnh hệ thống IABP (bên trái) và sơ đồ vị trí của bóng trong ĐMC xuống
- Xy-lanh lấy khí máu động mạch, để làm xét nghiệm nếu cần thiết
- Kim chỉ khâu để cố định catheter
- Bộ thiết bị dùng để theo dõi áp lực động mạch liên tục
- Băng vô khuẩn
4. Hồ sơ bệnh án
Hồ sơ được chuẩn bị đầy đủ theo quy định của Bộ Y tế.
V. CÁC BƯỚC TIẾN HÀNH
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào động mạch đùi (trái hoặc phải)
- Đặt sheath mạch đùi (8F) nếu người bệnh béo phì, người bệnh có tiền sử can thiệp mạch máu gây sẹo ở mạch đùi. Sử dụng sheath đi kèm bóng (7.5F) trong các trường hợp khác.
- Chuẩn bị bóng bơm động mạch chủ: dùng bơm để hút áp âm tính bóng, bơm rửa bóng với dung dịch nước muối sinh lý có pha heparin.
- Kết nối đường áp lực với sheath của bóng. Tiến hành đuổi khí, cân bằng áp lực, tương tự như khi thiết lập đường theo dõi áp lực thông thường.
- Chuẩn bị sẵn dây nối khí helium với bóng.
- Luồn guidewire của bóng động mạch chủ qua sheath.
- Luồn bóng vào guidewire và đẩy bóng tới vị trí thích hợp: đầu trên của bóng nằm thấp hơn quai động mạch chủ 1-2cm, đầu dưới của bóng nằm trên chỗ chia động mạch thận.
- Rút guidewire, kết nối bóng với hệ thống máy bơm, khởi động máy để đánh giá hoạt động của bóng, chụp lại hình ảnh hoạt động trong vòng 2-3 chu kì của bóng.
- Cài đặt chế độ hoạt động của máy bơm
- Tiêm heparin cho người bệnh (2000 đơn vị)
- Khâu cố định bóng và sheath. Băng vô khuẩn vùng chọc mạch
- Nếu đặt bóng ngược dòng động mạch chủ tại giường bệnh, cần chụp XQ để kiểm tra bóng đã nằm đúng vị trí chưa.
VI. THEO DÕI VÀ ĐIỀU CHỈNH HOẠT ĐỘNG CỦA BÓNG ĐỐI XUNG ĐỘNG MẠCH CHỦ
- Thường xuyên đánh giá người bệnh còn cần sử dụng bóng ngược dòng động mạch chủ không
- Theo dõi màn hình của máy, đánh giá hình dạng sóng để đảm bảo bóng vận hành đúng (không bơm và xẹp sớm quá hay muộn quá) và đạt hiệu quả tối ưu.
- Lựa chọn yếu tố kích hoạt bóng (trigger) là điện tâm đồ hay huyết áp động mạch tùy theo từng người bệnh
- Duy trì heparin cho người bệnh trong thời gian lưu bóng
- Kiểm tra hàng ngày tình trạng tưới máu chi đoạn thấp. Theo dõi mạch, nhiệt độ, màu sắc da của chi
- Theo dõi các dấu hiệu bóng rách hay vỡ: chảy máu hoặc rò khí qua catheter, hình dạng sóng thay đổi trên màn hình theo dõi
- Lưu ý người bệnh nằm thẳng, không co chân
VII. TAI BIẾN VÀ XỬ TRÍ
- Đặt bóng không đúng vị trí: Điều chỉnh lại vị trí bóng.
- Vỡ bóng: nếu thấy máu trong đường bơm khí là dấu hiệu vỡ bóng. Cần rút bóng ngay lập tức.
- Tắc mạch do khí: có thể gây thiếu máu đoạn xa
- Nhiễm khuẩn vùng da chọc mạch. Cần rút catheter và sử dụng vị trí chọc mạch khác, nếu vẫn cần đặt bóng
- Viêm mủ mạch máu do huyết khối. Thường cần phải phẫu thuật dẫn lưu mủ và cho kháng sinh đường tĩnh mạch
- Nhiễm khuẩn huyết liên quan đến catheter: cần rút catheter ra và cho kháng sinh đường tĩnh mạch
- Huyết khối tĩnh mạch: có thể gặp nghẽn mạch thoáng qua (khoảng 10% người bệnh). Xử trí: rút catheter động mạch
- Thiếu máu chi. Xử trí: rút bóng, kiểm tra lại mạch đoạn xa
- Chảy máu: do tuột chỗ kết nối hoặc kết nối không đủ chặt. Luôn kiểm tra các khớp nối (do áp lực động mạch rất lớn, chỉ một chỗ kết nối không đủ chặt cũng có thể gây mất máu nặng).
- Chảy máu và hình thành khối máu tụ ở chỗ chọc: ép cầm máu, khâu cầm máu vết chọc nếu cần thiết
- Bóng động mạch chủ không hoạt động: kiểm tra hệ thống máy, rút bóng nếu cần.
- Suy thận do tắc động mạch thận hoặc tụt áp
VIII. RÚT BÓNG NGƯỢC DÕNG ĐỘNG MẠCH CHỦ
1. Chỉ định rút bóng ngược dòng động mạch chủ
- Khi người bệnh ổn định về huyết động. Trước khi rút bóng có thể chuyển từ chế độ hỗ trợ 1:1 sang 1:2 hoặc 1:3 để đánh giá người bệnh
- Tình trạng suy thận tiến triển
- Bóng ngược dòng động mạch chủ không giúp cải thiện tình trạng tưới máu cho người bệnh
- Bóng bị tắc nghẽn hoặc bị vỡ.
2. Các bước rút bóng ngược dòng động mạch chủ
- Đảm bảo chắc chắn có chỉ định rút bóng
- Đảm bảo rằng có thể đặt được đường tĩnh mạch hoặc động mạch nếu cần thiết
- Sẵn sàng bộ dụng cụ gồm kéo, dao, băng, gạc
- Tắt máy bơm bóng
- Làm xẹp bóng bằng cách hút hết khí từ bên trong ra
- Cắt chỉ cố định
- Kéo bóng ra đến khi nhìn thấy bóng nằm trong sheath
- Rút bóng và sheath ra cùng lúc
- Cần đảm bảo bóng được rút ra nguyên vẹn
- Ép cầm máu phía trên và phía dưới điểm chọc mạch. Sau khi ép, đặt cuộn băng ép (có thể dùng túi cát) lên trên chỗ chọc mạch
- Người bệnh cần nằm tại giường, duỗi thẳng chân, trong tối thiểu 6 giờ
- Kiểm tra vết chọc, kiểm tra mạch chi để đảm bảo vẫn tưới máu tốt
- Đánh giá lại vết chọc và tưới máu chi đoạn xa trong 24 giờ
- Nếu vẫn còn chảy máu sau băng ép, có thể cần phẫu thuật để cầm máu
TÀI LIỆU THAM KHẢO
1. MacGee E, MacCarthy P, Moazami N: Temporary mechanical circulatory support. In Cardiac Surgery in the Adult. 3rd edition. Edited by Cohn L. MacGraw Hill New York, Chicago, San Francisco; 2008:507-33
2. Morton J.Kern. Interventional Cardiac Catheterization Handbook 3rd-2013; 235-236
3. Ferguson J, Cohen M, Freedman R, et al.: The current practice of intra-aortic balloon counterpulsation: Results from the Benchmark Registry. JACC 2001, 38:1246-62
SIÊU ÂM TRONG LÒNG MẠCH VÀNH
I. ĐẠI CƯƠNG
Siêu âm trong lòng động mạch vành (Intra Vascular Ultra Sound - IVUS) là một trong những tiến bộ của Tim Mạch Can Thiệp, dùng đầu dò siêu âm gắn ở đầu ống thông đưa vào trong lòng ĐMV để khảo sát chính xác mức độ tổn thương động mạch vành, hình ảnh và bản chất mảng xơ vữa, đo đạc được chính xác diện tích lòng mạch hẹp, diện tích và thể tích mảng xơ vữa… IVUS là một biện pháp chẩn đoán bổ sung cho chụp ĐMV, giúp thày thuốc can thiệp có quyết định điều trị chính xác hơn.
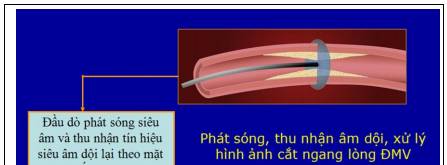
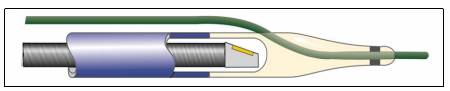
Hình 13.1. Hình ảnh mô tả nguyên lý IVUS (trên); hình ảnh đầu dò IVUS gắn trên catheter (dưới)
II. CHỈ ĐỊNH
- Khảo sát chính xác và chi tiết các tổn thương động mạch vành giúp đưa ra chỉ định can thiệp đúng trong các trường hợp mà chỉ hình ảnh chụp ĐMV khó đưa ra quyết định như:
+ Tổn thương thân chung ĐMV trái
+ Tổn thương hẹp mức độ vừa trên chụp mạch (hẹp từ 40% - 70% đường kính lòng ĐMV)
+ Tổn thương chỗ phân nhánh; tổn thương dài lan toả.
+ Khảo sát tình hình tái hẹp sau khi đã đặt stent trước đây.
+ Khi hình ảnh tổn thương trên chụp ĐMV khó đánh giá, mờ nhạt.
- Tổn thương tắc mạn tính ĐMV: giúp tìm hiểu lòng thật để đưa dây dẫn qua.
- Đánh giá kết quả can thiệp/đặt Stent động mạch vành đã tối ưu chưa.
- Đánh giá tổn thương, mảng xơ vữa và một số dị thường đặc biệt khác của động mạch vành.
III. CHỐNG CHỈ ĐỊNH
- Không có chống chỉ định tuyệt đối.
- Thận trọng khi tiến hành IVUS: hẹp quá nặng, vôi hóa nhiều, mạch gập góc, nhiều huyết khối, đoạn mạch xa quá nhỏ.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sĩ chuyên ngành tim mạch can thiệp: một thực hiện chính; một phụ.
- 01 điều dưỡng và 01 kỹ thuật viên thành thạo về các thiết bị và máy IVUS.
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Người bệnh được dùng các thuốc đầy đủ theo quy định (điều trị can thiệp ĐMV) trước khi làm thủ thuật (chống ngưng tập tiểu cầu, statin, hạ huyết áp...).
- Heparin với liều 70 đơn vị/kg cân nặng, tiêm tĩnh mạch ngay khi bắt đầu thủ thuật.
- Nitroglycerin pha sẵn để bơm qua ống thông khi cần thiết.
3. Dụng cụ, phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Máy siêu âm trong lòng mạch của hãng Boston Scientific.
- Bộ phận kết nối, kéo đầu dò (pullback system).
- Bộ phận chân đế của bộ phận kết nối.
- Bộ catheter có gắn đầu dò siêu âm trong lòng mạch.
- Bộ ống thông can thiệp động mạch vành (guiding catheter) và dây dẫn can thiệp động mạch vành (guide wire) theo tiêu chuẩn.
- Các dụng cụ phụ trợ cơ bản trong chụp và can thiệp động mạch vành (introducer, sheath, khúc nối, manifold, Y connector, ...)
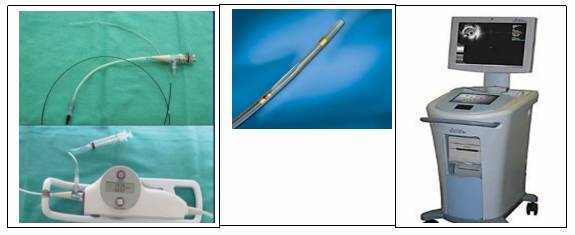
Hình 13.1. Hệ thống catheter có gắn đầu dò siêu âm và chân đế (A); đầu dò siêu âm nhìn gần (B) và máy để thăm dò Siêu âm trong lòng mạch (C)
4. Hồ sơ bệnh án: được chuẩn bị đầy đủ theo quy định của Bộ Y tế.
V. CÁC BƯỚC TIẾN HÀNH
1. Các bước kỹ thuật
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào động mạch, thường là động mạch quay, có thể sử dụng đường vào là động mạch đùi.
- Sau khi tiến hành chụp ĐMV xác định vị trí hẹp, luồn dây dẫn lái qua chỗ hẹp và đưa đến đoạn xa ĐMV.
- Kết nối đầu dò siêu âm với máy IVUS, đuổi khí, test đầu dò siêu âm xem có hoạt động bình thường hay không, với hình ảnh tròn và đều trên màn hình ở chế độ test.
- Đưa đầu dò siêu âm vào trong lòng mạch, trượt trên dây dẫn, đi qua chỗ tổn thương ít nhất >10mm, ra phía đầu xa tổn thương.
- Lựa chọn chế độ kéo ngược đầu dò từ phía xa qua chỗ tổn thương về phía đầu gần tùy thuộc tổn thương:
+ Sử dụng chế độ kéo tự động (auto pullback): kết nối đầu dò với hệ thống pullback và cài đặt chế độ kéo ngược với tốc độ định sẵn 0.5mm/s.
+ Sử dụng chế độ manual: kéo ngược bằng tay khi cần thiết.
- Đánh giá tổn thương ĐMV: mức độ hẹp, hình thái lòng mạch, mảng xơ vữa, mức độ vôi hóa, chiều dài tổn thương, mức độ áp thành của stent,... Đo đạc các thông số cần thiết
- Rút đầu dò siêu âm ra khỏi lòng mạch vành.
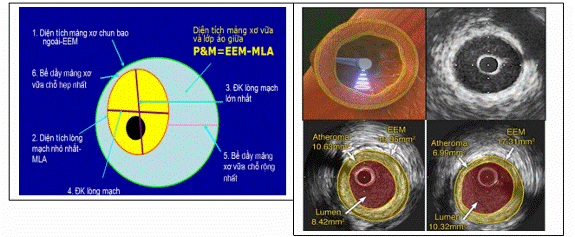
| A | B |
Hình 13.2. Sơ đồ các thông số đo được trên IVUS (A), và hình ảnh mô tả cách đo một trường hợp thực tế.
VI. THEO DÕI
Theo dõi tình trạng đau ngực trên lâm sàng và các thông số mạch, huyết áp, điện tim của người bệnh trong quá trình thực hiện đo IVUS để phát hiện sớm các biến chứng và xử trí.
VII. TAI BIẾN VÀ XỬ TRÍ
● Tách thành ĐMV do quá trình đưa đầu dò siêu âm vào lòng ĐMV: phát hiện sớm và đặt stent nếu cần.
● Co thắt ĐMV: khá hay gặp, nên cho nitroglycerin đều đặn.
● Dòng chảy chậm trong lòng ĐMV.
● Tắc mạch đoạn xa, huyết khối...
● Đứt đầu dò siêu âm trong lòng mạch: giữ nguyên guidewire, có thể dùng mini snare gắp ra hoặc đưa thêm guidewire khác bên cạnh và dùng bóng bơm căng rồi kéo ra.
● Các biến chứng khác liên quan đến chỗ chọc mạch (huyết khối, tắc mạch); liên quan đến thủ thuật can thiệp ĐMV (xem quy trình can thiệp ĐMV).
TÀI LIỆU THAM KHẢO
1. Gary S. Mintz: Intracoronary Ultrasound, Taylor & Francis, 2004
2. Popma JJ. Coronary arteriography and intravascular imaging. In: Libby P, Bonow RO, Mann DL, Zipes DP, eds. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 8th ed. Philadelphia, Pa: Saunders Elsevier;2007:chap 20
3. Nicholson T, Patel J. The aorta, including intervention. In: Grainger RC, Allison D, Adam, Dixon AK, eds. Diagnostic Radiology: A Textbook of Medical Imaging. 5th ed. New York, NY: Churchill Livingstone; 2008:chap
KHOAN CÁC TỔN THƯƠNG VÔI HÓA Ở ĐỘNG MẠCH
I. ĐẠI CƯƠNG
Khoan phá mảng xơ vữa (Rotational Atherectomy) bằng mũi khoan xoay tròn tốc độ rất cao là kỹ thuật được tiến hành nhằm mục đích tái cấu trúc (thông thoáng lòng mạch) và loại bỏ những mảng xơ vữa vôi hóa trong lòng mạch, giúp việc nong bóng mạch vành và đặt stent thuận lợi hơn. Nguyên lý của quá trình này tương tự như kỹ thuật lấy cao răng của nha sĩ, đó là dùng một đầu mũi khoan với các kích cỡ khác nhau, đầu có gắn các tinh thể kim cương nhân tạo nhỏ, khi quay với tốc độ rất cao (150 000 - 200 000 vòng/phút) đã bào mòn một cách có chọn lọc những lớp vật chất bề mặt (mảng xơ vữa, xơ hóa, canxi hóa) thành những mảnh siêu nhỏ và trôi theo dòng tuần hoàn, trong khi vẫn bảo toàn lớp tế bào nội mô đàn hồi phía dưới.
II. CHỈ ĐỊNH
- Tổn thương mạch vành vôi hóa nhiều, mà việc nong bằng bóng thông thường không nở được toàn bộ, tuy nhiên tổn thương có thể đưa guidewire qua được
- Tổn thương nguyên bản (de novo) (tức là tổn thương lần đầu) có chiều dài < 25 mm
o Thận trọng với các tổn thương sau:
- Tổn thương lan toả, hẹp nhiều thân mạch vành
- Can thiệp thân chung không được bảo vệ
- Người bệnh có chức năng thất trái giảm (EF<30%)
- Tổn thương nguyên bản có chiều dài > 25 mm
- Tổn thương gập góc ( > 45 độ)
III. CHỐNG CHỈ ĐỊNH
- Tắc hoàn toàn mạch vành, không đưa guidewire qua được
- Có huyết khối trên phim chụp ĐMV
- Can thiệp cầu nối tĩnh mạch hiển
- Tách thành động mạch vành từ type C trở lên
- Tổn thương gập góc nặng (> 90 độ)
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sĩ chuyên ngành tim mạch can thiệp.
- 01 điều dường và 01 kỹ thuật viên có kinh nghiệm về tim mạch can thiệp.
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Kiểm tra người bệnh về tiền sử bệnh lý như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng các thuốc cản quang, dị ứng adenosin…
3. Chuẩn bị phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Ống thông can thiệp động mạch vành: Nếu dùng mũi khoan kích thước 1,25 mm hoặc 1,5 mm, có thế dùng ống thông 6F. Ống thông 7F phù hợp với mũi khoan dưới 2 mm. Mũi khoan từ 2 mm trở lên phải dùng ống thông 8F, 9F.
- Hệ thống Rotablator của hãng Boston Scientific (hình 1)
+ Mũi khoan. Gồm các kích cỡ 1,25; 1,5; 1,75; 2 mm
+ Máy khoan (Rotalink)
+ Guidewire chuyên dụng (Rotawire), có kích thước 0,009 inch x 300 cm. Có hai loại Rotawire là loại đầu cứng và loại đầu mềm. Đầu mũi khoan sẽ trượt trên Rotawire.
+ Máy điều khiển. Mũi khoan được hoạt động nhờ một hệ thống tua-bin vận hành bằng khí ni-tơ nén. Thủ thuật viên sẽ kích hoạt hoặc ngừng kích hoạt tua-bin này nhờ một bàn đạp đặt phía dưới bàn can thiệp.
+ Dung dịch bôi trơn (Rotaglide)

Hình 1. Hệ thống Rotablator
- Hệ thống bình chứa ni-tơ.
- Máy tạo nhịp tạm thời
- Thuốc cấp cứu (atropin, dopamin,…) và thuốc giãn mạch (nitroglycerin, adenosine, verapamil).
4. Hồ sơ bệnh án: được hoàn thiện đầy đủ theo quy định của Bộ Y tế.
V. CÁC BƯỚC TIẾN HÀNH
- Mở đường vào động mạch: những trường hợp cần khoan phá mảng xơ vữa thường là tổn thương vôi hóa nhiều, nên sử dụng đường động mạch đùi. Tuy nhiên, vẫn có thể dùng đường động mạch quay.
- Đặt máy tạo nhịp tim dự phòng nếu thực hiện khoan phá mảng xơ vữa với động mạch vành phải.
- Đặt ống thông can thiệp.
- Lái guidewire đến đầu xa mạch vành: Có thể sử dụng ngay với Rotawire hoặc dùng guidewire thông thường, sau đó tráo đổi Rotawire bằng ống thông siêu nhỏ (micro-catheter) hoặc bóng lòng dài (over-the- wire balloon).
- Chọn kích cỡ mũi khoan: Nên bắt đầu với mũi khoan nhỏ (1,25-1,5 mm), sau đó tăng dần kích cỡ, và tránh vượt quá 80% kích thước mạch vành. Nói chung, một mũi khoan nhỏ (1,25-1,5 mm) thường là đủ.
- Cài đặt tốc độ quay của đầu khoan. Tốc độ quay thường là 160 000 đến 180 000 vòng/phút, tùy theo kích cỡ mũi khoan. Mũi khoan nhỏ (1,25-2,0 mm) có thể quay tới 180 000 - 200 000 vòng/phút. Mũi khoan lớn quay chậm hơn.
- Đẩy mũi khoan theo Rotawire vào đoạn mạch vành lành trước tổn thương.
- Trước khi bật máy khoan tiêm dung dịch giãn mạch để tránh co thắt mạch vành.
- Thủ thuật viên kích hoạt máy bằng bàn đạp và đẩy từ từ mũi khoan qua tổn thương. Mỗi lần mở máy không nên quá 30 giây.
- Có thể đưa mũi khoan qua lại tổn thương nhiều lần, sau đó đánh giá xem có cần dùng mũi khoan lớn hơn hay không.
- Sau khi đã hoàn tất quá trình khoan phá mảng xơ vữa. Kéo mũi khoan ra, tiến hành nong bóng và đặt stent mạch vành như các ca can thiệp thông thường khác.

Hình 2. Hình ảnh mô tả quy trình mũi khoan bào mòn mảng xơ vữa vôi hóa
VI. THEO DÕI, TAI BIẾN VÀ XỬ TRÍ
- Hiện tượng dòng chảy chậm sau khi bóc mảng xơ vữa
+ Sau khi khoan phá mảng xơ vữa, có thể xuất hiện nguy cơ dòng chảy chậm (tỉ lệ 1,2-7,6%).
+ Hạn chế dòng chảy chậm bằng cách đẩy mũi khoan chậm, sử dụng mũi khoan nhỏ, bơm rửa liên tục để đảm bảo máu lưu thông
+ Nói chung, không có dòng chảy/dòng chảy chậm thường phục hồi sau 5-15 phút. Sử dụng adenosine hoặc verapamil tiêm mạch vành (100-200µg) có thể cải thiện tình trạng này. Đặt máy tạo nhịp tạm thời dự phòng trong những trường hợp nguy cơ cao.
- Những biến chứng khác
+ Nhồi máu cơ tim có sóng Q (1-1,3%)
+ Tách thành động mạch vành (10-13%),
+ Tắc mạch máu cấp (2-11%)
+ Thủng mạch vành (0-1,5%)
+ Co thắt mạch vành nặng (1,6-6,6%)
Đa số các biến chứng có thể tránh được nếu bác sỹ can thiệp tuân thủ đúng quy trình kỹ thuật và sử dụng mũi khoan nhỏ. Xử trí biến chứng tương tự những trường hợp khác. Nếu có thủng mạch vành, bơm bóng bịt kín chỗ thủng và dùng stent có màng bọc, có thể cần chọc dẫn lưu dịch màng tim.
TÀI LIỆU THAM KHẢO
1. Morton J.Kern. Interventional Cardiac Catheterization Handbook 3rd-2013; 147-153
2. Braden G, Young T, Love W, et al. Rotational atherectomy of chronic total coronary occlusion is associated with very low clinical rates: the treatment of choice. J Am Coll Cardiol 1999;33(Suppl A):48A.
3. Mauri L, Reisman M, Buchbinder M, et al. Comparison of rotational atherectomy with conventional balloon angioplasty in the prevention of restenosis of small coronary arteries: results of the Dilatation vs. Ablation Revascularization Trial Targeting Restenosis (DART). Am Heart J 2003;145:847-854.
Am Heart J 2003;145:847-854
NONG MÀNG NGOÀI TIM BẰNG BÓNG TRONG ĐIỀU TRỊ TRÀN DỊCH MÀNG NGOÀI TIM MẠN TÍNH
I. ĐẠI CƯƠNG
Tràn dịch màng ngoài tim tái phát do các bệnh ác tính hoặc đôi khi không rõ căn nguyên làm người bệnh phải tái nhập viện nhiều lần, thời gian nằm viện dẫn lưu dịch kéo dài, có thể gây nguy hiểm đến tính mạng người bệnh trong bệnh cảnh ép tim nếu không được dẫn lưu kịp thời, trước đây thường được chỉ định mở màng tim tối thiểu bằng phẫu thuật. Nong màng ngoài tim bằng bóng qua da là kỹ thuật đưa ống thông đầu có bóng vào khoang màng ngoài tim và nong màng ngoài tim (lá thành) tạo thành một cửa sổ để dẫn lưu dịch màng ngoài tim vào lớp trung mạc cho thấm dịch về hệ bạch huyết. Kỹ thuật này được tiến hành thay thế cho phẫu thuật có tỷ lệ thành công cao, ít biến chứng, thời gian nằm viện ngắn, ít đau, không có sẹo trên ngực, và có thể thực hiện trong các trường hợp nguy cơ cao như người suy kiệt nặng, bệnh phổi phổi hợp nguy cơ cao khi phẫu thuật.
II. CHỈ ĐỊNH
- Người bệnh tràn dịch màng ngoài tim (TDMT) tái phát do các bệnh ác tính.
- Tràn dịch màng ngoài tim không rõ nguyên nhân tái phát nhiều lần.
III. CHỐNG CHỈ ĐỊNH
- TDMT do các nguyên nhân đã rõ như nhiễm trùng, tràn mủ màng tim…
- Người bệnh có tình trạng rối loạn đông máu, rối loạn số lượng và chức năng tiểu cầu.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sĩ chuyên ngành tim mạch can thiệp.
- 01 Điều dường và 01 kỹ thuật viên có kinh nghiệm về tim mạch can thiệp.
2. Người bệnh
- Người bệnh được giải thích đầy đủ về thủ thuật và ký vào bản cam kết thực hiện thủ thuật.
- Dùng các thuốc giảm đau, an thần trước thủ thuật: có thể cho morphin, truyền perfalgan…
- Thủ thuật được tiến hành tại phòng tim mạch can thiệp, người bệnh được bố trí nằm đầu cao trên bàn can thiệp (đầu cao 300).
- Gắn điện tâm đồ, kẹp máy theo dõi SpO2…
- Thở ô xy đầy đủ.
- Thiết lập một đường truyền tĩnh mạch tốt và một đường tĩnh mạch để đưa các thuốc giảm đau, an thần..
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Dụng cụ mở thiết lập đường vào khoang màng ngoài tim (kim chọc dẫn lưu dịch màng ngoài tim, guidewire, introducer sheath).
- Thuốc sử dụng trong thủ thuật: thuốc giảm đau (morphin, perfalgan), thuốc gây tê tại chỗ.
- Thuốc cản quang: pha với nước muối sinh lý với tỉ lệ 1:5
- Dụng cụ nong màng ngoài tim
+ Bóng nong là bóng Inoue, hoặc bóng nong ngoại biên.
+ Guide Wire loại cứng.
+ Que nong (dilator).
- Ống thông dạng pigtail để dẫn lưu.
- Kim chỉ khâu vị trí nong màng tim.
4. Hồ sơ bệnh án: được hoàn thiện theo quy định của Bộ Y tế.
V. CÁC BƯỚC TIẾN HÀNH
- Nong màng ngoài tim bằng bóng được thực hiện tại phòng can thiệp tim mạch dưới hướng dẫn của màng hình quang tăng sáng và máy siêu âm tim.
- Người bệnh được đặt tư thế nằm đầu dốc cao 300
- Sát khuẩn vị trí đường vào khoang màng ngoài tim: Vị trí dưới mũi ức (đường Marphan).
- Người bệnh được dùng Atropine 0,25mg từ 0.5-1 mg tiêm bắp để tránh hiện tượng cường phế vị trong khi làm thủ thuật.
- Gây tê tại chỗ bằng lidocain 2%, an thần và giảm đau toàn thân bằng morphin, perfalgan truyền liên tục trong lúc làm thủ thuật.
- Chọc dịch màng tim đường dưới mũi ức giống cách chọc màng tim thông thường.
- Đưa 1 guide wire 0.35 inch vào trong khoang màng tim, dùng que nong rộng đường vào.
- Đưa ống thông pigtail 6 - 8F vào khoang màng tim qua guide wire.
- Lấy ra khoảng 500ml dịch để làm giảm triệu chứng và cải thiện huyết động cho người bệnh (khi người bệnh bị tràn dịch nhiều).
- Bơm vào khoang màng tim 5ml thuốc cản quang qua pigtail để xác định rõ khoang màng tim.
- Rút pigtail vẫn lưu wire ở trong khoang màng tim.
- Đưa que nong (dilator 14 F) vào khoang màng tim nong làm rộng đường vào khoang màng tim.
- Sau đó đưa bóng nong (đường kính 24 - 26 mm) qua guidewire vào khoang màng ngoài tim.
- Xác định vị trí bóng nong bằng cách bơm nhẹ bóng, đảm bảo eo bóng nằm đúng vị trí lá thành màng ngoài tim (đối với bóng Inoue), bóng nằm giữa màng tim với bóng ngoại biên
- Sau đó bơm bóng nở tối đa (khoảng 3cm). Bơm bóng tối đa là khi phần eo của bóng mất đi.
- Bơm bóng thêm 2-3 lần nữa để đạt hiệu quả tối ưu.
- Rút bóng nong ra, lưu guidewire.
- Đưa pigtail vào lại khoang màng tim, đặt pigtail ở vị trí thấp nhất của quả tim.
- Bơm rửa và rút hết dịch trong khoang màng tim ra để hạn chế tình trạng viêm màng ngoài tim do thuốc cản quang.
- Lưu ống thông pigtail để dẫn lưu nốt chỗ dịch trong khoang màng tim bằng cách nối với hệ thống hút áp lực âm liên tục.
- Khâu vị trí nong bóng và cố định pigtail dẫn lưu.
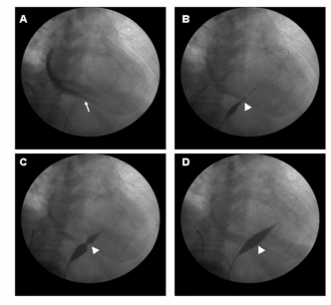
Hình1: Quá trình nong bóng màng ngoài tim dưới màn tăng sáng
VI. THEO DÕI
- Hút áp lực âm liên tục dẫn lưu màng tim.
- Theo dõi lượng dịch qua dẫn lưu.
- Siêu âm tim đánh giá dịch màng tim, màng bụng, màng phổi 2 bên.
- Rút dẫn lưu khi dịch ra < 75ml/24giờ.
- 48giờ sau khi rút dẫn lưu siêu âm tim đánh giá dịch màng tim tái phát, dịch màng phổi, dịch màng bụng.
- Tất cả người bệnh đều được dùng colchicin 1mg trong vòng 1 tháng sau thủ thuật để góp phần hạn chế tái phát dịch màng tim do cơ chế phản ứng viêm.
VII. TAI BIẾN VÀ XỬ TRÍ
- Cường phế vị do đau: nhịp tim chậm, huyết áp tụt, cần phát hiện sớm, cho atropin và truyền dịch đầy đủ.
- Ngừng tim do kích thích đám rối dương.
- Nhiễm trùng: tại chỗ chọc hoặc toàn thân, theo dõi, dùng kháng sinh sớm.
- Biến chứng chảy máu nặng do ảnh hưởng đến động mạch nhỏ lân cận: có thể phải can thiệp ngoại khoa.
- Suy hô hấp do các thuốc giảm đau…
- Chấn thương tim phổi: do nong thô bạo, cần phát hiện vị trí và can thiệp ngoại khoa nếu cần.
TÀI LIỆU THAM KHẢO
1. Jneid H, Maree AO, Palacios IF: Pericardial tamponade: clinical presentation, diagnosis and catheter-based therapies. In Parillo J, Dellinger PR, editors: Critical Care Medicine, ed 3, St. Louis, 2008, Mosby.
2. Iaffaldano RA, Jones P, Lewis BE, et al: Percutaneous balloon pericardiotomy: a double-balloon technique. Catheter Cardiovasc Diagn 36(1):79-81, 1995.
3. Eric J. Topol, Paul S. Teirstein: Percutaneous Balloon Pericardiotomy for Patients with Pericardial Effusion and Tamponade, Textbook of Interventional Cardiology, 6th Edition 2012 chapter 53, p: 707-717
NONG VAN ĐỘNG MẠCH CHỦ
I. ĐẠI CƯƠNG
Nong van động mạch chủ (ĐMC) bằng bóng qua da thường được thực hiện qua đường động mạch đùi, đưa bóng qua lỗ van động mạch chủ, bơm bóng nhiều lần để tách các mép van làm rộng diện tích lỗ van. Kỹ thuật này cải thiện tình trạng lâm sàng cho người bệnh ngay lập tức, tuy nhiên hiệu quả không kéo dài, do vậy chỉ thực hiện ở một số trường hợp nhất định như: hẹp van ĐMC bẩm sinh ở trẻ em, người bệnh hẹp van ĐMC không thể phẫu thuật do tuổi cao, các bệnh khác phối hợp, nong bóng để cải thiện tình trạng người bệnh trước phẫu thuật.
II. CHỈ ĐỊNH
- Chỉ định được khuyến cáo để điều trị bệnh: Hẹp van ĐMC bẩm sinh ở trẻ em.
- Chỉ định nong van ĐMC như là một biện pháp điều trị tạm thời để cải thiện triệu chứng của người bệnh và để chờ biện pháp điều trị triệt để hơn. Đây là bệnh lý thoái hóa van ĐMC thường gặp ở người bệnh cao tuổi:
+ Nong van ĐMC trước khi thay van ĐMC qua da.
+ Hẹp van ĐMC có sốc tim. Nong van ĐMC có thể ổn định tình trạng người bệnh trong khoảng thời gian ngắn.
+ Nong van ĐMC để cải thiện tình trạng nặng của người bệnh trước phẫu thuật thay van động mạch chủ.
+ Nong van ĐMC ở người bệnh hẹp khít van ĐMC có phẫu thuật ngoài tim
+ Người bệnh có nguy cơ phẫu thuật quá cao cao như tuổi rất cao, bệnh nặng phổi hợp…
III. CHỐNG CHỈ ĐỊNH
- Người bệnh đang có tình trạng nhiễm trùng kèm theo.
- Người bệnh hở hai lá mức độ nhiều.
- Bệnh van động mạch chủ do thấp tim có kèm theo hở chủ nhiều.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sĩ chuyên ngành tim mạch can thiệp.
- 01 điều dường và 01 kỹ thuật viên có kinh nghiệm về tim mạch can thiệp.
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Người bệnh cần được đánh giá kỹ bằng siêu âm trước thủ thuật
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Bộ dụng cụ mở đường vào tĩnh mạch: Sheath mạch đùi
- Dụng cụ tạo nhịp thất (máy tạo nhịp tạm thời, dây điện cực).
- Dụng cụ thông tim phải và thông tim trái (ống thông pigtail hai lòng, AL, MP, guide wire)
- Guidewire siêu cứng (super stiff) đầu thẳng (0.035” x 300 cm)
- Bóng nong van động mạch chủ các cỡ (đây là bóng thường dùng trong nong mạch ngoại vi hoặc một số thiết kế riêng cho nong van ĐMC).
- Kim Brokenborugh chọc vách liên nhĩ, mullin sheath (nếu nong van xuôi dòng qua đường vách liên nhĩ).
- Thuốc cản quang. Pha với nước muối sinh lý theo tỉ lệ 1:5
- Thuốc sử dụng trong thủ thuật (heparin, lidocaine, thuốc cấp cứu)…
4. Hồ sơ bệnh án: được hoàn thiện theo quy định của bộ Y tế.
V. CÁC BƯỚC TIẾN HÀNH
1. Nong van ĐMC ngược dòng
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào tĩnh mạch đùi phải và động mạch đùi phải
- Đặt máy tạo nhịp tạm thời qua đường tĩnh mạch đùi phải
- Tiêm heparin theo quy trình can thiệp mạch vành thông thường. Duy trì ACT 220-275 giây.
- Đưa pitail lên gốc ĐMC để chụp và đo đường kính vòng van.
- Chọn bóng nong van ĐMC (đường kính bằng đường kính vòng van).
- Lái guidewire qua lỗ van ĐMC ngược chiều: thường dùng ống thông loại AL (0.5-1.0) lên ĐMC, xoay ống thông đồng thời đẩy guidewire cứng 0.035 đầu thẳng xuống buồng thất trái. Một số trường hợp có thể dùng ống thông loại pigtail hoặc MP kèm guidewire loại ngậm nước (hydrophylic wire).
- Tráo ống thông AL bằng ống thông pigtail hai lòng, đo chênh áp qua van động mạch chủ.
- Đẩy bóng nong qua guidewire đến vị trí van ĐMC.
- Tiến hành nong từng bước van ĐMC để tách mép van ĐMC, trong lúc nong van đồng thời tạo nhịp thất tần số cao (180-200 lần/phút).
- Đánh giá lại chênh áp qua van ĐMC sau thủ thuật.
- Rút dụng cụ, băng ép cầm máu.
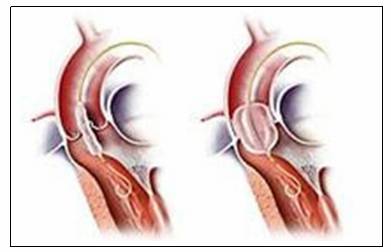
Hình 16.1. Sơ đồ nong van ĐMC bằng bóng ngược dòng
2. Nong van ĐMC xuôi dòng (qua vách liên nhĩ)
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào tĩnh mạch đùi phải và động mạch đùi phải
- Chọc vách liên nhĩ.
+ Dùng kim chọc vách liên nhĩ, đưa Mulin sheath qua vách liên nhĩ, đầu ống thông bên nhĩ trái (quy trình chọc vách liên nhĩ giống như trong Nong Van Hai Lá).
+ Qua ống thông Mulin, đưa guidewire qua van hai lá, lên ĐMC qua van ĐMC và cố định đầu wire ở ĐMC xuống. Nhiều trường hợp cần dùng ống thông Swanz Ganzt để lái qua van hai lá cũng như đưa lên qua van ĐMC dễ dàng hơn, sau đó thay bằng wire loại cứng hơn.
+ Đánh giá chênh áp qua van ĐMC trước thủ thuật.
- Đặt máy tạo nhịp tạm thời
- Tiêm heparin theo quy trình can thiệp mạch vành thông thường. Duy trì ACT 220-275 giây.
- Đẩy bóng nong qua guidewire lên vị trí van ĐMC.
- Tiến hành nong từng bước van ĐMC để tách mép van ĐMC, trong lúc nong van đồng thời tạo nhịp thất tần số cao (180-200 lần/phút).
- Đánh giá lại chênh áp qua van ĐMC sau thủ thuật
- Rút dụng cụ, băng ép cầm máu.
VI. THEO DÕI
- Theo dõi các chức năng sống còn sau nong van.
- Theo dõi phát hiện sớm các biến chứng sau nong van như HoC nặng, tai biến mạch não, tràn dịch màng ngoài tim ....
- Theo dõi vị trí đường vào tĩnh mạch, động mạch: chảy máu, tụ máu, nhiễm trùng, thông động tĩnh mạch...
VII. TAI BIẾN VÀ XỬ TRÍ
- Tràn dịch màng ngoài tim do thủng thành nhĩ hoặc thành thất: thường liên quan đến thì chọc vách liên nhĩ (kỹ thuật xuôi dòng) hoặc khi bơm bóng nong van bóng bị di lệch làm thủng thành thất. Để tránh hiện tượng này, cần uốn wire cong lượn trong lòng thất trái, khi bơm bóng căng tối đa phải tạo nhịp tim tần số thất nhanh làm tim gần như ngừng đập. Khi xảy ra biến chứng cần phát hiện sớm để chọc dịch kịp thời và liên hệ bác sỹ phẫu thuật cấp.
- Hở van ĐMC cấp: theo dõi sát, xử trí suy tim trái cấp, nếu huyết động không ổn định cần phẫu thuật cấp cứu.
- Tách thành ĐMC cấp: theo dõi sát, phẫu thuật cấp nếu tách lan rộng có triệu chứng.
- Tắc mạch: tắc mạch não, tắc mạch chi, tắc mạch tạng... Cần theo dõi sát, các thuốc chống đông đầy đủ và có thể can thiệp hút huyết khối hoặc phẫu thuật khi cần.
- Các biến chứng liên quan đến vị trí chọc mạch (động mạch, tĩnh mạch…): chảy máu, tụ máu, giả phình, thông động tĩnh mạch….
TÀI LIỆU THAM KHẢO
1. Bonow RO, et al. (2008). 2008 Focused update incorporated into the ACC/AHA 2006 Guidelines for the management of patients with valvular heart disease: A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing committee to revise the 1998 Guidelines for the management of patients with valvular heart disease). Circulation, 118(15): e523-e661.
2. Otto CM, Bonow RO (2012). Valvular heart disease. In RO Bonow et al., eds., Braunwald?s Heart Disease: A Textbook of Cardiovascular Medicine, 9th ed., vol. 2, pp. 1468-1539. Philadelphia: Saunders.
3. Freeman RV, Otto CM (2011). Aortic valve disease. In V Fuster et al., eds., Hurst?s The Heart, 13th ed., vol. 2, pp. 1692-1720. New York: McGraw-Hill.
NONG VAN ĐỘNG MẠCH PHỔI
I. ĐẠI CƯƠNG
Van động mạch phổi (ĐMP) là van tổ chim ngăn cách động mạch phổi với thất phải. Hẹp van động mạch phổi thường là một bệnh tim bẩm sinh và khi bị hẹp nặng sẽ gây ra suy tim phải, phương pháp điều trị chính là nong van động mạch phổi, tỷ lệ thành công cao, có kết quả khả quan, nó làm giảm tới 75% chênh áp qua van. Đây là lựa chọn điều trị đầu tiên cho các người bệnh hẹp van ĐMP đơn độc.
II. CHỈ ĐỊNH
1. Trẻ sơ sinh và trẻ em.
- Trẻ sơ sinh: hẹp van ĐMP có triệu chứng, chênh áp lớn. Nếu chênh áp qua van ĐMP <40mmHg trong bệnh cảnh cung lượng tim thấp hoặc còn ống động mạch shunt phải-trái.
- Trẻ em: hẹp van ĐMP vừa-nặng có triệu chứng
Chênh áp qua van ĐMP >40mmHg, khi cung lượng tim bình thường
Tốt nhất là tiến hành khi trẻ 9-12 tháng tuổi.
2. Chỉ định nong van ĐMP ở người lớn
- Hẹp van ĐMP với chênh áp qua van >64mmHg.
- Các tình trạng kèm theo bao gồm:
Triệu chứng lâm sàng do hẹp van ĐMP
Suy thất phải
Thất phải hai buồng
Rối loạn nhịp liên quan đến hẹp van ĐMP
Luồng thông phải-trái trong tim
III. CHỐNG CHỈ ĐỊNH
- Hẹp van ĐMP nhẹ, chưa có triệu chứng
- Hẹp van ĐMP kèm theo các tổn thương phức tạp khác cần điều trị phẫu thuật: hẹp kèm theo hẹp đường ra; hẹp vòng văn; kèm thông liên thất; tứ chứng Fallot…
- Người bệnh đang trong tình trạng nhiễm trùng nặng; các rối loạn nặng tình trạn đông máu…
- Van ĐMP đã bị vôi hóa nhiều, xơ hóa…
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sĩ thành thạo về tim mạch can thiệp.
- 01 điều dưỡng và 01 kỹ thuật viên có kinh nghiệm về tim mạch can thiệp.
2. Người bệnh và bệnh án
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Bệnh án được hoàn thiện đầy đủ theo quy định của Bộ Y tế.
- Người bệnh cần được đánh giá kỹ bằng siêu âm trước thủ thuật
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Dụng cụ thông tim phải (catheter, guide wire)
- Dụng cụ nong van động mạch phổi (bóng nong, dụng cụ căng bóng, wire vòng)
+ Bóng nong van thường lớn hơn đường kính vòng van khoảng 25%, nhưng không lớn hơn 140% đường kính vòng van.
+ Chiều dài bóng: trẻ sơ sinh là 2cm, trẻ nhỏ 3cm, người lớn 4cm. Chiều dài bóng thường lớn hơn 1,5 lần đường kính bóng, để đảm bảo bóng cố định tốt.
+ Đối với người lớn có thể dùng bóng Inoue (loại dùng để nogn van hai lá)
- Kim chỉ khâu vị trí tĩnh mạch đường vào.
V. CÁC BƯỚC TIẾN HÀNH
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào tĩnh mạch đùi phải (kỹ thuật Seldinger)
- Tiêm heparin 50 đơn vị/kg hoặc 5000 đơn vị (với người lớn)
- Thông tim phải đo áp lực thất phải, áp lực động mạch phổi và đánh giá chênh áp qua van động mạch phổi.
- Chụp buồng thất phải ở tư thế AP và nghiêng trái (LAO) 90˚. Đánh giá van động mạch phổi, đường ra thất phải, và vị trí hẹp van ĐMP.
- Đo kích thước vòng van ĐMP.
- Lái ống thông MP kèm guideiwre 0,018-0,035 lên ĐMP, tốt nhất là nhánh ĐMP trái để đảm bảo guidewire được cố định tốt nhất. Ở trẻ sơ sinh, nếu còn ống động mạch thì đẩy guidewire qua ống động mạch, xuống ĐMC xuống.
- Bơm rửa bóng bằng thuốc cản quang pha nước muối sinh lý.
- Đưa bóng nong đến buồng nhĩ phải dựa trên wire vòng, đưa bóng nong qua lỗ van động mạch phổi, bơm bóng nong từng bước để tách mép van động mạch phổi.
- Thường bơm bóng hoảng 3-4 lần. Mỗi lần bơm bóng không quá 10 giây.
- Ở người lớn, khi đường kính vòng van ĐMP vượt quá 20 mm, có thể dùng kỹ thuật nong hai bóng, sử dụng hai bóng để nong van cùng lúc. Khi đó phải đưa cả 2 guidewire lên ĐMP và trượt 2 bóng cùng lúc.
- Kỹ thuật dùng bóng Inoue: ở người lớn, có thể lái bóng Inoue trực tiếp lên qua van ĐMP (khi van không quá hẹp) hoặc dùng wire vòng đưa lên thân ĐMP rồi trượt bóng Inoue lên để nong van ĐMP.
- Sau khi nong van động mạch phổi, kéo bóng ra, giữ guidewire lại trong động mạch phổi.
- Chụp lại thất phải và đánh giá chênh áp qua van động mạch phổi. Đánh giá áp lực động mạch phổi và chênh áp qua van sau nong.
- Tháo dụng cụ , khâu vị trí đường vào tĩnh mạch.
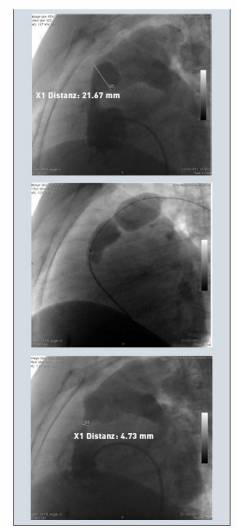
Hình: Các bước nong van động mạch phổi
VI. THEO DÕI
- Theo dõi các chức năng sống còn: mạch, huyết áp, SpO2.
- Theo dõi phát hiện sớm các biến chứng sau nong van như, tràn dịch màng ngoài tim, dị ứng thuốc cản quang.
- Theo dõi vị trí đường vào tĩnh mạch: chảy máu, tụ máu, nhiễm trùng, thông động tĩnh mạch...
VII. TAI BIẾN VÀ XỬ TRÍ
- Vỡ đường ra thất phải gây tràn dịch màng tim: xử trí tràn dịch mang tim cấp bằng chọc dẫn lưu và gửi phẫu thuật cấp
- Hở van ba lá: do thao tác gây đứt dây chằng
- Hở van ĐMP sau nong van: thường không gây ảnh hưởng đáng kể.
- Co thắt đường ra thất phải gây tụt áp và thiếu oxy. Xử trí bằng truyền dịch và thuốc chẹn beta giao cảm.
- Rối loạn nhịp thoáng qua.
- Chảy máu hoặc huyết khối tĩnh mạch đùi
TÀI LIỆU THAM KHẢO
1. Louise C, Philipp L, et al. Percutaneous pulmonary valvuloplasty; Percutaneous interventional cardiovascular medicine- The PCR- EAPCI textbook: volume III, part 3; 141-150
2. ESC Guidelines for the management of Grow-up Congenital disease (new version 2010): The Task Force on the Management of Grow-up Congenital Heart Disease of the European Society of Cardiology. Eur Heart J. 2010
3. Lurz P, Coats L, et al. Percutaneous Pulmonary valve implantation: impact of evolving technology and learning curve on clinical outcome. Circulation. 2008;117:1964-72
NONG HẸP VAN HAI LÁ BẰNG BÓNG INOUE
I. ĐẠI CƯƠNG
Nong van bằng bóng qua da là kỹ thuật đưa ống thông đầu có bóng vào nhĩ trái qua chỗ chọc vách liên nhĩ rồi lái xuống thất trái và đi qua van hai lá, sau đó bóng sẽ được bơm lên theo cỡ tăng dần để làm nở phần eo của bóng gây tách hai mép van. Nong van hai lá có tỷ lệ thành công cao, ít biến chứng, thời gian nằm viện ngắn, ít đau, không có sẹo trên ngực..và có thể thực hiện trong các trường hợp nguy cơ cao như ở phụ nữ có thai, người suy tim nặng..
II. CHỈ ĐỊNH
Chọn lựa người bệnh nong van hai lá gồm:
- Hẹp hai lá khít (diện tích lỗ van < 1,5 cm2) và có triệu chứng cơ năng (NYHA ³ 2)
- Hình thái van phù hợp cho nong van hai lá, theo thang điểm Wilkins ³ 8 là tối ưu, một số trường hợp có thể xét nong van cho người bệnh có điểm Wilkins từ 8 - 10 (ở trung tâm có kinh nghiệm).
- Không có huyết khối trong nhĩ trái (loại trừ bằng siêu âm qua thực quản).
- Không có hở van hai lá hoặc van động mạch chủ mức độ vừa đến nhiều và chưa ảnh hưởng đến chức năng thất trái.
III. CHỐNG CHỈ ĐỊNH
- Người bệnh có hở van hai lá vừa đến nhiều hoặc hở/hẹp van động mạch chủ vừa đến nhiều
- Có huyết khối trong nhĩ trái
- Hình thái van (bộ máy van và tổ chức dưới van) dày dính nhiều, vôi hóa (Wilkins >10 điểm)
- Mới có biến cố tắc mạch trong vòng 3 tháng.
- Chống chỉ định tương đối: đang trong tình trạng nhiễm trùng chưa khống chế được; rối loạn đông máu…
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ và 02 kỹ thuật viên chuyên ngành tim mạch can thiệp
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật và ký vào bản cam kết làm thủ thuật.
- Kháng sinh dự phòng đường tĩnh mạch.
- Kiểm tra lại các tình trạng bệnh đi kèm,chức năng thận..
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay, toan vô khuẩn.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào tĩnh mạch và động mạch: bộ sheath, kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain
- Thuốc sử dụng trong thủ thuật (heparin, lidocaine)
- Thuốc cản quang để bơm vào bóng Inoue: pha thuốc cản quang với nước muối sinh lý theo tỉ lệ 1:5
- Dụng cụ thông tim phải (catheter, guide wire)
- Kim Brokenbourgh chọc vách liên nhĩ, mullin sheath.
- Bộ bóng Inoue nong van hai lá
+ Bóng Inoue. Kích cỡ tham khảo của bóng được chọn theo công thức: cỡ bóng = chiều cao người bệnh/10 + 10.
+ Que nong vách (dilator)
+ Que lái (stylit)
+ Bơm làm căng bóng
+ Gudewire loại vòng
- Kim chỉ khâu vị trí tĩnh mạch đường vào.
V. CÁC BƯỚC TIẾN HÀNH
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào tĩnh mạch đùi phải và động mạch đùi. Một số trường hợp chỉ cần đường vào tĩnh mạch.
- Thông tim phải đo áp lực động mạch phổi. Đưa ống thông dưới sự dẫn đường của dây dẫn đến vị trị động mạch phổi đo áp lực động mạch phổi.
- Xác định bóng nhĩ trái bằng cách chụp cản quang động mạch phổi để đợi đến khi thuốc qua thì tĩnh mạch trở về nhĩ trái.
- Đưa ống thông pigtail qua động mạch đùi lên gốc động mạch chủ (hiện nay với kỹ thuật xác định bóng nhĩ trái, thường không cần đường động mạch đùi).
- Chọc vách liên nhĩ.
+ Mốc chọc vách liên nhĩ: có nhiều phương pháp, 2 phương pháp thường dùng hiện nay là:
ü Dựa trên bóng nhĩ trái: chia bóng nhĩ trái ra 3 phần từ trên xuống và từ trái sang phải, vị trí (mốc) chọc vách quanh góc 1/4 dưới bên phải (hinh 15.1)
ü Dựa trên mốc đường giữa: khoảng cách giữa bờ ngoài bên phải bóng nhĩ trái và đầu ống thông pigtal ở động mạch chủ. Vị trí chọc nằm trên đường giữa này và trong bóng nhĩ trái, trên bờ dưới của nhĩ trái khoảng nửa khỏang nửa đốt sống.
+ Đưa guidewire lên tĩnh mạch chủ trên trước, sau đó luồn Mulins sheath lên vị trí tĩnh mạch chủ trên, luôn kim chọc vách liên nhĩ (Broukenbourgh) vào trong, đầu kim nằm trong cách đầu sheath khoảng 5mm.
+ Kéo cả hệ thống về đến vị trí cần chọc vách liên nhĩ, điều chỉnh đôi chút hướng kim (thường khoảng 4-6h), sau đó tiến hành chọc vách liên nhĩ bằng cách đẩy kim trồi ra ngoài sheath.
+ Xác định kim chọc đúng nhĩ trái bằng cách bơm một chút cản quang hoặc kết nối áp lực, sau đó đưa Mulins sheath qua vách liên nhĩ sanh nhĩ trái.
+ Đo áp lực nhĩ trái trước nong, đánh giá chênh áp qua van hai lá trước nong van
+ Tiêm heparin vào buồng nhĩ trái (2000-3000 đơn vị)
- Đưa wire vòng qua vách liên nhĩ vào nhĩ trái.
- Dùng que nong (dilator) nong tĩnh mạch đùi và vách liên nhĩ.
- Nong van hai lá bằng bóng:
+ Đưa bóng nong (đã được làm căng) vào nhĩ trái dựa trên wire vòng,
+ Dùng que lái bóng đưa bóng nong qua lỗ van hai lá
+ Bơm bóng nong từng bước để tách mép vao hai lá, đánh giá áp lực nhĩ trái, khả năng bị hở van hai lá tăng… để quyết định tăng cỡ bóng tối ưu
- Đánh giá áp lực nhĩ trái, chênh áp qua van hai lá và áp lực động mạch phổi sau nong van hai lá.
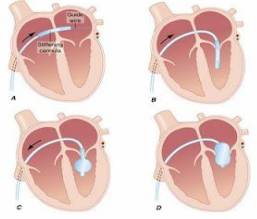
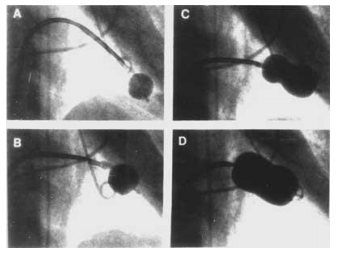
Hình 15.1: Quy trình bong van hai lá bằng bóng Inoue
VI. THEO DÕI
- Theo dõi các chức năng sống còn (nhịp tim, huyết áp, thở…)
- Theo dõi các đường cong áp lực nhĩ trái, mức độ hở hai lá… sau mỗi lần nong van để quyết định tăng cỡ bóng đạt tối ưu.
- Theo dõi phát hiện sớm các biến chứng có thể gặp trong và sau nong van như hở hai lá, tai biến mạch não, tràn dịch màng ngoài tim ....
- Theo dõi vị trí đường vào tĩnh mạch: chảy máu, tụ máu, nhiễm trùng, thông động tĩnh mạch...
VII. TAI BIẾN VÀ XỬ TRÍ
- Các biến chứng nhẹ thoáng qua: cường phế vị (nhịp chậm, tụt huyết áp; vã mồ hôi), cho atropin; ngoại tâm thu nhĩ, rung nhĩ thoáng qua… Biến chứng tồn lưu thông liên nhĩ lỗ nhỏ, gặp tỷ lệ ít và không gây những ảnh hưởng đáng kể.
- Tràn dịch màng ngoài tim do thủng thành nhĩ hoặc thành thất: phát hiện sớm, chọc hút dịch kịp thời và truyền máu nếu cần; phẫu thuật cấp cứu.
- Hở hai lá do rách lá van hoặc đứt dây chằng: phát hiện sớm, cho các thuốc ngăn chặn suy tim trái - phù phổi cấp; phẫu thuật thay van cấp khi lâm sàng không ổn định.
- Tắc mạch: tắc mạch não, tắc mạch chi, tắc mạch tạng: cần chú ý lựa chọn người bệnh không có huyết khối; cho heparin khi làm thủ thuật; theo dõi sát khi xảy ra biến cố, cho chống đông nếu cần.
- Các biến chứng khác: chảy máu chỗ chọc, nhiễm trùng…
TÀI LIỆU THAM KHẢO
1. Bonow RO, Carabello BA, Chatterjee K, et al. ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (writing Committee to Revise the 1998 guidelines for the management of patients with valvular heart disease) developed in collaboration with the Society of Cardiovascular Anesthesiologists endorsed by the Society for Cardiovascular Angiography and Interventions and the Society of Thoracic Surgeons. J Am Coll Cardiol. Aug 1 2006;48(3):e1-148.
2. Sutaria N, Northridge DB, Shaw TR. Significance of commissural calcification on outcome of mitral balloon valvotomy. Heart. Oct 2000;84(4):398-402.
NONG VÀ ĐẶT STEN ĐỘNG MẠCH VÀNH
I. ĐẠI CƯƠNG
Can thiệp động mạch vành (ĐMV) qua da được hiểu là qua ống thông, luồn dây dẫn (guidewire) qua tổn thương (hẹp, tắc), rồi đưa bóng và/hoặc stent lên để nong rộng chỗ hẹp/tắc và đặt stent để lưu thông lòng mạch. Can thiệp ĐMV đôi khi cũng đi kèm các thủ thuật đặc biệt khác như hút huyết khối, khoan phá mảng xơ vữa (rotablator)…
II. CHỈ ĐỊNH
- Đau thắt ngực ổn định mà không khống chế được dù đã điều trị nội khoa tối ưu
- Đau thắt ngực ổn định, có bằng chứng của tình trạng thiếu máu cơ tim (nghiệm pháp gắng sức dương tính hoặc xạ hình tưới máu cơ tim dương tính) và tổn thương ở động mạch vành cấp máu cho một vùng lớn cơ tim
- Đau ngực không ổn định/nhồi máu cơ tim cấp không có ST chênh lên mà phân tầng nguy cơ cao.
- Nhồi máu cơ tim cấp có ST chênh lên.
- Đau thắt ngực xuất hiện sau khi phẫu thuật làm cầu nối chủ vành
- Có triệu chứng của tái hẹp mạch vành sau can thiệp động mạch vành qua da…
III. CHỐNG CHỈ ĐỊNH
- Tổn thương không thích hợp cho can thiệp (ví dụ: tổn thương nặng lan tỏa, tổn thương nhiều thân mạch vành, tổn thương đoạn xa,...).
- Tổn thương mạch vành có nguy cơ cao dẫn đến tử vong nếu động mạch vành đó bị tắc lại trong quá trình can thiệp.
- Thể tạng dễ chảy máu nặng (số lượng tiểu cầu thấp, rối loạn đông máu,…)
- Người bệnh không tuân thủ điều trị trước và sau khi làm thủ thuật can thiệp.
- Tái hẹp nhiều vị trí sau khi can thiệp…
Lưu ý: nhiều người bệnh có chống chỉ định tương đối, nhưng can thiệp mạch vành qua da lại là lựa chọn điều trị duy nhất của họ.
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ và 02 điều dưỡng được đào tạo thành thạo về tim mạch can thiệp
2. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật, đồng ý làm thủ thuật và ký vào giấy cam kết thực hiện thủ thuật.
- Cần đảm bảo người bệnh đã dùng đầy đủ thuốc chống ngưng tập tiểu cầu (aspirin, clopidogrel) trước thủ thuật can thiệp. Có thể thay bằng các nhóm thuốc mới như ticagrelor, prasugrel.
- Kiểm tra lại các tình trạng bệnh đi kèm (vd. Bệnh dạ dày, bệnh phổi mạn tính), chức năng thận...
- Kiểm tra người bệnh về tiền sử bệnh lý như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng các thuốc cản quang…
3. Phương tiện
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: 01 bộ sheath, 01 kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Ống thông can thiệp động mạch vành (guide): các loại guide thông thường là EBU, JL, JR, AL, AR, XB, tùy theo đặc điểm giải phẫu của động mạch vành cần can thiệp và thói quen của thủ thuật viên
- Dây dẫn (guidewire) cho guide
- Bộ kết nối guide can thiệp với hệ thống manifold (khúc nối chữ Y) và khúc nối ngắn.
- Thiết bị để điều khiển guidewire: introducer và torque.
- Bơm áp lực định liều: dùng để tạo áp lực làm nở bóng hoặc stent theo một áp lực mong muốn.
- Dây dẫn (guidewire) can thiệp động mạch vành. Có rất nhiều loại guidewire mạch vành. Chọn lựa guidewire tùy theo đặc điểm tổn thương động mạch vành và thói quen của thủ thuật viên.
- Bóng nong động mạch vành: chọn kích thước và loại bóng (áp lực thường, áp lực cao, bóng có lưỡi cắt - cutting balloon,...) tùy theo đặc điểm tổn thương.
- Stent: stent được lựa chọn phù hợp với độ dài và đường kính tham chiếu của tổn thương, chọn stent phù hợp để đảm bảo che phủ hết tổn thương và đảm bảo độ áp thành tối đa.
- Pha loãng thuốc cản quang và hút vào bơm áp lực. Pha loãng thuốc cản quang và nước muối sinh lý theo tỉ lệ 1:1
- Các loại thuốc dùng trong quá trình can thiệp và cấp cứu: heparin không phân đoạn, nitroglycerin, adenosin, dobutamin, dopamin, atropin, xylocain, verapamil, thuốc ức chế GP IIb/IIIa...
- Các phương tiện cấp cứu: oxy mask, bóng, nội khí quản, máy sốc điện, bóng ngược dòng động mạch chủ, máy tạo nhịp tạm thời,…
4. Hồ sơ bệnh án: được hoàn thiện đầy đủ theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Mở đường vào mạch máu
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào động mạch quay hoặc động mạch đùi.
2. Đặt ống thông can thiệp (guiding catheter)
- Sau khi chụp ĐMV chọn lọc, xác định tổn thương, xác định vị trí cần phải can thiệp.
- Lên kế hoạch, chiến lược can thiệp.
- Kết nối ống thông với hệ thống khóa chữ Y, manifold.
- Trước khi đưa ống thông qua sheath động mạch, flush dịch nhiều lần để đảm bảo không còn không khí trong hệ thống guiding- manifold- bơm thuốc cản quang.
- Đặt ống thông can thiệp vào lòng động mạch vành tương tự kỹ thuật đặt ống thông chẩn đoán.
- Kết nối đuôi ống thông can thiệp (guiding) với đường đo áp lực.
3. Tiêm heparin cho người bệnh
- Trước khi đưa dụng cụ can thiệp vào mạch vành phải cho người bệnh dùng heparin. Liều heparin là 70-100 đơn vị/kg cân nặng, tiêm tĩnh mạch. Nếu người bệnh đã chụp ĐMV đường mạch quay, đã được dùng đủ heparin thì không cần cho thêm.
- Khi thủ thuật kéo dài, kiểm tra thời gian đông máu hoạt hóa (ACT).
Mục tiêu là ACT từ 250-350 giây. Nếu ACT thấp phải bổ sung liều heparin. Trong thực hành, co thể cho thêm 1000 đơn vị heparin sau 1 giờ thủ thuật tiến hành.
4. Tiến hành can thiệp mạch vành
- Uốn đầu dây dẫn (guide wire) can thiệp ĐMV (loại 0,014”), hơi gập một góc 45 - 60o, đề có thể lái theo các nhánh ĐMV, qua tổn thương.
- Luồn, lái guidewire can thiệp qua vị trí tổn thương, sau khi đầu guidewire đã qua tổn thương, tiếp tục đẩy guidewire tới đầu xa của động mạch vành (chú ý không đi vào nhánh nhỏ hoặc quá xa).
- Tiến hành nong bóng để làm nở rộng lòng mạch vị trí tổn thương
+ Tùy thuộc vào mục đích (chỉ nong bóng đơn thuần, không đặt stent hoặc nong bóng kết hợp với đặt stent) mà chọn loại bóng có kích thước phù hợp với tổn thương.
+ Kết nối bóng với bơm áp lực có chứa thuốc cản quang pha loãng.
+ Luồn bóng vào guidewire và đẩy trượt bóng tới vị trí mong muốn, test lại bằng thuốc cản quang để đảm bảo vị trí chính xác của bóng.
+ Bơm bóng với áp lực theo hướng dẫn ở bảng áp lực, thời gian lên bóng tùy thuộc vào ý định của bác sĩ can thiệp, thường từ 10 - 30 giây.
+ Có thể bơm bóng và xẹp bóng nhiều lần tùy thuộc vào ý định của bác sĩ can thiệp.
+ Rút bóng nong ra khỏi hệ thống guiding catheter.
- Tiến hành đặt stent để tránh hiện tượng hẹp trở lại (recoil) của lòng động mạch vành sau khi nong bóng
+ Chọn loại stent phù hợp với chiều dài và đường kính tham chiếu của tổn thương vừa được nong bóng.
+ Luồn stent vào guide wire, nhẹ nhàng đẩy stent tới vị trí mong muốn, kết nối bơm áp lực định liều có thuốc cản quang pha loãng với đuôi stent, thử test nhiều lần ở các tư thế chụp khác nhau để đảm bảo vị trí chính xác tối ưu của stent.
+ Làm nở stent với áp lực theo bảng áp lực và ý định của bác sĩ can thiệp.
- Kiểm tra xem stent đã nở tốt hay không. Nếu stent chưa nở tốt theo lòng mạch có thể sử dụng bóng loại chịu được áp lực cao nong lại stent để đảm bảo stent áp sát thành động mạch tốt nhất.
- Sau khi đã đặt stent, chụp lại động mạch vành để đảm bảo không có biến chứng (lóc tách động mạch vành, dòng chảy chậm,...). Sau đó rút guide wire và guiding ra khỏi động mạch vành, kết thúc thủ thuật.
VI. THEO DÕI NGƯỜI BỆNH
1. Rút sheath
- Đường vào động mạch quay
+ Sheath mạch quay được rút ngay sau khi kết thúc thủ thuật, băng ép bằng băng cố định.
+ Nới băng ép sau 2 giờ, và tháo băng ép sau 4 giờ - 6 giờ (nếu không có tình trạng chảy máu).
- Đường vào động mạch đùi
+ Nếu dùng dụng cụ đóng động mạch chuyên dụng, có thể rút sheath ngay sau thủ thuật
+ Nếu cầm máu bằng ép thủ công, sheath mạch đùi được khâu cố định và lưu giữ trong vòng 3 giờ sau thủ thuật. Lý tưởng nhất là thử ACT trước khi rút sheath. Rút sheath nếu ACT < 160 giây. Nếu muốn rút sheath sớm có thể dùng protamin trung hoà heparin (liều 10g protamin cho 100 đv heparin). Sau khi rút sheath, ép cầm máu bằng tay.
2. Chăm sóc người bệnh sau rút sheath
- Trong thời gian người bệnh còn nằm tại giường, y tá phải theo dõi người bệnh mỗi nửa giờ một lần, kiểm tra các thông số sau:
+ Mạch, huyết áp và các dấu hiệu của sốc giảm thể tích
+ Vùng đùi bên chọc nhằm phát hiện chảy máu hoặc sự hình thành khối máu tụ
+ Mạch mu chân, màu sắc và nhiệt độ da của chân bên chọc mạch đảm bảo không có tình trạng thiếu máu chi.
- Ngoài ra cần hướng dẫn người bệnh:
+ Nằm tại giường trong 6 giờ đầu nếu. Giữ thẳng chân bên can thiệp trong 2 giờ đầu
+ Ấn giữ vùng vết chọc khi ho hoặc hắt hơi
+ Gọi ngay y tá khi phát hiện ra chảy máu tái phát
+ Báo cho y tá nếu thấy đau nhiều vùng can thiệp
+ Uống thêm nước để phòng tụt áp và bệnh thận do thuốc cản quang
VII. BIẾN CHỨNG VÀ XỬ TRÍ
1. Giảm áp lực đột ngột (hiện tượng tì đầu ống thông)
- Hiện tượng tì đầu do ống thông can thiệp nằm quá sâu trong lòng mạch vành, hoặc có hẹp lỗ vào động mạch vành.
- Xử trí: rút ống thông ra khỏi động mạch vành, dùng ống thông can thiệp có lỗ bên
2. Rối loạn nhịp
- Rối loạn nhịp nhanh: xử trí bằng các loại thuốc. Nếu có nhịp nhanh thất có rối loạn huyết động hoặc rung thất: sốc điện
- Rối loạn nhịp chậm: dùng atropin, có thể cần đặt máy tạo nhịp tạm thời
- Tìm nguyên nhân gây ra rối loạn nhịp để điều trị.
3. Hiện tượng dòng chảy chậm
- Xử trí bằng tiêm thuốc giãn mạch vào mạch vành, lý tưởng nhất là sử dụng micro-catheter để bơm vào đoạn xa mạch vành
- Các loại thuốc và liều dùng:
+ Nitroglycerin: 100-200µg
+ Adenosin: 100µg
+ Verapamil: 100-200µg
- Có thể bơm nhiều lần cho đến khi dòng chảy đạt TIMI3.
4. Tách, vỡ thành động mạch vành
- Đặt stent nếu có tách thành động mạch vành
- Tràn máu màng tim: tùy theo mức độ tràn máu mà có thể gây ra ép tim cấp. Tiến hành chọc dẫn lưu máu màng tim, truyền dịch hoặc máu nếu cần thiết, đồng thời tìm vị trí vị vỡ ĐMV để bơm bóng cầm máu hoặc đặt stent loại có màng bọc, hoặc phẫu thuật cấp.
5. Thủng mạch vành
- Lỗ thủng nhỏ: bơm bóng ở đầu gần mạch vành, trong vòng 5-10 phút để cầm máu
- Lỗ thủng lớn: đặt stent có màng bọc để bịt lỗ thủng
- Xử trí tràn máu màng tim
+ Chọc dịch màng tim nếu có ép tim cấp
+ Truyền dịch hoặc máu nếu cần thiết
+ Hội chẩn ngoại khoa nếu cần phẫu thuật.
6. Các biến chứng khác
- Tắc mạch khác: tai biến mạch não, tắc mạch đùi, mạch quay…
- Tách thành động mạch chủ do thủ thuật
- Bơm khí vào động mạch vành
- Biến chứng cường phế vị do đau gây nhịp chậm, tụt huyết áp (cho atropin, thuốc vận mạc nếu cần).
- Dị ứng thuốc cản quang, sốc phản vệ: cần phát hiện sớm để xử trí.
- Nhiễm trùng (hiếm gặp)
- Biến chứng tại chỗ chọc mạch: chảy máu, máu tụ, giả phình…
- Suy thận do thuốc cản quang (chú ý truyền đủ dịch trước can thiệp)
- Các biến chứng liên quan đến rơi dụng cụ: rơi stent, đứt rơi đầu wire… có thể dùng dụng cụ như thòng lọng (snare) để kéo ra….
TÀI LIỆU THAM KHẢO
1. 2012 ACCF/AHA Focused Update Incorporated Into the ACCF/AHA 2007 Guidelines for the Management of Patients With Unstable Angina/Non-ST-Elevation Myocardial Infarction: A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines Circulation. 2013;127:e663-e828,
2. Morton J.Kern. Interventional Cardiac Catheterization Handbook 3rd- 2013; 169-220
3. Percutaneous interventional cardiovascular medicine- The PCR- EAPCI textbook: volume II, part 3
TRIỆT ĐỐT THẦN KINH GIAO CẢM ĐỘNG MẠCH THẬN BẰNG NĂNG LƯỢNG TẦN SỐ RADIO QUA ĐƯỜNG ỐNG THÔNG TRONG ĐIỀU TRỊ TĂNG HUYẾT ÁP KHÁNG TRỊ
I. TỔNG QUAN
Tăng huyết áp (THA) kháng trị là khi không khống chế được huyết áp với ít nhất 3 loại thuốc, và là bệnh cũng khá thường gặp. Phương pháp triệt bỏ thần kinh giao cảm động mạch thận qua đường ống thông sử dụng sóng có tần số radio (Renal Denervation - RDN) là một phương pháp mới, làm giảm con số huyết áp, giảm lượng thuốc hạ áp cần sử dụng… và giảm các biến chứng nặng nề do THA gây ra.
II. CHỈ ĐỊNH
Các người bệnh tăng huyết áp kháng trị đáp ứng các tiêu chuẩn sau
- Huyết áp tâm thu >160 mmHg (> 150 mmHg với người bệnh ĐTĐ2)
- Dùng ít nhất 3 thuốc Điều trị THA với liều tối ưu
- Tuổi 18-85
III. CHỐNG CHỈ ĐỊNH
- Bất thường động mạch thận (hẹp động mạch thận, đường kính < 4 mm hoặc dài < 20 mm)
- Suy thận nặng với mức lọc cầu thận eGFR < 45 ml/phút/1,73 m2 dựa trên MDRD
- Đái tháo đường typ 1
- Nhồi máu cơ tim gần đây, đau thắt ngực không ổn định trong vòng 6 tháng hoặc đang có kế hoạch phẫu thuật trong 6 tháng.
- Bệnh van tim có ảnh hưởng huyết động
- Mang thai, có kế hoạch mang thai.
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ và 02 điều dưỡng chuyên ngành tim mạch can thiệp.
2. Phương tiện.
- Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
- Gạc vô khuẩn; bơm 5ml, 10ml, 20ml, 50ml; dụng cụ ba chạc.
- Bộ dụng cụ mở đường vào động mạch: bộ sheath, kim chọc mạch, thuốc gây tê tại chỗ (Lidocain hoặc Novocain)
- Thiết bị:
+ Hệ thống máy chụp mạch kỹ thuật số
+ Máy phát năng lượng sóng tần số radio phù hợp (kết nối được với ống thông điện cực theo từng hãng sản xuất). Vd. Hệ thống máy HAT-300 Smart Do hãng Osypka sản xuất, máy có công suất phát năng lượng tối đa là 75W, Có khả năng kiểm soát năng lượng và nhiệt độ với nhiều chế độ điều trị khác nhau.
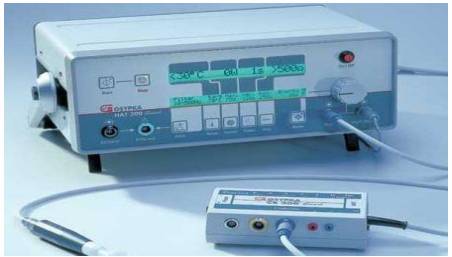
Hình 30.1. Hệ thống triệt đốt giao cảm mạch thận theo kỹ thuật điều trị RF thường quy

Hình 30.2. Hệ thống Symplicity triệt đốt giao cảm mạch thận ARDIAN.
+ Dây Điện cực triệt đốt rối loạn nhịp (Ablation catheter): Loại chuyên dụng Symplicity (Medtronic) ; EnligHTN (St. Jude) ; hoặc cải tiến dùng loại điện cực đốt thông thường trong điều trị các rối loạn nhịp tim của các hãng Biotronik, Saint-Judes Medical, Medtronic với chiều dài đầu điện cực 4 mm, đường kính điện cực 7F, điện cực đốt có cảm biến nhiệt độ, có loại gập duỗi 1 hướng (unidirectional) và 2 hướng (bi-directional).

Hình 30. 3. Điện cực thăm dò (trái) và điện cực đốt (phải)
Một số dụng cụ khác
- Tuohy_Borst
- Thước cản quang
- Guidewire (0,038”, không ngậm nước)
- Túi nước muối có heparin
- Ống thông RDC/RDC-1, JR hoặc LIMA với đường đùi.
- Long sheath 5F/6F với tiếp cận qua đường cánh tay.
- Hệ thống mô hình kết nối
3. Người bệnh
- Người bệnh được giải thích về mục đích, lợi ích, các nguy cơ của thủ thuật và ký giấy cam kết trước khi làm thủ thuật. Nếu Người bệnh lo lắng nhiều có thể cho thuốc an thần nhẹ
- Chuẩn bị thuốc:
+ An thần, giảm đau: Midazolam hoặc tương tự, trước chọc động mạch đùi
+ Chống đông: Heparin (ACT > 250 giây)
+ Giảm đau: Fentanyl hoặc Morphin 10 phút trước mỗi lần đốt
+ Thuốc giãn mạch: Nitroglycerin IA (0,2-0,4 mg) qua ống thông trước đốt mỗi bên.
+ Thuốc cản quang không ion hóa (hòa loãng 50:50)
4. Hồ sơ bệnh án: được hoàn thiện theo quy định của Bộ Y tế
IV. CÁC BƯỚC TIẾN HÀNH
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Tạo đường vào động mạch đùi 2 bên.
- Chụp động mạch thận chon lọc 2 bên qua đường ĐM đùi bên trái (ống thông JR4) để loại trừ hẹp động mạch thận
- Đặt guiding can thiệp động mạch thận qua đường ĐM đùi phải
- Đưa catheter đốt có đầu điều khiển hướng 7 Fr (Medtronic, Marinrr) vào mạch thận qua guiding can thiệp.
- Qua đường ĐM đùi đối diện, bơm thuốc cản quang để xác định vị trí đầu điện cực đốt.
- Mỗi bên ĐM thận đốt 4 - 6 điểm, mỗi điểm cách nhau khoảng 5mm, vị trí được kéo dần về từ đầu xa đến gần và xoắn ốc vòng theo chu vi của mạch thận.
- Các thông số về trở kháng và nhiệt độ được theo dõi liên tục trong quá trình đốt điện:
+ Năng lượng được điều chỉnh tối đa tới 8 - 13 watts.
+ Nhiệt độ điện cực (trung bình 47+/- 6 độ C) và trở kháng (trung bình 225 +/- 24 ohms) được theo dõi liên tục trong mỗi lần phát năng lượng; 40- 75 độ C.
+ Thời gian đốt mỗi điểm là 60 giây.
- Các thuốc dùng phối hợp:
+ Truyền liên tục Heparin không phân đoạn (ACT 250-300 giây) (Bolus ban đầu 100 IU/kg).
+ Thuốc giảm đau (fentanyl hiệu chỉnh tới 0,15 mg và midazolam 4 mg) được truyền do đau bụng thể tạng trong khi đốt. Cho trước 2-5 phút trước lần đốt đầu tiên
Hình 30.3. Vị trí đốt và chiến lược đốt
V. THEO DÕI
- Chức năng thận.
- Theo dõi các rối loạn điện giải và thay đổi huyết áp tư thế.
- Biến chứng mạch tại vị trí điều trị RF
- Hẹp động mạch thận tại vị trí can thiệp (rất hiếm gặp).
- Hiện tượng tụt huyết áp, rối loạn điện giải: hiếm gặp, cần điều chỉnh thuốc hạ huyết áp
VII. TAI BIẾN VÀ XỬ TRÍ
- Tại vị trí chọc động mạch (chảy máu, tụ máu …)
- Tách thành động mạch thận gây hẹp/tắc: cần phát hiện sớm, đặt stent.
- Phản ứng dị ứng: cho các thuốc kháng dị ứng, corticoid
- Nhịp chậm, cường phế vị: cho atropin
- Co thắt động mạch thận: cho nitroglycerin
- Dòng chảy chậm động mạch thận: tiêm nitroglycerin; adenosine…
- Phù thành động mạch thận: thường tự hết theo thời gian.
- Hình thành mảng xơ vữa mới: hiếm gặp
- Tổn thương nội mạc: đang nghiên cứu và không ảnh hưởng nhiều đến người bệnh.
TÀI LIỆU THAM KHẢO
1. Ahmed H, Neuzil P, Skoda L, Petru J, Sediva L, Schejbalova M, Reddy VY, (2012), “Renal sympathetic denervation using an irrigated radiofrequency ablation catheter for the management of drug-resistant hypetension”, JACC Cardiovacs Interv, 5(7), pp.758-65.
2. Atherton DS, Deep NL, Mendelsohn FO, (2012), “Micro-anatomy of the renal sympathetic nervous system: a human postmortem histologic study”, Clin Anat., 25(5), pp.628-33.
3. Andre JL, Monneau JP, Gueguen R, Deschamps JP. Five-year incidence of hypertension and its concomitants in a population of 11 355 adults unselected as to disease. Eur Heart J 1982; 3(suppl C):53 - 58.
4. Aalbers J., (2012), “Renal denervation in Symplicity trials and real-life setting continue to show significal blood pressure reduction in all treatment groups”, Cardiovasc J Afr., 23(9), pp.524.
5. M. Caulfield, M. Belder, et al, (2012), “The Joint UK Societies‟ Consensus Statement on Renal Denervation for Resistant Hypertension”.
6. Eva E. Vink, Peter J. Blankestijn, (2013), “Catheter-Based Renal Nerve Ablation and Centrally Generated Sympathetic Activity in Difficult- to-Control Hypertensive Patients”, Hypertension, 61:e8.
7. M. Bohm., (2012). Three year Results on SYMPLICITY HTN - 1 and SYMPLICITY HTN - 2 - What do (and Don‟t) They tell us. TCT 2012, Miami.
ĐẶT STENT PHÌNH ĐỘNG MẠCH CHỦ
I. ĐẠI CƯƠNG
Bệnh lý động mạch chủ (ĐMC) rất đa dạng, trong đó tách thành động mạch chủ, phình động mạch chủ là bệnh lý hay gặp nhất. Phương pháp phẫu thuật thay đoạn động mạch chủ nhân tạo điều trị bệnh lý động mạch chủ là một phẫu thuật lớn, triệt để, tuy nhiên, nguy cơ tử vong cao nhất là đoạn ĐMC xuống. Kỹ thuật đặt Stent Graft điều trị bệnh lý động mạch chủ là một thủ thuật ít xâm lấn hơn, nguy cơ tử vong thấp hơn.
II. CHỈ ĐỊNH
- Phình động mạch chủ (ĐMC) ngực với đường kính trên 5,5 mm hoặc tiến triển nhanh trên 5mm trong vong 1 năm và/hoặc có biến chứng tách thành động mạch chủ.
- Tách thành động mạch chủ type B cấp (đường vào từ động mạch chủ xuống, trong vòng 2 tuần) có biến chứng bao gồm: vỡ động mạch chủ vào khoang màng phổi, khoang màng ngoài tim, thiếu máu các tạng, giãn lớn động mạch chủ, đau ngực không khống chế được hoặc tăng huyết áp nặng không khống chế được...
- Phình động mạch chủ bụng (AAA) dưới động mạch thận: đường kính > 5,5 mm; hoặc tiến triển nhanh trên 5 mm/năm; hoặc có biến chứng gây tách thành, dọa vỡ…
- Giả phình (Pseudo Aneurysm) động mạch chủ sau chấn thương hay do nguyên nhân nhiễm khuẩn…
- Hình thái giải phẫu phù hợp cho việc đặt được stent graft: vị trí chỗ lành (vùng ĐMC chỗ tiếp giáp với vị trí tổn thương) phải đủ dài > 2 cm và ổn định, không bị tổn thương để có thể gắn đầu stent graft vào đó. Đối với động mạch chủ ngực, khoảng cách từ chỗ tổn thương đến sau chỗ xuất phát từ động mạch dưới đòn trái là trên 2cm. Đối với phình ĐMC bụng, cổ túi phình (tính từ điểm đầu của chỗ phình tới dưới xuất phát động mạch thận thấp nhất) > 1,5 cm.
III. CHỐNG CHỈ ĐỊNH
- Tách thành ĐMC type A.
- Phình ĐMC lên.
- Bệnh lý ĐMC đoạn quai chưa được phẫu thuật gom các nhánh động mạch cảnh.
- Vùng bệnh lý quá gần các nhánh động mạch trọng yếu mà không có phương án khắc phục trước.
- Người bệnh có bệnh mạch máu làm cản trở đường vào (bệnh mạch đùi - chậu…).
- Nhiễm trùng chưa kiểm soát được.
- Bệnh lý rối loạn đông máu….
IV. CHUẨN BỊ
1. Người thực hiện
- 02 - 03 bác sỹ tim mạch can thiệp đã được đào tạo kỹ thuật đặt Stent Graft động mạch chủ.
- 01 bác sỹ phẫu thuật mạch máu (nếu có yêu cầu).
- 01 bác sỹ hoặc kỹ thuật viên gây mê.
- 02 điều dưỡng viên và 01 kỹ thuật viên phòng can thiệp tim mạch đã được đào tạo về kỹ thuật.
2. Phương tiện
- Chuẩn bị bàn để dụng cụ: áo phẫu thuật, bộ bát vô khuẩn, găng, bơm kim tiêm các loại 5ml, 10 ml, 20 ml, gạc vô khuẩn...
- Dụng cụ tạo nhịp thất (điện cực, máy tạo nhịp) tạm thời.
- Dụng cụ thiết lập đường vào động mạch đùi, động mạch quay và tĩnh mạch đùi: 01 sheath mạch quay 6F; 02 sheath mạch đùi 6F; 01 bộ sheath mạch đùi 12F.
- Ống thông pigtail: 2 (một marker pigtail có đánh dấu; 01 pigtail thường)
- Guidewire siêu cứng 0,038‟‟ (super stiff wire): 01 - 02 chiếc.
- Guidewire 0,035 hoặc 0,038‟‟ loại chẩn đoán: 3 cái, trong đó: 01 wire ngậm nước; 01 wire dài 150cm; 01 wire dài 260cm.
- Bộ Stent graft động mạch chủ, có kèm theo stent nối dài hay không tùy trường hợp.
- Bóng nong Stent graft động mạch chủ: 01
- Dụng cụ đóng động mạch sau can thiệp (Perclose): 02 - 04 bộ dụng cụ.
3. Người bệnh
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật
- Kiểm tra người bệnh về tiền sử bệnh lý như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng các thuốc cản quang…
- Tham vấn bác sỹ chẩn đoán hình ảnh; bác sỹ phẫu thuật tim mạch.
4. Hồ sơ bệnh án
Bệnh án được hoàn thiện đầy đủ theo quy định của Bộ Y tế.
V. CÁC BƯỚC TIẾN HÀNH
- Sát khuẩn các vị trí đường vào: động mạch đùi cả 2 bên, động mạch quay trái.
- Kỹ thuật tạo đường vào từ động mạch đùi để đưa stent graft lên:
+ Mở đường vào động mạch đùi bằng phẫu thuật: Nếu đặt stent graft ĐMC ngực chỉ cần mở động mạch đùi 1 bên; nếu là đặt stent graft ĐMC bụng, cần mở đường vào động mạch đùi cả 2 bên. Được thực hiện bởi bác sỹ phẫu thuật mạch máu.
+ Đóng mạch đùi bằng dụng cụ Perclose (dụng cụ khâu mạch không phải bộc lộ) thì sẽ rạch một vết nhỏ và đặt sẵn từ 2 -3 dụng cụ Perclose chờ cho mỗi vị trí đường vào mạch máu theo thủ thuật như trên. Sau khi hoàn tất quy trình đặt stent graft thì sẽ thắt chỉ của dụng cụ perclose để khâu lại.
- Chụp động mạch chủ: tùy vị trí tổn thương mà đưa pigtail đến vị trí xác định để chụp. Với ĐMC ngực thì đưa pigtail lên ĐMC lên và chụp động mạch chủ xác định vị trí tổn thương. Với ĐMC bụng, chỉ cần đưa pigtail lên ĐMC ngực chụp xác định vị trí tổn thương và 2 nhánh động mạch đùi.
- Sau chụp xong cần xác định vị trí: tách, phình, đo kích thước, xác định vị trí đường vào của tách thành hoặc khối giả phình; xác định các nhánh liên quan (động mạch nuôi não; động mạch nuôi các tạng; động mạch thận 2 bên; động mạch đùi 2 bên để tìm đường vào).
- Đưa wire siêu cứng tới gốc động mạch chủ.
- Đưa stent graft ở trạng thái đã được thu gọn trong ống thông (đường kính từ 16 - 26F) qua đường động mạch đùi đến vị trí ĐMC lành nhất trước chỗ bắt đầu tách/phình ĐMC cần can thiệp ít nhất 20 mm
- Chụp bằng thuốc cản quang với một ống thông pigtail, để xác định chính xác vị trị đã đánh dấu của stent graft thỏa mãn vị trí cần đặt.
- Quy trình thả stent graft: đặt stent bằng cách rút dần vỏ ngoài của ống stent graft để stent tự nở và áp vào thành ĐMC. Để chính xác vị trí cần cố định, thường chỉ làm nở 2 đoạn đầu của stent graft (xoay mở dần), chụp kiểm tra chỉnh lại vị trí cho phù hợp, sau đó giải phóng toàn bộ stent.
- Chụp kiểm tra bằng thuốc cản quang, nếu có đoạn stent graft chưa nở hết hoặc còn rỏ rỉ bên thành, có thể dùng bóng nong cho nở sát thành.
- Tháo dụng cụ, khâu vị trí động mạch bộc lộ (ngoại khoa) hoặc thắt chỉ với dụng cụ perclose đã để chờ sẵn từ trước thủ thuật.
Hình 14.1. Quy trình đặt stent graft để điều trị bệnh phình ĐMC bụng (đầu tiên thả nhánh chính ĐMC và chân bên động mạch chậu phải (hình trái), sau đó thả chân bên động mạch chậu trái (hình phải)
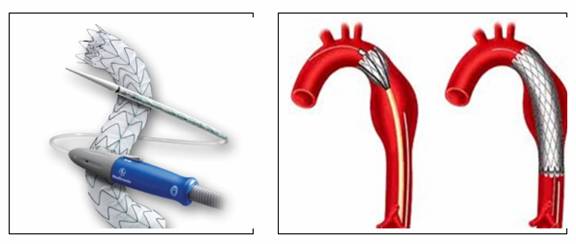
Hình 14.2. Hình ảnh stent graft ĐMC ngực (trái) và sơ đồ đặt stent graft ĐMC ngực (phải)
VI. THEO DÕI NGƯỜI BỆNH
- Theo dõi trong thủ thuật: các chức năng sống còn; các biến chứng có thể xảy ra liên quan thủ thuật, gây mê, dị ứng thuốc cản quang, chảy máu… để xử trí kịp thời
- Theo dõi sau thủ thuật:
+ Theo dõi các chức năng sống còn sau đặt Stent Graft động mạch chủ.
+ Theo dõi phát hiện sớm các biến chứng sau đặt Stent Graft động mạch chủ như tai biến mạch não, tràn dịch màng ngoài tim, liệt tủy sống, vỡ động mạch chủ.
+ Theo dõi vị trí đường vào tĩnh mạch, động mạch: chảy máu, tụ máu, nhiễm trùng, thông động tĩnh mạch...
VII. TAI BIẾN VÀ XỬ TRÍ
- Vỡ ĐMC gây tử vong cấp: cần chú ý cẩn trọng khi thao tác các thủ thuật, tránh thô bạo. Cần có bác sỹ ngoại khoa tim mạch khống chế.
- Stent graft chèn vào các nhánh động mạch trọng yếu nuôi não và các tạng: cần đo và xác định chính xác trước khi đặt stent.
- Di lệch stent graft: gây tắc các mạch trọng yếu thì cần phẫu thuật cấp.
- Liệt tủy sống: biến chứng gặp từ 1-3% số người bệnh được đặt stent graft ĐMC ngực, trên đoạn dài, thường xuất hiện sau 1-3 ngày. Nếu xảy ra cần dẫn lưu dịch não tủy, duy trì huyết áp cao, cho corticoid liều cao tối đa.
- Các biến chứng liên quan đến gây mê, dị ứng thuốc cản quang…
- Các biến chứng liên quan đến vị trí bộc lộ mạch và khâu mạch: chảy máu, tụ máu, nhiễm trùng…
- Các biến chứng khác: sốt (hội chứng sau stent graft); nhiễm trùng…
TÀI LIỆU THAM KHẢO
1. Blankensteijn J D, de Jong S E, Prinssen M, et al. Dutch Randomized Endovascular Aneurysm Management (DREAM) Trial Group. Two-year outcomes after conventional or endovascular repair of abdominal aortic aneurysms. N Engl J Med. 2005;352:2398-2405.
2. Katzen B T, MacLean A A. Complications of endovascular repair of abdominal aortic aneurysms: a review. Cardiovasc Intervent Radiol. 2006;29:935-946.
3. Liaw J V, Clark M, Gibbs R, Jenkins M, Cheshire N, Hamady M. Update: complications and management of infrarenal EVAR. Eur J Radiol. 2008 July 8 (Epub ahead of print).
THAY VAN ĐỘNG MẠCH CHỦ QUA DA
I. ĐẠI CƯƠNG
Thoái hóa và vôi hóa van động mach chủ (ĐMC) là nguyên nhân gây hẹp van ĐMC ở người cao tuổi. Thay van ĐMC qua da là một tiến bộ kỹ thuật những năm gần đây, cho phép thay được van ĐMC mà không cần phẫu thuật và đã được chứng minh cải thiện tiên lượng của người bệnh. Chỉ định chủ yếu là cho những người bệnh quá già, có nhiều bệnh phối hợp, không thể phẫu thuật được. Kỹ thuật thay van ĐMC qua da là một lựa chọn thay thế cho những đối tượng người bệnh này.
II. CHỈ ĐỊNH
- Người bệnh hẹp khít van ĐMC do bệnh lý thoái hóa van (chênh áp trung bình qua van ĐMC >40mmHg, diện tích van ĐMC<0,8 cm2, hoặc tốc độ dòng qua van >4,0 m/giây).
- Kích thước vòng van ĐMC từ 18-24 mm.
- Có triệu chứng lâm sàng (NHYA≥II)
- Người bệnh có nguy cơ phẫu thuật cao (tuổi cao, nhiều bệnh phối hợp): Điểm STS > 10.
III. CHỐNG CHỈ ĐỊNH
- Người bệnh có khả năng chịu đựng được phẫu thuật thay van với nguy cơ phẫu thuật thấp
- Các đường vào động mạch không phù hợp (mạch đùi; mạch dưới đòn…) hẹp/tắc, vôi hóa, nhỏ (khi đó cần cân nhắc kỹ thuật thay qua mỏm tim và phải phối hợp với phẫu thuật tối thiểu).
IV. CHUẨN BỊ
1. Người thực hiện
1.1. Kíp bác sĩ thực hiện kỹ thuật thay van ĐMC qua da là một kíp đa chuyên khoa được tập huấn, đào tạo và tổ chức tốt bao gồm:
- Bác sỹ tim mạch can thiệp
- Bác sỹ chẩn đoán hình ảnh
- Bác sỹ siêu âm tim
- Bác sỹ gây mê
- Phẫu thuật viên tim mạch
1.2. Điều dưỡng phòng can thiệp: 02 kỹ thuật viên chuẩn bị và lắp van động mạch chủ, 04 điều dưỡng phòng tim mạch can thiệp
2. Phương tiện
- Chuẩn bị bàn để dụng cụ: áo phẫu thuật, bộ bát vô khuẩn, găng, bơm kim tiêm các loại 5ml, 10 ml, 20 ml, gạc vô khuẩn.
- Chuẩn bị bàn lắp van: Bộ bát vô khuẩn dựng nước muối sinh lý, nước muối sinh lý lạnh (2 - 6 độ )
- Máy siêu âm qua thực quản.
- Thiết bị để gây mê nội khí quản: thuốc gây mê, nội khí quản, máy thở.
- Dụng cụ tạo nhịp thất (máy tạo nhịp tạm thời, dây điện cực).
- Dụng cụ thiết lập đường vào động - tĩnh mạch: bộ sheath, kim chọc mạch.
- Ống thông pigtail, ống thông Amplazer left, guidewire đầu thẳng.
- Guidewire siêu cứng (super stiff wire)
- Bóng nong van động mạch chủ
- Dụng cụ đóng động mạch (Perclose)
- Bộ dụng cụ thay van ĐMC qua da
+ Sử dụng van Edwards SAPIEN hoặc van CoreValve.
+ Cỡ van: cỡ 23mm nếu kích thước vòng van ĐMC 18-21 mm, cỡ 26 mm nếu kích thước vòng van ĐMC 22-24 mm.
+ Bộ delivery RetroFlex 3.
- Thuốc cản quang pha với nước muối sinh lý theo tỉ lệ 1: 7, dùng khi nong van động mạch chủ
- Thuốc sử dụng trong thủ thuật (heparin, lidocaine, thuốc cấp cứu)
3. Người bệnh và hồ sơ bệnh án
- Người bệnh được giải thích kỹ về thủ thuật và đồng ý làm thủ thuật
- Kiểm tra người bệnh về tiền sử bệnh lý như tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng các thuốc cản quang…
- Bệnh án được hoàn thiện đầy đủ theo quy định của Bộ Y tế.
V. CÁC BƯỚC TIẾN HÀNH
- Sát trùng da rộng rãi khu vực tạo đường vào mạch máu
- Mở đường vào tĩnh mạch đùi (6F) và động mạch đùi (6-8F) ở bên không dùng để can thiệp.
- Đặt máy tạo nhịp tạm thời qua đường tĩnh mạch đùi.
- Đẩy ống thông pigtail vào động mạch đùi để chụp ĐMC. Chụp ĐMC ở vị trí trên van theo hai tư thế nghiêng phải và nghiêng trái. Chọn góc chụp bộc lộ rõ cả ba lá van ĐMC.
- Bộc lộ động mạch đùi bên dùng để can thiệp: đặt sheath 18F.
- Tiêm heparin, duy trì ACT 250-300 giây.
- Đưa guidewire xuống buồng thất trái bằng cách dùng catheter AL1 và guidewire đầu thẳng
- Đưa Super stiff Wire qua van động mạch chủ xuống mỏm thất trái: Thay AL1 bằng catheter pigtail vào buồng thất trái sau đó đưa Super stiff Wire qua catheter pigtail để đến mỏm thất trái
- Thay van đối với van dạng stent loại Edward - Sapien
+ Qua guidewire cứng, đẩy bộ delivery Retroflex 3 lên vị trí van ĐMC.
+ Xác định vị trí đặt van ĐMC dựa vào màn huỳnh quang tăng sáng, chụp ĐMC, và siêu âm qua thực quản.
+ Tạo nhịp thất tần số cao và bơm bóng để đặt van ĐMC.
- Đối với van loại tự nở (Core Valve):
- Tiến hành nong van ĐMC qua da tối đa ( Hạ huyết áp bằng tạo nhịp tim với tần số 180 - 220 ck/ phút trong quá trình nong van)
+ Đưa hệ thống Corevalve đã được làm duỗi thẳng trong ống thông (sheath) qua van ĐMC đến chỗ đường ra thất trái.
+ Chụp ĐMC xác định vị trí van.
+ Thay van: rút dần sheath cho đầu xa van nở ra một chút (khoảng 1/3 Core Valve), kéo về cho đúng vị trí (đầu xa của van cách lá van khoảng 4 - 6 mm), rút dần sheath ra để mở 2/3 Core Vale đồng trục với trục của động mạch chủ, chụp kiểm tra vị trí rồi mở toàn bộ Core Valve.
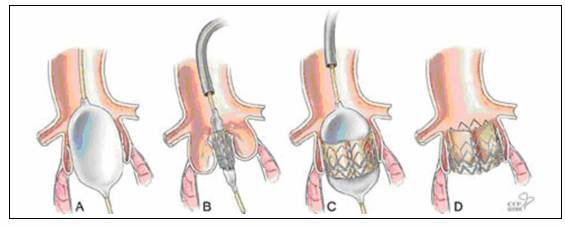
Hình 1. Hình ảnh minh họa các bước thay van ĐMC qua da loại bơm bóng (van Sapien)
- Sau khi đặt van ĐMC, đưa pigtail vào để đánh giá lại chênh áp qua van ĐMC.
- Chụp lại gốc ĐMC để đánh giá mức hở van, rò chân van…
- Kết thúc thủ thuật, rút dụng cụ. Trung hoà heparin bằng protamine. Đóng động mạch bằng khâu động mạch hoặc dùng dụng cụ đóng mạch chuyên dụng (perclose).
VI. THEO DÕI NGƯỜI BỆNH
- Theo dõi các chức năng sống còn sau khi thay van động mạch chủ.
- Theo dõi phát hiện sớm các biến chứng sau thay van động mạch chủ như tai biến mạch não, tràn dịch màng ngoài tim, rách vòng van động mạch chủ, rối loạn nhịp hay gặp nhất là Bloc dẫn truyền nhĩ thất...
- Theo dõi vị trí đường vào tĩnh mạch, động mạch: chảy máu, tụ máu, nhiễm trùng, thông động tĩnh mạch...
VII. TAI BIẾN VÀ XỬ TRÍ
- Các biến chứng liên quan đến chọc mạch: rất hay xảy ra, cần có cự hỗ trợ của bác sỹ ngoại khoa.
- Di lệch van: nếu van di lệch nhiều xuống thất trái: có thể dùng snare kéo lại cho đến chỗ đạt yêu cầu (đối với Core Valve). Nếu không kéo được hoặc với van Edward-Sapien thì cần sự hỗ trợ của phẫu thuật. Nếu van di lệch vào trong ĐMC thì có thể đặt thêm một van khác cho đúng vị trí, van di lệch đó bơm cho nở tối đa và để nguyên trong ĐMC.
- Biến chứng chèn ép động mạch vành gây NMCT cấp: phát hiện sớm, có thể tìm cách can thiệp hoặc phẫu thuật.
- Biến chứng tách thành ĐMC
- Biến chứng gây bloc nhĩ thất cấp 3 do van chèn ép vào đường ra thất trái: thường gặp hơn với van loại Core Valve, cần cấy máy tạo nhịp.
- Rò chân van: có thể bít bằng coil.
- Các biến chứng khác: tràn dịch màn tim; tắc mạch, nhiễm trùng… phát hiện và xử trí giống như trong các thủ thuật can thiệp tim mạch khác.
TÀI LIỆU THAM KHẢO
1. Rakel RE, et al. Valvular heart disease. In: Rakel RE. Textbook of Family Medicine. 8th ed. Philadelphia, Pa: Saunders Elsevier; 2011.
2. Grimard BH, et al. Aortic stenosis: Diagnosis and treatment. American Family Physician. 2008;78:717.
3. Aortic valve stenosis (AS) and aortic insufficiency (AI). American Heart Association. The Merck Manuals: The Merck Manual for Healthcare Professionals. Otto CM, et al. Valvular Heart Disease. In: Bonow RO, et al. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine. 9th ed. Philadelphia, Pa: Saunders Elsevier; 2011.
4. Zigelman CZ, et al. Aortic Valve Stenosis. Anesthesiology Clinics. 2009;27:519.
5. Carabello BA, et al. Aortic stenosis. In: Crawford MH. Current Diagnosis & Treatment: Cardiology. 3rd ed. New York, N.Y.: The McGraw-Hill Companies; 2009.
6. Coeytaux RR, et al. Percutaneous heart valve replacement for aortic stenosis: State of the evidence. Annals of Internal Medicine. 2010; 153:314.
7. Smith CR, et al. Transcatheter versus surgical aortic-valve replacement in high-risk patients. New England Journal of Medicine. 2011; 364:2187.
Chương II.
CÁC QUY TRÌNH VỀ ĐIỆN TIM VÀ ĐIỆN SINH LÝ TIM THEO DÕI ĐIỆN TIM BẰNG MÁY GHI BIẾN CỐ TIM
I. ĐẠI CƯƠNG
Máy ghi biến cố tim (ĐTĐ) là một phương pháp ghi điện tâm đồ khi người bệnh có triệu chứng trong một khoảng thời gian nhất định, thường là 30 giây - 60 giây. Máy cho phép ghi lại ĐTĐ (thường là 1 chuyển đạo trước tim) thông qua việc tiếp xúc điện cực của máy với bề mặt da của người bệnh. Các dữ liệu ĐTĐ này sẽ được lưu lại trong bộ nhớ dưới dạng băng cassette hoặc được ghi theo phương pháp kỹ thuật số. Kích thước của máy thường nhỏ như một máy Radio Walkman. Do đó người bệnh có thể đeo bên hông hoặc bỏ vào túi áo khi đi lại và làm việc. Hầu hết các mày ghi đều có một nút bấm để đánh dấu thời điểm người bệnh xuất hiện triệu chứng. Nhờ đó mà người đọc có thể xác định được có phải triệu chứng trên lâm sàng là do rối loạn nhịp tim gây ra hay không.
II. CHỈ ĐỊNH
Máy ghi biến cố ĐTĐ rất có giá trị trong các trường hợp sau:
- Các rối loạn nhịp tim (RLNT) thoáng qua.
- Xác định mối liên quan giữa triệu chứng với các RLNT.
- Đánh giá hiệu quả điều trị của các thuốc chống loạn nhịp tim.
- Góp phần chẩn đoán bệnh cơ tim thiếu máu cục bộ.
1. Các triệu chứng nghi ngờ do rối loạn nhịp tim gây nên:
- Cơn hồi hộp trống ngực.
- Cơn khó thở, đau ngực, mệt không rõ nguyên nhân.
- Tai biến mạch não nghi ngờ do cơn rung nhĩ, hay cuồng nhĩ.
2. Đánh giá các nguy cơ tim mạch ở một số người bệnh đặc biệt
- Suy tim ( với EF< 40%) sau NMCT.
- Suy tim do các nguyên nhân khác.
- Bệnh cơ tim phì đại.
3. Đánh giá hiệu quả điều trị rối loạn nhịp tim bằng thuốc
- Nghi ngờ vẫn còn RLNT mặc dù đã điều trị bằng thuốc.
- Phát hiện các RLNT gây ra do thuốc ở người bệnh có nhiều yếu tố nguy cơ.
- Đánh giá hiệu quả khống chế tần số thất ở người bệnh rung nhĩ.
- Phát hiện các RLNT không bền bỉ, không có triệu chứng ở người bệnh đang được điều trị bằng thuốc.
4. Đánh giá chức năng của máy tạo nhịp tim và máy phá rung
- Phát hiện các RLNT nghi ngờ do máy gây ra hoặc do rối loạn chức năng của máy.
- Đánh giá hiệu quả điều trị bằng thuốc ở những người bệnh đã cấy máy phá rung mà vẫn cần phải điều trị thêm bằng thuốc.
- Đánh giá sớm hiệu quả sau thủ thuật cấy máy tạo nhịp tim hoặc máy phá rung.
- Phát hiện các rối loạn nhịp trên thất ở những người bệnh cấy máy phá rung thất giúp cho việc lập trình máy thích hợp.
5. Chẩn đoán bệnh tim thiếu máu cục bộ
- Những người bệnh nghi ngờ bị các biến thể của cơn đau thắt ngực.
- Đau ngực nhưng không làm được nghiệm pháp gắng sức điện tâm đồ.
- Đánh giá trước các phẫu thuật mạch máu mà người bệnh không làm được nghiệm pháp gắng sức điện tâm đồ.
- Đau ngực không điển hình ở người bệnh có bệnh động mạch vành từ trước.
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định khi theo dõi điện tâm đồ bằng máy ghi biến cố, chỉ chú ý cẩn thận bảo quản thiết bị ghi tránh nước, hoặc các va chạm cơ học, hóa chất.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 kỹ thuật vền hoặc điều dưỡng nội khoa.
- 01 Bác sĩ chuyên khoa nội tim mạch.
2. Dụng cụ
- Đầu ghi tín hiệu.
- Pin Alkaline.
- Túi đựng đầu ghi cố định trên người bệnh.
- Phần mềm đọc kết quả ghi điện tâm đồ được cài đặt trong máy vi tính.
. Người bệnh:
- Giải thích cho người bệnh bảo quản đầu ghi trong thời gian sử dụng máy.
- Hướng dẫn cho người bệnh cách sử dụng máy.
- Ghi lại những sự kiện vào phiếu theo dõi trong quá trình theo dõi.
3. Người bệnh: được giải thích kỹ về thủ thuật và ký vào bản cam kết thực hiện thủ thuật.
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
- Hướng dẫn người bệnh trong thời gian sử dụng máy thường từ 7 ngày đến 30 ngày tùy từng trường hợp. Hướng dẫn cho người bệnh cách sử dụng máy theo yêu cầu kỹ thuật của từng loại máy đảm bảo hoạt động của máy tối ưu.
- Sau thời gian theo dõi người bệnh đựoc hẹn quay trở lại để trả máy. Máy sau đó sẽ được nạp các dữ liệu điện tâm đồ vào máy tính có cài phần mềm để đọc.
VI. ĐỌC VÀ PHÂN TÍCH KẾT QUẢ
- Đánh giá kết quả mà máy đọc trên các thông số: nhịp tim, các rối loạn nhịp tim, sự thay đổi của đoạn ST, QT…
- Loại bỏ các kết quả sai, bổ xung các kết quả còn thiếu.
- Nhận xét và in kết quả.
VII. BIẾN CHỨNG
Không có biến chứng nào khi theo dõi bằng máy ghi biến cố tim.
TÀI LIỆU THAM KHẢO
1. Khuyến cáo về thăm dò điện sinh lý tim và điều trị các rối loạn nhịp tim năm 2010, Hội Tim mạch Việt Nam.
2. ECG Holter: Guide to Electrocardiographic Interpretation, 2008 Springer Science + Business Media, LLC.
CẤY MÁY TẠO NHỊP VĨNH VIỄN ĐIỀU TRỊ CÁC RỐI LOẠN NHỊP CHẬM
I. ĐẠI CƯƠNG
Trước đây tạo nhịp vĩnh viễn chỉ để Điều trị các trường hợp rối loạn nhịp chậm có triệu chứng, không hồi phục được. Tuy nhiên trong khoảng hai thập kỷ gần đây việc cấy máy tạo nhịp vĩnh viễn có kèm theo chức năng sốc điện phá rung tự động để điều trị các trường hợp rối loạn nhịp thất nguy hiểm có nguy cơ đột tử cao đã được ngày càng phát triển. Những tiến bộ trong điều trị suy tim như tạo nhịp tim đồng bộ hai buồng, ba buồng tim đã cải thiện chất lượng cuộc sống của người bệnh suy tim nặng, giảm tỷ lệ tử vong và những biến cố của suy tim.
II. CHỈ ĐỊNH
Cấy máy tạo nhịp vĩnh viễn được chỉ định trong các trường hợp:
1. Blốc nhĩ thất các mức độ có triệu chứng.
2. Blốc 2 nhánh, 3 nhánh mãn tính.
3. Hội chứng suy nút xoang.
4. Ngất qua trung gian thần kinh.
5. Hội chứng xoang cảnh nhạy cảm.
6. Bệnh cơ tim phì đại.
7. Bệnh cơ tim giãn.
8. Suy tim nặng có mất đồng bộ giữa các buồng tim.
9. Hội chứng Brugada.
10. Những trường hợp nguy cơ đột tử do rối loạn nhịp thất như: Sau can thiệp mạch vành, chức năng tim giảm EF < 30%.
III. CHỐNG CHỈ ĐỊNH
1. Các trường hợp rối loạn nhịp cấp tính do viêm cơ tim, nhồi máu cơ tim cấp.
2. Nhịp chậm không có triệu chứng.
3. Suy tim quá nặng mất bù.
4. Nhiễm trùng cấp tính.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 Bác sỹ chuyên khoa tim mạch can thiệp được đào tạo về kỹ thuật này.
- 01 Điều dưỡng phụ giúp.
- 01 kỹ thuật viên lập trình máy.
2. Phương tiện
- Máy chụp mạch hoặc máy soi có màn huỳnh quang kỹ thuật số.
- Máy điện tim có màn hình theo dõi liên tục.
- Máy sốc điện.
- Máy tạo nhịp tạm thời và dây điện cực (khi cần thiết).
- Máy lập trình có thể đo được một số thông số cơ bản.
- Bơm tiêm và kim gây tê.
- Bộ dụng cụ tiểu phẫu vô khuẩn.
- Chỉ khâu.
- Bộ áo phẫu thuật, khăn mổ, gạc vô khuẩn, găng phẫu thuật.
- Cồn sát khuẩn: cồn Betadine, cồn 90 độ...
- Thuốc: thuốc gây tê, các thuốc cấp cứu trong tim mạch...
- Bộ máy tạo nhịp vĩnh viễn, dây điện cực và Introducer tương thích.
3. Người bệnh
- Có chỉ định cấy máy tạo nhịp vĩnh viễn.
- Được giải thích kỹ lưỡng về mục đích, hiệu quả cũng như là các biến chứng có thể của thủ thuât.
- Người bệnh hoặc gia đình viết giấy cam đoan làm thủ thuật.
- Được làm các xét nghiệm cơ bản: đông máu cơ bản, siêu âm tim, điện tâm đồ, chụp XQ tim phổi,…
4. Hồ sơ bệnh án: theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
- Kiểm tra hồ sơ bệnh án theo quy định của Bộ Y tế.
- Kiểm tra tình trạng người bệnh có đủ các điều kiện để cấy máy tạo nhịp vĩnh viễn.
- Kháng sinh dự phòng trước thủ thuật.
- Đường vào có thể thông qua bộc lộ tĩnh mạch đầu hay chọc tĩnh mạch dưới đòn.
- Sát trùng rộng tại vị trí chọc mạch.
- Gây tê, bộc lộ tĩnh mạch đầu hoặc chọc mạch theo phương pháp Seldinger.
- Luồn guidewire qua kim chọc mạch.
- Làm túi máy.
- Đưa dây điện cực qua Introducer, dưới màn huỳnh quang tăng sáng hoặc máy chụp mạch, đẩy dây điện cực tới các vị trí cần thiết trong buồng nhĩ phải, thất phải, xoang vành,....
- Đo các thông số cần thiết: ngưỡng tạo nhịp, biên độ sóng P, R, điện trở.
- Cố định dây điện cực. Lắp máy.
- Đóng túi máy.
- Băng vô khuẩn.
VI. THEO DÕI
- Các chỉ số sống: nhịp tim, huyết áp, nhiệt độ, nhịp thở.
- Khám tim mạch, làm điện tâm đồ, làm siêu âm tim nếu cần thiết.
- Khám phổi, chụp XQ tim phổi nếu cần thiết.
- Tại vị trí cấy máy tạo nhịp.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Chảy máu.
- Do chọc vào động mạch dưới đòn, do dùng thuốc chống đông…
- Ép mạch tại vị trí chọc 5-10 phút. Dùng các thuốc cầm máu nếu cần.
2. Tràn khí màng phổi.
- Chọc hút và dẫn lưu nếu tràn khí nhiều.
3. Tràn máu màng phổi.
- Chọc hút và dẫn lưu.
4. Tràn máu màng tim.
- Theo dõi nếu số lượng ít.
- Chọc hút và dẫn lưu nếu nhiều.
5. Phản ứng cường phế vị.
- Nâng cao 2 chân.
- Truyền dịch nhanh.
- Atropin.
6. Rối loạn nhịp tim.
- Thường do dây điện cực gây ra.
- Thao tác nhẹ nhàng, tránh thô bạo. Chuyển vị trí khác nếu cần. Dùng thuốc chống loạn nhịp hoặc sốc điện nếu cần.
TÀI LIỆU THAM KHẢO
3. Khuyến cáo về thăm dò điện sinh lý tim và điều trị các rối loạn nhịp tim năm 2010, Hội Tim mạch Việt Nam.
4. ACC/AHA/HRS/ESC 2006 Guideline Update for Implantation of Cardiac Pacemakers and Antiarrhythmia Devices: Summary Article: A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (ACC/AHA/NASPE Committee to Update the 2002 Pacemaker Guidelines).
ĐẶT MÁY TẠO NHỊP TẠM THỜI VỚI ĐIỆN CỰC TRONG BUỒNG TIM
I. ĐẠI CƯƠNG
Tạo nhịp tạm thời nhằm điều trị, dự phòng các rối loạn nhịp chậm và một số rối loạn nhịp nhanh.
II. CHỈ ĐỊNH
1. Nhịp chậm trong NMCT cấp.
- Hội chứng suy nút xoang có triệu chứng, trơ với thuốc.
- Blốc N-T cấp II, III ở NMCT trước vách.
- Blốc 2 phân nhánh mới xuất hiện.
- Blốc nhánh luân phiên.
- Blốc nhánh mới xuất hiện ở NMCT trước vách.
- Blốc N-T các mức độ mà tần số thất chậm có triệu chứng.
2. Nhịp chậm không có NMCT cấp.
- Các trường hợp suy nút xoang, blốc N-T cấp II, III có triệu chứng trơ với thuốc.
- Blốc N-T cấp III có QRS giãn rộng hoặc tần số thất <50ck/ph.
3. Dự phòng nhịp chậm.
- Thông tim hoặc sinh thiết cơ tim ở người bệnh có blốc nhánh trái.
- Sốc điện chuyển nhịp ở người bệnh mới xuất hiện hội chứng suy nút xoang.
- Blốc N-T hoặc blốc nhánh ở người bệnh viêm nội tâm mạc cấp.
- Trước khi mổ người bệnh blốc 2 phân nhánh có tiền sử ngất.
- Điều trị bằng thuốc làm nhịp tim chậm nhiều hơn.
4. Trong điều trị một số rối loạn nhịp nhanh.
- Cắt cơn NNT hay NNTT tái phát nhiều lần.
- Ngăn ngừa các rối loạn nhịp thất do nhịp chậm gây nên bao gồm cả xoắn đỉnh.
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định.
IV. CHUẨN BỊ
1. Người thực hiện
01 bác sĩ và 01 kỹ thuật viên thành thạo về tim mạch can thiệp.
2. Phương tiện
- Máy chụp mạch.
- Máy điện tim có màn hình theo dõi liên tục.
- Máy sốc điện.
- Máy tạo nhịp tạm thời.
- Introducer.
- Dây điện cực kèm dây cáp nối với máy tạo nhịp.
- Kim chọc mạch, kim gây tê.
- Bộ dụng cụ tiểu phẫu vô khuẩn.
- Chỉ khâu.
- Bộ áo phẫu thuật, khăn mổ, gạc vô khuẩn, găng phẫu thuật.
- Cồn sát khuẩn: cồn Betadine, cồn 90 độ...
- Thuốc: thuốc gây tê, các thuốc cấp cứu trong tim mạch...
3. Người bệnh
- Có chỉ định đặt máy tạo nhịp tạm thời.
- Được giải thích kỹ lưỡng về mục đích, hiệu quả cũng như là các biến chứng có thể của thủ thuật.
- Người bệnh hoặc gia đình viết giấy cam đoan làm thủ thuật.
- Được làm các xét nghiệm cơ bản: đông máu cơ bản…
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Sát trùng rộng tại vị trí chọc mạch.
2. Gây tê và chọc mạch theo phương pháp Seldinger. Vị trí chọc mạch trong đặt máy tạo nhịp tạm thời có thể là: TM dưới đòn, TM cảnh trong hay TM đùi.
3. Luồn guidewire qua kim chọc mạch, đặt Introducer.
4. Đưa dây điện cực qua Introducer, dưới màn huỳnh quang tăng sáng hoặc máy chụp mạch, đẩy dây điện cực tới các vị trí cần thiết trong buồng nhĩ phải hoặc thất phải.
5. Tìm ngưỡng tạo nhịp. Đặt các thông số cho máy tạo nhịp.
6. Cố định dây điện cực.
7. Sát trùng lại và băng kín vị trí đặt.
VI. THEO DÕI
1. Các chỉ số sống: nhịp tim, huyết áp, nhiệt độ, nhịp thở.
2. Khám tim mạch, làm điện tâm đồ, làm siêu âm tim nếu cần thiết.
3. Khám phổi, chụp XQ tim phổi nếu cần thiết.
4. Tại vị trí chọc mạch.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Chảy máu.
- Do chọc vào động mạch dưới đòn, do dùng thuốc chống đông…
- Ép mạch tại vị trí chọc 5-10 phút. Dùng các thuốc cầm máu nếu cần.
2. Tràn khí màng phổi: Chọc hút và dẫn lưu nếu tràn khí nhiều.
3. Tràn máu màng phổi.
- Chọc hút và dẫn lưu.
4. Tràn máu màng tim.
- Theo dõi nếu số lượng ít.
- Chọc hút và dẫn lưu nếu nhiều.
5. Phản ứng cường phế vị.
- Nâng cao 2 chân.
- Truyền dịch nhanh.
- Atropin.
6. Rối loạn nhịp tim.
- Thường do dây điện cực gây ra.
- Thao tác nhẹ nhàng, tránh thô bạo. Chuyển vị trí khác nếu cần. Dùng thuốc chống loạn nhịp hoặc sốc điện nếu cần.
TÀI LIỆU THAM KHẢO
Khuyến cáo về thăm dò điện sinh lý tim và điều trị rối loạn nhịp tim của Hội Tim mạch Việt Nam năm 2010.
CẤY MÁY TẠO NHỊP VĨNH VIỄN ĐIỀU TRỊ TÁI ĐỒNG BỘ TIM (CRT)
I. ĐẠI CƯƠNG
Điều trị hỗ trợ cho những người bệnh suy tim nặng
II. CHỈ ĐỊNH
Người bệnh có những triệu chứng sau:
- Suy tim có phân số tổng máu thất trái (EF) dưới 35%
- Có khoảng QRS trên 120ms
- Người bệnh đã được điều trị nội khoa ổn định
III. CHỐNG CHỈ ĐỊNH
- Suy tim đang tiến triển.
- Bệnh cơ tim hạn chế
- Bệnh cơ tim phì đại
- Viêm cơ tim cấp
- Suy tim do bệnh van tim
- Bệnh tim bẩm sinh
- Các nguyên nhân suy tim mà có thể sửa chữa được bằng phương pháp phẫu thuật như thay van tim, mổ làm cầu nối chủ vành
- Người bệnh suy thất phải không thể hồi phục
- Hội chứng vành cấp dưới 3 tháng, mới được tái tạo mạch vành (dưới 6 tháng)
- Tăng huyết áp kháng trị liệu
- Tai biến mạch não dưới 6 tháng
- Bệnh phổi tắc nghẽn mạn tính
- Bệnh mạch ngoại vi
- Tăng áp lực động mạch phổi nặng
- Viêm cơ tim cấp
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ và 02 điều dưỡng
2. Phương tiện
- Máy chụp mạch số hóa xóa nền
- Máy theo dõi điện tim liên tục (monitoring)
- Máy sốc điện
- Bộ dụng cụ trung phẫu vô khuẩn
- Bộ máy tạo nhịp tái đồng bộ tim gồm: các điện cực thất phải, nhĩ phải, thất trái; các ống thông mở đường (sheath), các loại điện cực thường và điện cực thất trái; các dây thông dẫn đường (guide wire); bộ ống thông chụp Swan- Ganz (catheter Swan- Ganz).
- Các ống thông trong lòng tĩnh mạch vành (CPS) với các đầu khác nhau.
- Máy lập trình hoặc máy thử ngưỡng và dây thử.
- Các thuốc cấp cứu tim mạch, thuốc gây tê, gây tiền mê, thuốc sát khuẩn.
- Chỉ khâu các loại
3. Người bệnh
- Người bệnh nhịn ăn 5 giờ trước khi được làm thủ thuật.
- Người bệnh được giải thích kỹ càng về mục đích tiến hành, cách thức tiến hành và các nguy cơ có thể gặp trong thủ thuật.
- Dùng thuốc an thần nếu cần, nhất là khi thủ thuật kéo dài
- Với những trường hợp cấy máy tạo nhịp tái đồng bộ có kèm máy phá rung tự động (CRT-D), người bệnh được chuẩn bị tiền mê.
- Thuốc chống đông: các nhóm thuốc thienopyridine được dừng trước 7 ngày trước thủ thuật. Nếu khi làm người bệnh có nguy cơ đông máu cao có thể cho thêm heparine 1000 đơn vị/ 1 giờ.
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Tạo đường vào và làm ổ máy.
- Đường vào thường chọc từ 2 đến 3 đường tĩnh mạch theo thứ tự: tĩnh mạch dưới đòn trái, phải; tĩnh mạch cảnh trong trái và phải; tĩnh mạch nách trái và phải
- Ổ máy thường được làm với kích thước 5x7cm
2. Đưa các điện cực
- Cấy điện cực thất phải ở mỏm, vách hoặc đường ra. Thử ngưỡng. Cố định điện cực.
- Đưa ống thông dài vào lòng tĩnh mạch vành và chụp xác định hệ tĩnh mạch vành. Xác định nhánh mục tiêu và đưa điện cực thất trái vào nhánh mục tiêu. Thử ngưỡng, xé ống thông dài và cố định điện cực.
- Cấy điện cực nhĩ phải ở thành bên, tiểu nhĩ hoặc vách liên nhĩ. Thử ngưỡng, cố định điện cực.
3. Lắp máy.
4. Lập trình bằng máy chương trình và thử ngưỡng chống (DFT) sốc điện nếu máy tạo nhịp có bộ phận chống rung.
5. Đóng da.
6. Băng vô khuẩn
VI. THEO DÕI VÀ XỬ TRÍ
1. Chọc vào động mạch dưới đòn: rút kim và ép cầm máu.
2. Tràn khí và tràn máu màng phổi: kiểm tra dưới màn Xquang, nếu nhiều có thể hút dẫn lưu khí màng phổi, tràn máu nhiều có thể phải mở dẫn lưu.
3. Phản ứng phế vị: nâng cao hai chân, tiêm tĩnh mạch 2-4 ống atropine.
4. Thủng tim: chọc dẫn lưu nếu dịch màng tim nhiều.
5. Phù phổi cấp: thở oxy, morphin 10mg tiêm tĩnh mạch, digoxin 0,5mg tiêm tĩnh mạch, furosemid 20mg tiêm tĩnh mạch từ 2-4 ống.
6. Giật cơ hoành: thay đổi vị trí tạo nhịp khác.
7. Nhiễm trùng: dùng kháng sinh
TÀI LIỆU THAM KHẢO
1. Khuyến cáo về thăm dò điện sinh lý tim và điều trị các rối loạn nhịp tim năm 2010, Hội Tim mạch Việt Nam.
2. ACC/AHA/HRS/ESC 2006 Guideline Update for Implantation of Cardiac Pacemakers and Antiarrhythmia Devices: Summary Article: A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (ACC/AHA/NASPE Committee to Update the 2002 Pacemaker Guidelines).
CẤY MÁY PHÁ RUNG TỰ ĐỘNG (ICD)
I. ĐẠI CƯƠNG
Điều trị các rối loạn nhịp thất không thể khống chế được bằng thuốc hoặc bằng phương pháp đốt qua ống thông
II. CHỈ ĐỊNH
- Người bệnh trước đó có ngừng tim hoặc rung thất/ tim nhanh thất bền bỉ (mà không do các nguyên nhân có thể hồi phục được).
- Người bệnh nguy cơ rung thất hoặc tim nhanh thất có tính chất gia đình (như bệnh cơ tim phì đại, hội chứng QT dài, hội chứng Brugada,...)
- Người bệnh nhồi máu cơ tim có phân số tổng máu thất trái dưới 35% (sau nhồi máu cơ tim ít nhất 40 ngày).
- Người bệnh suy tim có phân số tổng máu thất trái dưới 35%, có độ NYHA II, III
III. CHỐNG CHỈ ĐỊNH
1. Các trường hợp rối loạn nhịp cấp tính do viêm cơ tim, nhồi máu cơ tim cấp.
2. Nhịp chậm không có triệu chứng.
3. Suy tim quá nặng mất bù.
4. Nhiễm trùng cấp tính.
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sĩ và 2 điều dưỡng
2. Phương tiện
- Máy chụp mạch số hóa xóa nền
- Máy theo dõi điện tim liên tục (monitoring)
- Máy sốc điện
- Bộ dụng cụ trung phẫu vô khuẩn
- Bộ máy tạo nhịp tái đồng bộ tim gồm: các điện cực thất phải, nhĩ phải, thất trái; các ống thông mở đường (sheath), các loại điện cực thường và điện cực thất trái; các dây thông dẫn đường (guide wire); bộ ống thông chụp Swan- Ganz (catheter Swan- Ganz).
- Các ống thông trong lòng tĩnh mạch vành (CPS) với các đầu khác nhau.
- Máy lập trình hoặc máy thử ngưỡng và dây thử.
- Các thuốc cấp cứu tim mạch, thuốc gây tê, gây tiền mê, thuốc sát khuẩn.
- Chỉ khâu các loại
3. Người bệnh
- Người bệnh nhịn ăn 5 giờ trước khi được làm thủ thuật.
- Người bệnh được giải thích kỹ càng về mục đích tiến hành, cách thức tiến hành và các nguy cơ có thể gặp trong thủ thuật.
- Dùng thuốc an thần nếu cần, nhất là khi thủ thuật kéo dài
- Với những trường hợp cấy máy tạo nhịp tía đồng bộ có kèm máy phá rung tự động (CRT-D), người bệnh được chuẩn bị tiền mê.
- Thuốc chống đông: các nhóm thuốc thienopyridine được dừng trước 7 ngày trước thủ thuật. Nếu khi làm người bệnh có nguy cơ đông máu cao có thể cho thêm heparine 1000 đơn vị/ 1 giờ.
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Tạo đường vào và làm ổ máy.
- Đường vào thường chọc từ 2 đến 3 đường tĩnh mạch theo thứ tự: tĩnh mạch dưới đòn trái, phải; tĩnh mạch cảnh trong trái và phải; tĩnh mạch nách trái và phải
- Ổ máy thường được làm với kích thước 5x7cm
2. Đưa các điện cực
- Cấy điện cực thất phải ở mỏm, vách hoặc đường ra. Thử ngưỡng. Cố định điện cực.
- Đưa ống thông dài vào lòng tĩnh mạch vành và chụp xác định hệ tĩnh mạch vành. Xác định nhánh mục tiêu và đưa điện cực thất trái vào nhánh mục tiêu. Thử ngưỡng, xé ống thông dài và cố định điện cực.
- Cấy điện cực nhĩ phải ở thành bên, tiểu nhĩ hoặc vách liên nhĩ. Thử ngưỡng, cố định điện cực.
3. Lắp máy.
4. Lập trình bằng máy chương trình và thử ngưỡng chống (DFT) sốc điện nếu máy tạo nhịp có bộ phận chống rung.
5. Đóng da.
6. Băng vô khuẩn
VI. THEO DÕI, TAI BIẾN VÀ XỬ TRÍ
1. Chọc vào động mạch dưới đòn: rút kim và ép cầm máu.
2. Tràn khí và tràn máu màng phổi: kiểm tra dưới màn Xquang, nếu nhiều có thể hút dẫn lưu khí màng phổi, tràn máu nhiều có thể phải mở dẫn lưu.
3. Phản ứng phế vị: nâng cao hai chân, tiêm tĩnh mạch 2-4 ống atropine.
4. Thủng tim: chọc dẫn lưu nếu dịch màng tim nhiều.
5. Phù phổi cấp: thở oxy, morphin 10mg tiêm tĩnh mạch, digoxin 0,5mg tiêm tĩnh mạch, furosemid 20mg tiêm tĩnh mạch từ 2-4 ống.
6. Giật cơ hoành: thay đổi vị trí tạo nhịp khác.
7. Nhiễm trùng: dùng kháng sinh
TÀI LIỆU THAM KHẢO
1. Khuyến cáo về thăm dò điện sinh lý tim và điều trị các rối loạn nhịp tim năm 2010, Hội Tim mạch Việt Nam.
2. ACC/AHA/HRS/ESC 2006 Guideline Update for Implantation of Cardiac Pacemakers and Antiarrhythmia Devices: Summary Article: A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (ACC/AHA/NASPE Committee to Update the 2002 Pacemaker Guidelines).
ĐIỆN TIM THƯỜNG
I. ĐẠI CƯƠNG
Điện tâm đồ là hình ảnh hoạt động điện học của tim được ghi lại dưới dạng đồ thị qua các điện cực tiếp nhận ngoài da.
II. CHỈ ĐỊNH
- Chẩn đoán rối loạn nhịp tim.
- Chẩn đoán phì đại cơ nhĩ, cơ thất.
- Chẩn đoán rối loạn dẫn truyền.
- Chẩn đoán các giai đoạn nhồi máu cơ tim.
- Chẩn đoán bệnh tim thiếu máu cục bộ.
- Chẩn đoán các rối loạn điện giải.
- Chẩn đoán các tổn thương ở cơ tim, màng ngoài tim.
- Theo dõi máy tạo nhịp.
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 kỹ thuật viên hoặc điều dưỡng nội khoa.
- 01 Bác sĩ đọc kết quả điện tâm đồ.
2. Phương tiện
- Máy điện tâm đồ có đủ dây dẫn và bản điện cực.
- Có hệ thống chống nhiễu tốt.
- Các chất dẫn điện (gel) hoặc nước muối sinh lý 0,9%.
- Giường bệnh: 01 chiếc.
- Bông gạc để lau bẩn trên da người bệnh trước khi gắn điện cực và lau chất dẫn điện sau khi ghi điện tâm đồ.
- Giấy ghi điện tâm đồ tiêu chuẩn: 25mm/s; 50mm/s; 100ms/s.
- Giấy dán kết quả điện tâm đồ.
3. Người bệnh
- Giải thích cho người bệnh về cách tiến hành kỹ thuật.
- Nằm yên tĩnh, không cử động.
- Nếu người bệnh kích thích vật vã thì phải dùng thuốc an thần.
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Người bệnh nằm nghỉ yên tĩnh trên giường bệnh được lắp các điện cực theo tiêu chuẩn bao gồm 12 chuyển đạo.
2. Thử test trước khi ghi điện tâm đồ: 1mV=10mm.
3. Thông thường ghi ở tốc độ giấy 25mm/s ở cả 12 chuyển đạo thông thường, cũng có thể ghi lại ở các tốc độ giấy khác nhau tùy theo từng loại bệnh.
4. In và đọc kết quả điện tâm đồ trước khi đưa cho người bệnh.
VI. TAI BIẾN VÀ XỬ TRÍ
Không có.
TÀI LIỆU THAM KHẢO
Hướng dẫn đọc điện tâm đồ - Nhà xuất bản Y học năm 2007 (tái bản lần thứ 8).
HOLTER ĐIỆN TÂM ĐỒ
I. ĐẠI CƯƠNG
Holter điện tâm đồ (ĐTĐ ) là một phương pháp ghi điện tâm đồ liên tục trong một khoảng thời gian nhất định, thường là 24-48 giờ. Phương pháp này do một kỹ sư người Mỹ tên là Norman J. Holter phát minh ra vào năm 1949, cho nên còn gọi là ghi ĐTĐ theo phương pháp Holter hoặc ghi Holter ĐTĐ. Máy cho phép ghi lại ĐTĐ trong suốt thời gian đeo máy thông qua một số điện cực dán trên ngực người bệnh. Các dữ liệu ĐTĐ này sẽ được lưu lại trong bộ nhớ dưới dạng băng cassette hoặc được ghi theo phương pháp kỹ thuật số. Hình ảnh ĐTĐ được ghi ở 2,3 hoặc 12 chuyển đạo (kênh) tùy theo loại máy. Kích thước của máy thường nhỏ như một máy Radio Walkman. Do đó người bệnh có thể đeo bên hông hoặc bỏ vào túi áo khi đi lại và làm việc. Hầu hết các mày ghi đều có một nút bấm để đánh dấu thời điểm người bệnh xuất hiện triệu chứng. Nhờ đó mà người đọc có thể xác định được có phải triệu chứng trên lâm sàng là do rối loạn nhịp tim gây ra hay không. Các máy này cho biết nhiều thông số như: tần số tim trung bình, chậm nhất, nhanh nhất trong một giờ, số lượng các RLNT trong một giờ: NTT/N, NTT/T, NNTT, NNT…, sự thay đổi của đoạn ST theo giờ, hoặc trong khoảng thời gian ban ngày hay ban đêm, sự biến thiên của tần số tim, khoảng QT hay sóng T trong thời gian ghi.
II. CHỈ ĐỊNH
1. Holter ĐTĐ rất có giá trị trong các trường hợp sau:
- Các rối loạn nhịp tim (RLNT) thoáng qua.
- Xác định mối liên quan giữa triệu chứng với các RLNT.
- Phát hiện các RLNT không có triệu chứng ở những người bệnh bị NMCT, suy tim, hay bệnh cơ tim phì đại nhằm đánh giá các nguy cơ tim mạch sau này.
- Đánh giá hiệu quả điều trị của các thuốc chống loạn nhịp tim.
- Góp phần chẩn đoán bệnh cơ tim thiếu máu cục bộ.
2. Các triệu chứng nghi ngờ do rối loạn nhịp tim gây nên:
- Ngất, thoáng ngất, cơn chóng mặt không tìm thấy nguyên nhân.
- Cơn hồi hộp trống ngực.
- Cơn khó thở, đau ngực, mệt không rõ nguyên nhân.
- Tai biến mạch não nghi ngờ do cơn rung nhĩ, hay cuồng nhĩ.
- Ngất, thoáng ngất, cơn chóng mặt, hồi hộp trống ngực nghi ngờ do các nguyên nhân khác, nhưng vẫn tái phát mặc dù đã điều trị theo hướng nguyên nhân đó.
3. Đánh giá các nguy cơ tim mạch ở một số người bệnh đặc biệt
- Suy tim ( với EF< 40%) sau NMCT.
- Suy tim do các nguyên nhân khác.
- Bệnh cơ tim phì đại.
4. Đánh giá hiệu quả điều trị rối loạn nhịp tim bằng thuốc
- Nghi ngờ vẫn còn RLNT mặc dù đã điều trị bằng thuốc.
- Phát hiện các RLNT gây ra do thuốc ở người bệnh có nhiều yếu tố nguy cơ.
- Đánh giá hiệu quả khống chế tần số thất ở người bệnh rung nhĩ.
- Phát hiện các RLNT không bền bỉ, không có triệu chứng ở người bệnh đang được điều trị bằng thuốc.
5. Đánh giá chức năng của máy tạo nhịp tim và máy phá rung
- Phát hiện các RLNT nghi ngờ do máy gây ra hoặc do rối loạn chức năng của máy.
- Đánh giá hiệu quả điều trị bằng thuốc ở những người bệnh đã cấy máy phá rung mà vẫn cần phải điều trị thêm bằng thuốc.
- Đánh giá sớm hiệu quả sau thủ thuật cấy máy tạo nhịp tim hoặc máy phá rung.
- Phát hiện các rối loạn nhịp trên thất ở những người bệnh cấy máy phá rung thất giúp cho việc lập trình máy thích hợp.
6. Chẩn đoán bệnh tim thiếu máu cục bộ
- Những người bệnh nghi ngờ bị các biến thể của cơn đau thắt ngực.
- Đau ngực nhưng không làm được nghiệm pháp gắng sức điện tâm đồ.
- Đánh giá trước các phẫu thuật mạch máu mà người bệnh không làm được nghiệm pháp gắng sức điện tâm đồ.
- Đau ngực không điển hình ở người bệnh có bệnh động mạch vành từ trước.
7. Holter ĐTĐ trong Nhi khoa
- Ngất, thoáng ngất, chóng mặt ở người bệnh có bệnh tim, hoặc đã có tiền sử RLNT, có máy tạo nhịp tim.
- Ngất, thoáng ngất khi gắng sức mà không tìm thấy nguyên nhân.
- Bệnh cơ tim phì đại hoặc bệnh cơ tim giãn.
- Nghi ngờ hoặc đã được chẩn đoán hội chứng QT kéo dài.
- Hồi hộp trống ngực kèm theo có rối loạn huyết động ở bênh nhân trước mổ bệnh tim bẩm sinh.
- Đánh giá hiệu quả điều trị của thuốc chống loạn nhịp tim.
- Blốc nhĩ thất cấp III bẩm sinh không có triệu chứng.
- Ngất, thoáng ngất, hồi hộp trống ngực không rõ nguyên nhân ở người bệnh không có bệnh tim.
- Phát hiện các RLNT ngay sau điều trị bằng thuốc chống loạn nhịp tim. Đặc biệt là những thuốc dễ gây nên RLNT như: Quinidine…
- Blốc nhĩ thất thoáng qua do điều trị loạn nhịp tim bằng song có tần số Radio, hoặc sau mổ tim.
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định khi ghi Holter điện tâm đồ, chỉ chú ý cẩn thận bảo quản thiết bị ghi tránh nước, hoặc các va chạm cơ học, hóa chất.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 kỹ thuật vền hoặc điều dưỡng nội khoa.
- 01 Bác sĩ chuyên khoa nội tim mạch.
2. Phương tiện
- Điện cực dán ngực người bệnh 3,5,7 cực tùy theo đầu ghi tín hiệu.
- Đầu ghi tín hiệu.
- Pin Alkaline.
- Băng dính.
- Túi đựng đầu ghi cố định trên người bệnh.
3. Người bệnh
- Người bệnh tắm rửa sạch sẽ trước khi đeo máy. Trong thời gian đeo máy tuyệt đối không được phép tắm rửa. Nên mặc áo rộng rãi.
- Giải thích cho người bệnh bảo quản đầu ghi trong thời gian đeo máy.
- Ghi lại những sự kiện vào phiếu Holter điện tâm đồ trong quá trình theo dõi.
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
- Dán điện cực. Vùng da dán điện cực được lau sạch sẽ. Hiện nay đa số các loại máy là có 3 kênh với 5-7 điện cực. Vị trí dán điện cực tùy thuộc vào số lượng điện cực.
- Lắp máy.
- Hướng dẫn người bệnh. Trong thời gian đeo máy: sinh hoạt bình thường, tránh gắng sức, không làm ướt máy và không làm va đạp vào máy vì dễ làm nhiễu hình ảnh điện tâm đồ. Trong thời gian đeo máy nếu có các triệu chứng bất thường cần bấm nút để đánh dấu thời điểm bị, đồng thời ghi lại đầy đủ các triệu chứng này và thời gian chính xác lúc xảy ra triệu chứng vào tờ nhật ký.
- Sau 24-48 giờ người bệnh đựoc hẹn quay trở lại để tháo máy. Máy sau khi được tháo sẽ được nạp các dữ liệu điện tâm đồ vào máy tính có cài phần mềm để đọc.
VI. ĐỌC VÀ PHÂN TÍCH KẾT QUẢ
- Đánh giá kết quả mà máy đọc trên các thông số: nhịp tim, các rối loạn nhịp tim, sự thay đổi của đoạn ST, QT…
- Loại bỏ các kết quả sai, bổ xung các kết quả còn thiếu.
- Nhận xét và in kết quả.
VII. BIẾN CHỨNG
Không có biến chứng nặng nào khi theo dõi Holter điện tâm đồ, có thể chỉ có dị ứng ngoài da với băng dính hoặc điện cực.
TÀI LIỆU THAM KHẢO
1. Khuyến cáo về thăm dò điện sinh lý tim và điều trị các rối loạn nhịp tim năm 2010, Hội Tim mạch Việt Nam.
2. ECG Holter: Guide to Electrocardiographic Interpretation, 2008 Springer Science + Business Media, LLC.
HOLTER HUYẾT ÁP
I. ĐẠI CƯƠNG
Holter huyết áp (HA) là một phương pháp theo dõi huyết áp tự động liên tục trong một khoảng thời gian nhất định, thường là 24-48 giờ. Máy cho phép ghi lại huyết áp trong suốt thời gian đeo máy thông qua một thiết bị đo huyết áp tự động. Các dữ liệu huyết áp này sẽ được lưu lại trong bộ nhớ dưới dạng băng cassette hoặc được ghi theo phương pháp kỹ thuật số. Kích thước của máy thường nhỏ như một máy Radio Walkman. Do đó người bệnh có thể đeo bên hông khi đi lại và làm việc. Hầu hết các máy ghi đều có một nút bấm để đánh dấu thời điểm người bệnh xuất hiện triệu chứng.
II. CHỈ ĐỊNH
- Các trường hợp tăng huyết áp thoáng qua.
- Xác định mối liên quan giữa triệu chứng với mức huyết áp.
- Phát hiện các trường hợp tăng huyết áp không có triệu chứng.
- Đánh giá hiệu quả điều trị của các thuốc điều trị huyết áp.
- Góp phần chẩn đoán sớm tăng huyết áp.
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định khi ghi Holter huyết áp, chỉ chú ý cẩn thận bảo quản thiết bị ghi không tiếp xúc với nước, hoặc các va chạm cơ học, hóa chất.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 kỹ thuật vền hoặc điều dưỡng nội khoa.
- 01 Bác sĩ chuyên khoa nội tim mạch.
2. Chuẩn bụ dụng cụ
- Băng cuốn cánh tay với tiêu chuẩn: có bề dài bao đo (nằm trong băng quấn) tối thiểu bằng 80%; bề rộng tối thiểu bằng 40% chu vi cánh tay. Quấn băng quấn đủ chặt, bờ dưới của bao đo ở trên nếp lằn khuỷu 2cm.
- Đầu ghi tín hiệu huyết áp.
- Pin Alkaline.
- Băng dính.
- Túi đựng đầu ghi cố định trên người bệnh.
3. Người bệnh
- Người bệnh tắm rửa sạch sẽ trước khi đeo máy. Trong thời gian đeo máy tuyệt đối không được phép tắm rửa. Nên mặc áo rộng rãi.
- Giải thích cho người bệnh bảo quản đầu ghi trong thời gian đeo máy.
- Ghi lại những sự kiện vào phiếu Holter huyết áp trong quá trình theo dõi.
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
- Băng cuốn huyết áp ở cánh tay, (thường cánh tay trái với người thuận tay phải và ngược lại).
- Lắp máy thường cài đặt chế độ đo mỗi lần cách nhau 15-30 phút ban ngày và 30-60 phút ban đêm.
- Hướng dẫn người bệnh. Trong thời gian đeo máy: sinh hoạt bình thường, tránh gắng sức, không làm ướt máy và không làm va đạp vào máy vì dễ làm nhiễu hình ảnh điện tâm đồ. Trong thời gian đeo máy nếu có các triệu chứng bất thường cần bấm nút để đánh dấu thời điểm bị, đồng thời ghi lại đầy đủ các triệu chứng này và thời gian chính xác lúc xảy ra triệu chứng vào tờ nhật ký.
- Khi máy bắt đầu bơm hơi để đo huyết áp cần giữ tay cố định, tránh cử động làm sai lệch kết quả.
- Sau 24-48 giờ người bệnh đựoc hẹn quay trở lại để tháo máy. Máy sau khi được tháo sẽ được nạp các dữ liệu huyết áp vào máy tính có cài phần mềm để đọc.
VI. ĐỌC VÀ PHÂN TÍCH KẾT QUẢ
- Đánh giá kết quả mà máy đọc trên các thông số: huyết áp tối đa, huyết áp tối thiểu, huyết áp trung bình, huyết áp cao nhất, huyết áp thấp nhất trong ngày và đêm,...
- Loại bỏ các kết quả sai, bổ xung các kết quả còn thiếu.
- Nhận xét và in kết quả.
VII. TAI BIẾN VÀ XỬ TRÍ
Không có biến chứng nặng nào khi theo dõi Holter huyết áp, có thể chỉ có dị ứng ngoài da với băng dính hoặc băng cuốn cánh tay.
TÀI LIỆU THAM KHẢO
Battegay E, Lip G, Bakris G Hypertension: Principles and Practice, Published by Taylor & Francis Group 2005.
LẬP TRÌNH MÁY TẠO NHỊP TIM
I. ĐẠI CƯƠNG
Người bệnh sau khi được cấy máy tạo nhịp tim vĩnh viễn cần phải được theo dõi và thiết lập chương trình hoạt động cho máy tạo nhịp định kỳ sao cho hoạt động của máy tạo nhịp tim được tối ưu phù hợp với từng người bệnh và hoàn cảnh bệnh lý.
II. CHỈ ĐỊNH
Tất cả các người bệnh được cấy máy tạo nhịp tim vĩnh viễn.
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 Bác sĩ tim mạch chuyên sâu về rối loạn nhịp tim và tạo nhịp tim.
- 01 kỹ thuật viên hoặc điều dưỡng nội khoa.
2. Phương tiện
- Máy chương trình phù hợp với từng loại máy tạo nhịp tim vĩnh viễn.
- Điện cực dán: 05 chiếc.
- Máy ghi điện tâm đồ.
- Giường bệnh: 01 chiếc.
3. Người bệnh
- Giải thích cho người bệnh mục đích của việc lập trình máy tạo nhịp tim và người bệnh đồng ý thực hiện quy trình này.
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Người bệnh nằm nghỉ yên tĩnh trên giường bệnh được lắp các điện cực theo dõi nhịp tim.
2. Sử dụng máy chương trình phù hợp với máy tạo nhịp tim vĩnh viễn để tái lập chương trình cho máy.
3. Ghi điện tâm đồ trước và sau khi lập trình máy tạo nhịp tim.
VI. ĐÁNH GIÁ KẾT QUẢ
1. Hoạt động của máy tạo nhịp ổn định với các thông số phù hợp với từng người bệnh.
2. Thời gian hoạt động còn lại của máy tạo nhịp tim và lần kiểm tra định kỳ tiếp theo.
VII. TAI BIẾN VÀ XỬ TRÍ
Trong qúa trình lập trình máy tạo nhịp tim có thể có một số biến chứng như: nhịp tim chậm, ngừng tim, rung thất,... lúc đó cần phải kích hoạt ngay chế độ hoạt động cấp cứu của máy tạo nhịp tim và máy phá rung tự động.
TÀI LIỆU THAM KHẢO
Barold S, Stroobandt R, Cardiac Pacemakers Step by Step: An illustrated guide, handbook of Blackwell, 2005.
NGHIỆM PHÁP ATROPIN
I. ĐẠI CƯƠNG
Nghiệm pháp Atropin thường được sử dụng để đánh giá ảnh hưởng của hệ thần kinh thực vật (chủ yếu là hệ thần kinh phó giao cảm) lên nút xoang và dẫn truyền nhĩ thất.
II. CHỈ ĐỊNH
- Thăm dò chức năng nút xoang.
- Thăm dò chức năng nút nhĩ thất.
III. CHỐNG CHỈ ĐỊNH
- Dị ứng với Atropin.
- Glocom góc hẹp.
- Chống chỉ định tương đối khi tần số tim trên 90 chu kỳ/phút.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 Bác sĩ chuyên khoa nội tim mạch.
- 01 kỹ thuật viên hoặc điều dưỡng nội khoa.
2. Phương tiện
- Thuốc: Atropin sunfat 1mg.
- Bơm tiêm dùng 1 lần: 5ml, 10ml.
- Máy ghi điện tâm đồ.
- Máy theo dõi nhịp tim, huyết áp, SpO2 (Monitor).
- Giường bệnh: 01 chiếc.
3. Người bệnh
- Giải thích cho người bệnh mục đích của nghiệm pháp và người bệnh đồng ý thực hiện nghiệm pháp.
- Nếu có thể ngừng các thuốc tim mạch trước khi làm nghiệm pháp với thời gian bằng 5 lần thời gian bán hủy của thuốc.
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
- Kiểm tra thủ tục hành chính như phiếu yêu cầu nghiệm pháp.
- Kiểm tra đúng người bệnh.
- Tiêm chậm 1mg Atropin sunfat vào tĩnh mạch hiển trong thời gian 2phút.
- Ghi điện tâm đồ trước khi tiêm Atropin, trong khi tiêm, ngay sau khi tiêm và sau tiêm 2 phút, 5 phút, 10 phút, 15 phút, 20 phút, 25 phút, 30 phút.
VI. ĐÁNH GIÁ KẾT QUẢ
- Nếu nhịp tim tăng trên 90 chu kỳ/phút thì kết luận Nghiệm pháp Atropin dương tính.
- Nếu nhịp tim tăng lên dưới 90 chu kỳ/phút hoặc không tăng thì kết luận Nghiệm pháp Atropin âm tính.
VII. TAI BIẾN VÀ XỬ TRÍ
Trong quá trình làm nghiệm pháp có thể gây nhịp tim đập nhanh, dãn đồng tử, khô miệng, đỏ da,... nhưng những tác dụng phụ này thường nhẹ và hết đi nhanh chóng.
TÀI LIỆU THAM KHẢO:
1. Quy trình kỹ thuật bệnh viện 2002.
NGHIỆM PHÁP BÀN NGHIÊNG
I. ĐẠI CƯƠNG
Nghiệm pháp bàn nghiêng được sử dụng để phát hiện những trường hợp ngất chưa rõ nguyên nhân. Nghiệm pháp sẽ xác định những trường hợp bị ngất liên quan đến hệ thần kinh thực vật, như ngất do phản xạ quá nhạy cảm của hệ tim mạch. Nghiệm pháp đòi hỏi người bệnh phải thay đổi tư thế trong một khoảng thời gian nhất định được theo dõi liên tục nếu tư thế đó tạo ra những triệu chứng của ngất.
II. CHỈ ĐỊNH
Nghiệm pháp bàn nghiêng được sử dụng để đánh giá ngất và giúp xác định nguyên nhân của nó như hội chứng xoang cảnh, ngất do phản xạ giao cảm và hạ huyết áp tư thế . Nghiệm pháp bàn nghiêng được khuyến cáo chỉ định cho người bệnh bị ngã thường xuyên không giải thích được, chóng mặt hoặc ngất xỉu mà không có nguyên nhân rõ ràng.
- Người bệnh có nguy cơ cao và có một lần ngất không giải thích được và ngất tái phát ở người bệnh không có bệnh lý tim mạch.
- Người bệnh thường xuyên choáng ngất, chóng mặt hay bị ngã mà không giải thích được.
- Người bệnh bị ít nhất một lần ngất mà không rõ sang chấn hoặc những người bệnh có triệu chứng do phản xạ giao cảm.
III. CHỐNG CHỈ ĐỊNH
Nghiệm pháp bàn nghiêng nói chung an toàn và hiếm khi xảy ra tai biến nhưng có một số chống chỉ định:
- Xơ vữa hẹp động mạch cảnh.
- Bệnh lý động mạch vành.
- Hẹp chủ khít.
- Bệnh cơ tim phì đại có hẹp tắc nghẽn đường ra thất trái.
- Suy tim.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 Bác sĩ chuyên khoa nội tim mạch.
- 01 kỹ thuật viên hoặc điều dưỡng nội khoa.
2. Phương tiện
- Hệ thống bàn có thể thay đổi tư thế nghiêng 60 - 900 .
- Bộ truyền dịch và dung dịch: Natriclorua 0,9%, Glucose 5%.
- Thuốc: glycerin nitrate xịt dưới lưỡi (Nitromint, Nati spray).
- Thuốc: isoprenaline 2mg/2ml (Isuprel).
- Máy theo dõi nhịp tim, huyết áp, SpO2 (Monitor).
- Điện cực dán theo dõi.
- Bình Oxi cao áp cấp cứu.
- Tủ thuốc cấp cứu.
- Máy sốc điện ngoài.
- Giường bệnh: 01 chiếc.
3. Người bệnh
- Giải thích cho người bệnh mục đích của nghiệm pháp và người bệnh đồng ý thực hiện nghiệm pháp.
- Không được ăn hoặc uống > 2 giờ trước khi làm nghiệm pháp.
- Người bệnh vẫn có thể sử dụng thuốc điều trị bệnh và chỉ ngừng thuốc khi có yêu cầu của Bác sỹ.
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Người bệnh được mắc các điện cực trước tim và điện cực ngoại biên ở tay và chân.
2. Lắp băng cuốn huyết áp ở cánh tay.
3. Đặt đường truyền tĩnh mạch.
4. Người bệnh nằm ngửa được cố định bằng hệ thống đai bảo vệ chắc chắn vào bàn.
5. Ghi lại các thông số theo dõi: nhịp tim, huyết áp, SpO2.
6. Bước 1: xoa xoang cảnh bên phải trước rồi bên trái trong 5 - 10 giây.
7. Bước 2: Nghiêng bàn một góc 60 - 700 so với mặt phẳng ngang trong 10 đến 45 phút tùy thuộc vào từng người bệnh và nghi ngờ chẩn đoán. Tiếp tục xoa xoang cảnh lặp lại lần lượt ở bên phải, bên trái. Điện tâm đồ, nhịp tim và huyết áp được theo dõi liên tục và được đo ghi lại mỗi 5 phút.
8. Bước 3: Sau khi kết thúc bước 2, xịt Glycerin trinitrate dưới lưỡi hoặc truyền isoprenaline qua đường tĩnh mạch 5mcg/phút, theo dõi 15 phút.
9. Nghiệm pháp sẽ dừng lại ngay khi người bệnh chóng mặt, tụt huyết áp hoặc choáng ngất bất kỳ ở giai đoạn nào. Nếu không có triệu chứng gì, nghiệm pháp sẽ kết thúc sau 45 phút.
VI. ĐÁNH GIÁ KẾT QUẢ
1. Nghiệm pháp bàn nghiêng dương tính khi người bệnh có triệu chứng như choáng, chóng mặt, hoa mắt kèm theo tụt huyết áp, nhịp tim chậm hoặc cả hai.
2. Nghiệm pháp âm tính khi người bệnh kết thúc nghiệm pháp không có triệu chứng gì.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Tai biến: Nghiệm pháp bàn nghiêng nói chung tương đối an toàn và hiếm khi xảy ra biến chứng nặng nề. Tuy nhiên, trong qúa trình làm nghiệm pháp có thể gây ra một số biến chứng như: tụt huyết áp kéo dài, hoặc nhịp tim quá chậm, vô tâm thu, rung thất hoặc nhịp nhanh thất.
2. Xử trí tai biến: Nhanh chóng đưa ngay bàn về chế độ an toàn ban đầu. Truyền dịch nhanh, sử dụng thuốc cấp cứu như Atropine, isoprenaline. Sốc điện trong trường hợp rung thất.
TÀI LIỆU THAM KHẢO:
AHA/ACCF Scientific Statement on the Evaluation of Syncope: From the American Heart Association Councils on Clinical Cardiology, Cardiovascular Nursing, Cardiovascular Disease in the Young, and Stroke, and the Quality of Care and Outcomes Research Interdisciplinary Working Group; and the American College of Cardiology Foundation: In Collaboration With the Heart Rhythm Society: Endorsed by the American Autonomic Society.
NGHIỆM PHÁP GẮNG SỨC ĐIỆN TÂM ĐỒ
I. ĐẠI CƯƠNG
Nghiệm pháp gắng sức là một phương pháp thăm dò không chảy máu được sử dụng để phát hiện những tình trạng thiếu hụt cung cấp máu cho cơ tim khi tăng nhu cầu tưới máu bằng các biện pháp gây tiêu thụ thêm năng lượng có chuẩn hóa và cụ thể hóa biểu hiện các triệu chứng lâm sàng và thay đổi điện tim, siêu âm hoặc đồng vị phóng xạ.
II. CHỈ ĐỊNH
1. Chẩn đoán
1.1. Bệnh lý động mạch vành
- Có các bất thường trên điện tim ở người bệnh không có triệu chứng lâm sàng.
- Đau ngực không điển hình liên quan đến gắng sức.
- Phát hiện bệnh ở ngững người có yếu tố nguy cơ bị bệnh lý động mạch vành.
1.2. Tăng huyết áp
- Đánh giá sự bất thường của chỉ số huyết áp khi gắng sức.
- Phát hiện các trường hợp tăng huyết áp không điển hình.
1.3. Ngất, thỉu, hồi hộp đánh trống ngực.
1.4. Tìm kiếm các thay đổi bất thường của điện tim khi gắng sức.
2. Đánh giá chức năng
2.1. Bệnh mạch vành: Theo dõi trong các giai đoạn của bệnh, đặc biệt là theo dõi tiến triển của điện tim khi gắng sức.
2.2. Bệnh van tim và suy tim
- Trong các trường hợp loạn nhịp, đánh giá sự tiến triển theo gắng sức của các rối loạn kích thích nhĩ và thất (ngoại tâm thu thất, nhĩ) đã có thời gian nghỉ.
- Trong hẹp hai lá mà triệu chứng cơ năng không rõ ràng hoặc suy tim nhẹ.
2.3. Các vận động viên thể thao: đánh giá khả năng gắng sức, xem xét biểu đồ về chỉ số huyết áp khi gắng sức.
3. Theo dõi kết quả điều trị
- Suy mạch vành: sau điều trị thuốc hoặc can thiệp tái tưới máu.
- Kiểm tra kết quả điều trị tăng huyết áp. Kiểm tra kết quả điều trị rối loạn nhịp tim.
III. CHỐNG CHỈ ĐỊNH
1. Chống chỉ định tuyệt đối
- Nhồi máu cơ tim mới xảy ra < 48 giờ.
- Hẹp nhánh trái động mạch vành.
- Đau thắt ngực không ổn định với cơn đau lúc nghỉ mới xảy ra.
- Rối loạn nhịp nặng không kiểm soát được.
- Hẹp van động mạch chủ.
- Suy tim không kiểm soát được.
- Tắc mạch phổi, viêm tĩnh mạch tiến triển.
- Viêm cơ tim, viêm màng ngoài tim, viêm nội tâm mạc tiến triển.
- Cục máu đông trong thất trái xuất hiện sau nhồi máu, nhất là cục máu có thể di chuyển.
- Người bệnh tàn tật hoặc từ chối làm nghiệm pháp gắng sức.
2. Chống chỉ định tương đối
- Hẹp van động mạch chủ nhẹ.
- Rối loạn điện giải.
- Tăng huyết áp hệ thống hoặc tăng áp động mạch phổi nặng hoặc không kiểm soát được.
- Bệnh cơ tim phì đại và/hoặc tắc nghẽn.
- Phình vách thất.
- Người bệnh không hợp tác.
- Blốc nhĩ-thất cấp II, cấp III.
- Bệnh toàn thân đang tiến triển hoặc rối loạn tâm thần.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 Bác sĩ chuyên khoa nội tim mạch.
- 01 kỹ thuật viên hoặc điều dưỡng nội khoa.
2. Phương tiện
- Thảm chạy được điều chỉnh bằng điện, loại treadmill. Trên máy có bộ phận điểu khiển tốc độ, độ dốc, thời gian đự kiến để chạy, khoảng cách đã chạy được (km).
- Xe đạp kế được điều chỉnh bằng điện, loại egometer. Trên máy có bộ phận điểu khiển tốc độ, thời gian đự kiến để thực hiện nghiệm pháp, khoảng cách đã thực hiện được (km).
- Máy ghi điện tâm đồ Cardiofax ghi 6 chuyển đạo. Máy có màn hình tinh thể lỏng cho phép theo dõi ĐTĐ liên tục ở 3 chuyển đạo chính. Máy có sẵn chương trình vi tính tự động ghi, tính mức độ chênh của đoạn ST, sự thay đổi các sóng và ghi tự động trên giấy tất cả những biến đổi đó.
- Thuốc: glycerin nitrate xịt dưới lưỡi (Nitromint, Nati spray).
- Điện cực dán theo dõi.
- Bình Oxi cao áp cấp cứu.
- Tủ thuốc cấp cứu.
- Máy sốc điện ngoài.
- Giường bệnh: 01 chiếc.
3. Người bệnh
- Giải thích cho người bệnh mục đích của nghiệm pháp và người bệnh đồng ý thực hiện nghiệm pháp.
- Không được ăn hoặc uống > 2 giờ trước khi làm nghiệm pháp.
- Không dùng chất kích thích như rượu, bia, cafe...
- Người bệnh vẫn có thể sử dụng thuốc điều trị bệnh và chỉ ngừng thuốc khi có yêu cầu của Bác sỹ.
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
Tiến hành Nghiệm pháp gắng sức theo cách tăng dần mức độ gắng sức. Người bệnh được khởi động trên thảm chạy và bắt đầu với tốc độ 2,72 Km/giờ với độ dốc là 0%, sau đó cứ 3 phút tăng một mức gắng sức bằng cách tăng độ dốc thảm chạy và tăng tốc độ chạy cho tới khi đạt được tần số tim lý thuyết hay có dấu hiệu buộc phải ngừng NPGS, theo quy trình Bruce như sau:
| Giai đoạn | Thời gian Kết thúc mỗi giai đoạn (phút) | Tốc độ | Độ dốc (%) |
| 1 | 3 | 2,7 | 0 |
| 2 | 6 | 2,7 | 5 |
| 3 | 9 | 2,7 | 10 |
| 4 | 12 | 4,0 | 12 |
| 5 | 15 | 5,5 | 14 |
| 6 | 18 | 6,8 | 16 |
| 7 | 21 | 8,0 | 18 |
| 8 | 24 | 8,9 | 20 |
- Trước khi làm NPGS người bệnh được ghi ĐTĐ lúc nghỉ, đếm nhịp tim và đo huyết áp. Ở cuối mỗi giai đoạn gắng sức người bệnh cũng đều được kiểm tra nhịp tim, huyết áp, và ĐTĐ.
- Trong quá trình gắng sức phải chú ý các dấu hiệu cơ năng và theo dõi ĐTĐ liên tục trên monitoring để phát hiện các rối loạn nhịp tim và để quyết định thời gian ngừng NPGS.
- Ngay sau khi ngừng gắng sức cần theo dõi các thông số cứ 3 phút 1 lần cho tới phút thứ 12 sau gắng sức.
VI. TIÊU CHUẨN NGỪNG NPGS
- Khi đạt được tần số tim tối đa theo lý thuyết của NPGS được tính theo công thức của astrand: Tần số tim tối đa = 220 - tuổi người bệnh. Ngừng
NPGS khi đạt 85% tần số tim tối đa theo lý thuyết.
- Có đau ngực nếu đi kèm thay đổi điện tâm đò thì có giá trị, nếu đi đơn độc thì cần theo dõi tiếp.
- ST chênh xuống > 1,5 mm so với lúc nghỉ hoặc chênh lên > 1mm ở các chuyển đạo không có sóng Q
- Thay đổi huyết áp:
. HA tâm thu giảm > 10mmHg
. HA tâm thu tăng > 220 mmHg
. HA tâm trương tăng > 120mmHg
- Các triệu chứng cơ năng khác như:
. Mất điều hoà, mất định hướng
. Mệt
. Khó thở
. Vấn đề về kỹ thuật
. Một số các biến chứng của NPGS có thể xảy ra như: Rối loạn nhịp tim như tim nhanh thất, tim nhanh trên thất vv.., ngất do cường phế vị, phù phổi cấp, tai biến mạch não ...
VII. ĐÁNH GIÁ KẾT QUẢ ĐIỆN TÂM ĐỒ NPGS:
Có 3 mức đánh giá đáp ứng của NPGS điện tâm đồ với bệnh tim thiếu máu cục bộ:
- NPGS đương tính:
+ Thay đổi của đoạn ST: với ST chênh xuống > 1,5 mm hoặc chênh xuống > 1,5 mm so với lúc nghỉ và nằm ngang > 0,08s hoặc ST chênh lên > 1,5 mm và đi ngang > 0,08 s . Sự thay đổi đoạn ST đây là dấu hiệu cổ điển trong chẩn đoán dương tính, phần lớn các trường hợp là thay đổi của đoạn ST chênh xuống, nhưng nếu có biểu hiện sự thay đổi của ST chênh lên là rất có giá trị (6).
+ Sóng U đảo ngược ở V5 khi gắng sức
+ HA tâm thu giảm >20 mmHg
+ Cơn đau thắt ngực điển hình
+ Sóng T đảo ngược ít nhất 2 chuyển đạo.
- Nghi ngờ NPGS dương tính:
+ thay đổi ST chênh lên hoặc chênh xuống từ 1 đến 1,5 mm
+ Đau ngực không điển hình
+ Tiếng ngựa phi
+ HA tâm thu giảm < 20 mmHg
+ Biên độ R ở V5 tăng > 2,5 mm
+ Biên độ Q ở V5 giảm < 0,5 mm
- NPGS âm tính: Khi thay đổi của đoạn ST < 1 mm
- Chỉ số tiên lượng của NPGS. Cách tính chỉ số Duke như sau:
Chỉ số Duke (Duke treadmill score -DTS) = Khoảng thời gian gắng sức (phút) - (5 ´ mức chênh lệch tối đa của ST (mm)) - (4' chỉ số đau ngực).
Chỉ số đau ngực được tính như sau:
0: Không xuất hiện đau ngực
1: Có xuất hiện đau ngực
2: Đau ngực làm người bệnh phải ngừng nghiệm pháp
- Nhóm tiên lượng nặng: Chỉ số Duke < -11, nhóm này có tỷ lệ tử vong trung bình hàng năm là 5%.
- Nhóm tiên lượng trung bình: Chỉ số Duke từ -10 à +4
- Nhóm tiên lượng nhẹ: chỉ số Duke > +5, nhóm này có tỷ lệ tử vong trung bình hàng năm <0,5%.
VIII. TAI BIẾN VÀ XỬ TRÍ
1. Tai biến: Nghiệm pháp gắng sức nói chung tương đối an toàn và hiếm khi xảy ra biến chứng nặng nề. Tuy nhiên, trong qúa trình làm nghiệm pháp có thể gây ra một số biến chứng như: tụt huyết áp kéo dài, hoặc nhịp tim quá chậm, vô tâm thu, rung thất hoặc nhịp nhanh thất.
2. Xử lý tai biến: Nhanh chóng đưa ngay bàn về chế độ an toàn ban đầu. Truyền dịch nhanh, sử dụng thuốc cấp cứu như Atropine, isoprenaline. Sốc điện trong trường hợp rung thất.
TÀI LIỆU THAM KHẢO
ACC/AHA 2002 Guideline Update for Exercise Testing: Summary Article: A Report of the American College of Cardiology/American Heart
Association Task Force on Practice Guidelines (Committee to Update the 1997 Exercise Testing Guidelines).
THĂM DÕ ĐIỆN SINH LÝ TIM
I. ĐẠI CƯƠNG
Thăm dò điện sinh lý tim là một phương pháp thăm do chảy máu cơ bản, trực tiếp để chẩn đoán xác định các loại rối loạn nhịp tim và cơ chế gây ra các rối loạn nhịp tim này mà các phương pháp khác như khám lâm sàng, điện tâm đồ, siêu âm tim, ghi Holter điện tim 24h không thể chẩn đoán chắc chắn. Đó là tiêu chuẩn vàng để các phương pháp khác so sánh và đánh giá kết quả của điều trị nội khoa và ngoại khoa hiện nay. Đồng thời thăm dò điện sinh lý tim cũng là phương pháp nền tảng cho việc phát triển kỹ thuật can thiệp điều trị rối loạn nhịp tim như điều trị bằng Radio frequency (RF) hay cấy máy tạo nhịp tim vĩnh viễn,…
II. CHỈ ĐỊNH
Thăm dò điện sinh lý tim được sử dụng cho 03 nhóm bệnh: rối loạn nhịp nhanh, rối loạn nhịp chậm và ngất chưa rõ nguyên nhân.
1. Rối loạn nhịp chậm:
- Các bệnh lý tổn thương hệ thống dẫn truyền trong tim cũng như bệnh lý nút xoang.
- người bệnh ngất chưa rõ nguyên nhân.
2. Rối loạn nhịp nhanh:
Các loại rối loạn nhịp nhanh.
III. CHỐNG CHỈ ĐỊNH
1. Nhiểm khuẩn cấp.
2. Rối loạn đông máu.
3. Người bệnh quá lo sợ không cộng tác với thầy thuốc.
IV. CHUẨN BỊ
1. Người thực hiện
- 02 Bác sĩ trực tiếp thăm dò điện sinh lý tim, 1 bác sĩ chính, 1 bác sĩ phụ giúp.
- 02 kỹ thuật viên trực tiếp phục vụ và theo dõi, ghi chép các kết quả trong quá trình thủ thuật.
- 01 kỹ thuật viên hoặc 01 kĩ sư của buồng máy chụp mạch.
2. Phương tiện
- Thuốc cấp cứu: đủ các thuốc cấp cứu thiết yếu về tim mạch và nội khoa nói chung.
- Thuốc dùng trong Thăm dò điện sinh lý tim: Isoproterenol TM, Procainamide TM, Adenosine TM, Atropine TM.
- Máy chụp mạch kỹ thuật số một bình diện hoặc 2 bình diện đồng bộ có khả năng chuyển động nghiêng phải, nghiêng trái.
- Máy sốc điện, tạo nhịp tim tạm thời, hệ thống monitor theo dõi trong suốt quá trình làm thủ thuật.
- Máy kích thích tim theo chương trình, có khả năng nhận cảm QRS.
- Hệ thống thăm dò điện sinh lý tim với thiết bị ghi nhận tín hiệu trong buồng tim và điện tâm đồ bề mặt: tối thiểu 20 kênh có thể hiệu chỉnh biên độ và cường độ tín hiệu; tốc độ theo dõi từ 25 đến 300mm/s.
- Introduce 5F, 6F, 7F.
- Dây điện cực biopolar/unipolar các kích cỡ 4F, 5F, 6F và cáp nối cùng loại.
- Dung dịch NaCl 0,9%.
- Dung dich gây tê tại chỗ: Novocain 2%.
- Bơm tiêm nhựa dùng 01 lần: 10ml: 4 chiếc; 5ml: 1 chiếc.
- Kim chọc mạch: 02 chiếc.
- Gạc vô khuẩn, khăn mổ vuông, găng tay vô khuẩn các cỡ.
- Bơm tiêm đặc biệt bơm thuốc cản quang và thuốc cản quang chỉ dùng cho những trường hợp cần thiết.
- Băng ép cầm máu dùng khi kết thúc thủ thuật.
3. Người bệnh
- Người bệnh được chỉ định thăm dò điện sinh lý tim theo yêu cầu lâm sàng.
- Trước khi tiến hành thủ thuật, bác sĩ thăm khám người bệnh cẩn thận, giải thích đầy đủ cho người bệnh, phát hiện các chống chỉ định, làm các xét nghiệm cần thiết. Vệ sinh cá nhân và viết cam kết thủ thuật.
V. CÁC BƯỚC TIẾN HÀNH
- Kiểm tra hồ sơ bệnh án có đầy đủ điều kiện để tiến hành thủ thuật.
- Kiểm tra đúng người bệnh và đúng chỉ định.
- Thực hiện kỹ thuật:
- Đường vào có thể qua đường tĩnh mạch lớn như: tĩnh mạch đùi, tĩnh mạch dưới đòn, tĩnh mạch cảnh.
- Đưa điện cực qua tĩnh mạch trên vào trong buồng tim: buồng nhĩ phải hoặc thất phải.
- Kích thích nhĩ và thất theo chương trình, ghi lại những thông số hoạt động điện của tâm nhĩ và tâm thất dưới điều kiện cơ bản và trong điều kiện kích thích bằng thuốc hoặc bằng điện.
- Phát hiện các rối loạn nhịp hoặc bất thường điện học trong buồng tim.
- Kết thúc thủ thuật rút điện cực và rút introduce.
- Băng ép cầm máu vô khuẩn vị trí chọc mạch.
VI. THEO DÕI
- Sau khi thăm dò điện sinh lý tim người bệnh tiếp tục được theo dõi tiếp tại phòng điều trị tích cực.
- Người bệnh được theo dõi nhịp tim, huyết áp, nhịp thở, SpO2, nhiệt độ liên tục trong 24h sau thăm dò điện sinh lý tim.
VII. TAI BIẾN VÀ XỬ TRÍ
- Ngừng tim vô tâm thu: Ép tim ngoài lồng ngực, tạo nhịp tạm thời. Đề phòng phải có hệ thống theo dõi hoạt động tôtd, chú ý theo dõi người bệnh.
- Rung thất: Bình tĩnh sốc điện với liều điện 150 - 200J (Biphasic) hoặc 200 - 300J (monophasic).
- Cường phế vị: lập tức nâng 2 chân người bệnh vuông góc với bàn can thiệp 900, Atropine tĩnh mạch, truyền dịch nhanh. Đề phòng giải thích để người bệnh an tâm, chuẩn bị gây tê tại chỗ, giảm đau tốt.
- Tắc mạch do cục máu đông mới hình thành: dự phòng bằng Heparin tĩnh mạch 2000 - 5000UI, không để cục máu đông trong lòng introduce.
- Chảy máu, gây tụ máu tại vùng chọc kim: Băng ép, kiểm tra không chảy máu, mạch dưới chỗ băng ép rõ, không tê. Ghi chép đầy đủ rõ ràng những điều cần chú ý theo dõi vào hồ sơ.
- Thủng tim, ép tim cấp: bình tĩnh truyền dịch nhanh nâng huyết áp, kiểm tra lại lượng dichj màng tim bằng soi XQ và siêu âm tim, chọc hút dẫn lưu kín dịch màng tim . Theo dõi sát cần thiết chuyển ngoại khoa tim mạch khâu cầm máu. Đề phòng: tiến hành thận trọng từng bước, luôn luôn soi XQ kiểm tra vị trí điện cực di chuyển trong buồng tim và lòng mạch.
TÀI LIỆU THAM KHẢO
Khuyến cáo về Thăm dò điện sinh lý tim và điều trị rối loạn nhịp tim của Hội Tim mạch Việt Nam năm 2010.
KÍCH THÍCH TIM VƯỢT TẦN SỐ ĐIỀU TRỊ LOẠN NHỊP
I. ĐẠI CƯƠNG
Tạo nhịp vượt tần số (kích thích tim vượt tần số) là một biện pháp Điều trị cơ bản, trực tiếp để cắt các cơn nhịp nhanh mà các biện pháp điều trị cấp cứu khác không có hiệu quả. Đồng thời tạo nhịp vượt tần số cũng là phương pháp cơ bản cho việc phát triển kỹ thuật can thiệp điều trị rối loạn nhịp tim như điều trị bằng Radio frequency (RF) hay cấy máy tạo nhịp tim vĩnh viễn,….
II. CHỈ ĐỊNH
1. Cơn nhịp nhanh trên thất:
- Cơn nhịp nhanh kịch phát trên thất.
- Cơn cuồng nhĩ đáp ứng thất nhanh.
- Cơn rung nhĩ đáp ứng thất nhanh.
- Cơn nhịp nhanh nhĩ.
2. Cơn nhịp nhanh thất bền bỉ.
III. CHỐNG CHỈ ĐỊNH
Không có chống chỉ định tuyệt đối.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 Bác sĩ trực tiếp làm thủ thuật.
- 01 điều dưỡng phụ giúp.
- 01 kỹ thuật viên hoặc 01 kĩ sư của buồng máy chụp mạch (nếu thực hiện tại phòng máy chụp mạch).
2. Phương tiện
- Giường cấp cứu.
- Thuốc cấp cứu: đủ các thuốc cấp cứu thiết yếu về tim mạch và nội khoa nói chung.
- Máy chụp, chiếu X Quang có màn tăng sáng.
- Máy sốc điện, tạo nhịp tim tạm thời, hệ thống monitor theo dõi trong suốt quá trình làm thủ thuật.
- Dây điện cực và cable nối có khả năng nhận tín hiệu điện trong buồng tim và có khả năng dẫn xung kích thích từ máy tạo nhịp tim.
- Máy tạo nhịp có chức năng tạo nhịp vượt tần số với kích thích tạo nhịp tim từ 150 - 400 ck/phút.
- Introduce 5F, 6F.
- Dây điện cực biopolar/unipolar các kích cỡ 4F, 5F, 6F và cáp nối cùng loại.
- Dung dịch NaCl 0,9%.
- Dung dich gây tê tại chỗ: Novocain 2%.
- Bơm tiêm nhựa dùng 01 lần: 10ml: 2 chiếc; 5ml: 1 chiếc.
- Kim chọc mạch: 01 chiếc.
- Gạc vô khuẩn, khăn mổ vuông, găng tay vô khuẩn các cỡ.
- Bơm tiêm đặc biệt bơm thuốc cản quang và thuốc cản quang chỉ dùng cho những trường hợp cần thiết.
- Băng ép cầm máu dùng khi kết thúc thủ thuật.
3. Người bệnh
- Người bệnh được chỉ định tạo nhịp vượt tần số theo yêu cầu lâm sàng.
- Trước khi tiến hành thủ thuật, bác sĩ thăm khám người bệnh cẩn thận, giải thích đầy đủ cho người bệnh, làm các xét nghiệm cần thiết. Vệ sinh cá nhân và viết cam kết thủ thuật.
4. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ bệnh án theo quy định chung.
2. Kiểm tra người bệnh có đúng chỉ định và đã giải thích đầy đủ thông tin với người bệnh và người nhà người bệnh.
3. Tiến hành thủ thuật:
- Đường vào có thể qua đường tĩnh mạch lớn như: tĩnh mạch cảnh, tĩnh mạch dưới đòn, tĩnh mạch đùi.
- Đưa điện cực qua tĩnh mạch trên vào trong buồng tim: buồng nhĩ phải hoặc thất phải tùy theo mục đích tạo nhịp vượt tần số tại buồng nhĩ hay buồng thất.
- Đưa điện cực từ từ vào buồng tim cho đến khi nhận thấy tín hiệu điện học của nhĩ phải hay thất phải trên monitor theo dõi.
- Nếu dưới màn tăng sáng việc đưa điện cực vào buồng nhĩ hay buồng thất sẽ thuận lợi hơn.
- Tiến hành tạo nhịp vượt tần số với tần số nhanh hơn tần số tim hiện tại (thông thường nhanh hơn 10 chu kỳ). Có thể tăng dần tần số cho đến khi cắt được cơn nhịp nhanh. Chú ý với nhịp nhanh thất khi tạo nhịp vượt tần số không tạo nhịp quá nhanh (trên 250 chu kỳ / phút). Mỗi chu kỳ tạo nhịp vượt tần số từ 5 đến 10 nhịp.
- Khi cắt được cơn nhịp nhanh có thể lưu lại điện cực để tạo nhịp vượt tần số nêu cơn nhịp nhanh tái phát.
- Trong một số trường hợp tạo nhịp vượt tần số không cắt được cơn nhịp nhanh có thể áp dụng các biện pháp điều trị khác.
VI. THEO DÕI
- Sau khi tạo nhịp vượt tần số người bệnh tiếp tục được theo dõi tiếp tại phòng điều trị tích cực.
- Người bệnh được theo dõi nhịp tim, huyết áp, nhịp thở, SpO2, nhiệt độ liên tục trong 24h sau thủ thuật.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Ngừng tim vô tâm thu: Ép tim ngoài lồng ngực, tạo nhịp tạm thời. Đề phòng phải có hệ thống theo dõi hoạt động tốt, chú ý theo dõi người bệnh.
2. Rung thất: Bình tĩnh sốc điện với liều điện 150 - 200J (Biphasic) hoặc 200 - 300J (monophasic).
3. Cường phế vị: lập tức nâng 2 chân người bệnh vuông góc với bàn can thiệp 900, Atropine tĩnh mạch, truyền dịch nhanh. Đề phòng giải thích để người bệnh an tâm, chuẩn bị gây tê tại chỗ, giảm đau tốt.
4. Tắc mạch do cục máu đông mới hình thành: dự phòng bằng Heparin tĩnh mạch 2000 - 5000UI, không để cục máu đông trong lòng introduce.
5. Chảy máu, gây tụ máu tại vùng chọc kim: Băng ép, kiểm tra không chảy máu, mạch dưới chỗ băng ép rõ, không tê. Ghi chép đầy đủ rõ ràng những điều cần chú ý theo dõi vào hồ sơ.
6. Thủng tim, ép tim cấp: bình tĩnh truyền dịch nhanh nâng huyết áp, kiểm tra lại lượng dichj màng tim bằng soi XQ và siêu âm tim, chọc hút dẫn lưu kín dịch màng tim . Theo dõi sát cần thiết chuyển ngoại khoa tim mạch khâu cầm máu. Đề phòng: tiến hành thận trọng từng bước, luôn luôn soi XQ kiểm tra vị trí điện cực di chuyển trong buồng tim và lòng mạch.
TÀI LIỆU THAM KHẢO:
Khuyến cáo về thăm dò điện sinh lý tim và điều trị rối loạn nhịp tim của Hội Tim mạch Việt Nam năm 2010.
GHI ĐIỆN TIM QUA CHUYỂN ĐẠO THỰC QUẢN
I. ĐẠI CƯƠNG
Điện tâm đồ chuyển đạo thực quản là một phương pháp thăm dò không chảy máu trong chẩn đoán một số rối loạn nhịp tim.
Do thực quản nằm ngay sát phía sau nhĩ trái, trong trường hợp sóng P ở chuyển đạo bề mặt không xác định được, với việc đưa một dây điện cực vào thực quản, ở nơi tiếp giáp với tâm nhĩ trái để ghi được điện đồ nhĩ (tương đương sóng P ở điện tâm đồ thường quy) với biên độ lớn hơn nhằm giúp cho việc chẩn đoán một số rối loạn nhịp tim.
II. CHỈ ĐỊNH
- Trong cơn nhịp nhanh có QRS giãn rộng: chẩn đoán phân biệt NNT (nhịp nhanh thất) với NNTT ( nhịp nhanh trên thất) có dẫn truyền lệch hướng hoặc có blốc nhánh từ trước.
- Chẩn đoán cơ chế của cơn NNTT.
- Chẩn đoán phân biệt cơn cuồng nhĩ không điển hình với cơn NNTT.
- Tạo nhịp vượt tần số để cắt một số loại nhịp nhanh kịch phát, nhất là cơn NNTT và cơn cuồng nhĩ.
- Tạo nhịp tạm thời trong một số trường hợp đặc biệt.
III. CHỐNG CHỈ ĐỊNH
Khi có tổn thương vùng hầu họng hay thực quản.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 kỹ thuật viên hoặc điều dưỡng nội khoa.
- 01 Bác sĩ thực hiện kỹ thuật và đọc kết quả điện tâm đồ.
2. Phương tiện
- Giường bệnh: 01 chiếc.
- Máy theo dõi điện tim, có thể ghi điện tâm đồ.
- Có hệ thống chống nhiễu tốt.
- Các chất dẫn điện (gel) hoặc nước muối sinh lý 0,9%.
- Dây điện cực chuyên biệt hoặc có thể dùng dây điện cực tạm thời loại đặt qua đường tĩnh mạch.
- Ống sonde dạ dày.
- Giấy ghi điện tâm đồ tiêu chuẩn: 25mm/s; 50mm/s; 100ms/s.
- Giấy dán kết quả điện tâm đồ.
3. Người bệnh
- Được giải thích về cách tiến hành kỹ thuật.
- Nằm yên tĩnh, không cử động.
- Nếu người bệnh lo lắng quá hoặc kích thích vật vã thì có thể dùng thuốc an thần.
V. CÁC BƯỚC TIẾN HÀNH
1. Người bệnh nằm ngửa trên giường bệnh và được dán các điện cực để ghi ĐTĐ 12 chuyển đạo.
2. Đặt ống sonde dạ dày ( đối với trường hợp sử dụng loại dây điện cực qua đường tĩnh mạch).
3. Dây điện cực được đưa vào trong thực quản qua đường mũi, có thể đưa trực tiếp với dây điện cực chuyên dụng hoặc luồn qua ống sonde dạ dày với dây điện cực sử dụng qua đường tĩnh mạch. Dây điện cực này được đưa sao cho đầu dây điện cực vào đến chỗ nối giữa 2/3 trên với 1/3 dưới thực quản, thông thường cách lỗ mũi khoảng 40cm. Tuy nhiên khoảng cách này có thể khác nhau phụ thuộc vào chiều cao của từng người. Chiều dài dây tính từ lỗ mũi được tính dựa vào công thức OLID (cm)= 0,25x chiều cao (cm)- 7cm. Điều chỉnh dây điện cực sao cho điện thế nhĩ thu được là rõ và lớn nhất.
4. Ghi điện tâm đồ đồng thời với điện tâm đồ 12 chuyển đạo.
5. In và đọc kết quả điện tâm đồ trước khi đưa cho người bệnh.
VI. TAI BIẾN VÀ XỬ TRÍ
Thường là an toàn hầu như không có biến chứng.
TÀI LIỆU THAM KHẢO
1. Esophageal pacing: a diagnostic and therapeutic tool. Circulation 65:336-341.1982.
2. Transesophageal recording. In Cardiac electrophysiology from cell to bedside. 2nd Edition: 1112-1115. 1995.
ĐIỀU TRỊ RỐI LOẠN NHỊP TIM BẰNG SÓNG TẦN SỐ RADIO
I. ĐẠI CƯƠNG
Điều trị nhịp nhanh nhĩ và cuồng nhĩ điển hình bằng sóng Radio frequency (RF) là một phương pháp điều trị can thiệp tim mạch hiện đại, ưu việt mà các phương pháp điều trị khác như dùng thuốc hay phẫu thuật không thể đạt được hiệu quả tối ưu. Tỷ lệ điều trị thành công rối loạn nhịp này bằng sóng Radio frequency khoảng 80 - 90%.
II. CHỈ ĐỊNH
Tất cả các trường hợp nhịp nhanh nhĩ hoặc cuồng nhĩ có hoặc không có bệnh lý tim thực tổn.
III. CHỐNG CHỈ ĐỊNH
1. Rối loạn đông máu.
2. Nhồi máu cơ tim cấp.
3. Viêm cơ tim cấp.
4. Nhiễm khuẩn cấp.
5. Bệnh nhân quá lo sợ không cộng tác với thầy thuốc.
IV. CHUẨN BỊ
1. Người thực hiện
02 Bác sĩ trực tiếp thăm dò điện sinh lý tim và điều trị RF, 1 bác sĩ chính, 1 bác sĩ trợ thủ, 2 kỹ thuật viên trực tiếp phục vụ và theo dõi, ghi chép các kết quả trong quá trình thủ thuật. 01 kỹ thuật viên hoặc 01 kĩ sư của buồng máy chụp mạch.
2. Phương tiện
- Introduce 5F, 6F, 7F, 8F.
- Dây điện cực biopolar/unipolar các kích cỡ 4F, 5F, 6F và cáp nối cùng loại.
- Dây điện cực chẩn đoán HALO 10 cực Bipolar có thể điều chỉnh được độ cong.
- Điện cực đốt RF kích cỡ 5F, 6F, 7F một hướng hoặc 2 hướng với đầu đốt 4mm hoặc 8mm có / không có hệ thống phun nước kiểm soát nhiệt ở xung quanh đầu đốt.
- Dung dịch NaCl 0,9%.
- Dung dich gây tê tại chỗ: Novocain 2%.
- Bơm tiêm nhựa dùng 01 lần: 10ml: 4 chiếc; 5ml: 1 chiếc.
- Kim chọc mạch: 02 chiếc.
- Gạc vô khuẩn, khăn mổ vuông, găng tay vô khuẩn các cỡ.
- Bơm tiêm đặc biệt bơm thuốc cản quang và thuốc cản quang chỉ dùng cho những trường hợp cần thiết.
- Băng ép cầm máu dùng khi kết thúc thủ thuật.
- Phòng tim mạch can thiệp đủ rộng, thoáng, bác sĩ và kỹ thuật viên đi lại thuận tiện, xây dựng theo quy trình riêng có hệ thống điều hòa không khí, có hệ thống cung cấp ôxy.
- Thuốc cấp cứu: đủ các thuốc cấp cứu thiết yếu về tim mạch và nội khoa nói chung.
- Thuốc dùng trong Thăm dò điện sinh lý tim: Isoproterenol TM, Procainamide TM, Adenosine TM, Atropine TM.
- Thuốc chống đông: Heparine và thuốc trung hòa Heparine: protamine sulphat.
- Máy chụp mạch kỹ thuật số một bình diện hoặc 2 bình diện đồng bộ có khả năng chuyển động nghiêng phải, nghiêng trái.
- Máy sốc điện, tạo nhịp tim tạm thời, hệ thống monitor theo dõi trong suốt quá trình làm thủ thuật.
3. Hệ thống máy thăm dò điện sinh lý tim
- Máy kích thích tim theo chương trình, có khả năng nhận cảm QRS.
- Hệ thống thăm dò điện sinh lý tim với: thiết bị ghi nhận tín hiệu trong buồng tim và điện tâm đồ bề mặt: tối thiểu 20 kênh có thể hiệu chỉnh biên độ và cường độ tín hiệu; tốc độ theo dõi từ 25 đến 300mm/s. Các tín hiệu thu được có thể mã hóa màu sắc khác nhau. Màn hình theo dõi có thể dừng lại được để đo các thông số (ms).
4. Máy đốt tạo năng lượng sóng Radiofrequency
Máy có thể tương thích với nhiều loại catheter đốt RF.
5. Người bệnh
- Người bệnh được chỉ định điều trị bằng sóng Radio frequency theo yêu cầu lâm sàng.
- Trước khi tiến hành thủ thuật, bác sĩ thăm khám người bệnh cẩn thận, giải thích đầy đủ cho người bệnh, phát hiện các chống chỉ định, làm các xét nghiệm cần thiết. Vệ sinh cá nhân và viết cam kết thủ thuật.
6. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
- Kiểm tra hồ sơ bệnh án có đầy đủ điều kiện để tiến hành thủ thuật.
- Kiểm tra đúng người bệnh và đúng chỉ định.
- Thực hiện kỹ thuật:
- Đường vào có thể qua đường tĩnh mạch lớn như: tĩnh mạch đùi, tĩnh mạch dưới đòn, tĩnh mạch cảnh.
- Đưa điện cực qua tĩnh mạch trên vào trong buồng tim: buồng nhĩ phải hoặc thất phải.
- Kích thích nhĩ và thất theo chương trình, ghi lại những thông số hoạt động điện của tâm nhĩ và tâm thất dưới điều kiện cơ bản và trong điều kiện kích thích bằng thuốc hoặc bằng điện.
- Phát hiện cơn nhịp nhanh nhĩ hoặc cuồng nhĩ và cơ chế khởi phát cơn.
- Lập bản đồ xác định vị trí gây cơn nhịp nhanh hay cuồng nhĩ.
- Triệt đốt bằng năng lượng sóng có tần số Radio ở vị trí đích.
- Đánh giá kết quả ngay sau khi triệt đốt thành công.
- Kết thúc thủ thuật rút điện cực và rút introduce.
- Băng ép cầm máu vô khuẩn vị trí chọc mạch.
VI. THEO DÕI
- Sau khi thăm dò điện sinh lý tim người bệnh tiếp tục được theo dõi tiếp tại phòng điều trị tích cực.
- Người bệnh được theo dõi nhịp tim, huyết áp, nhịp thở, SpO2, nhiệt độ liên tục trong 24h sau thăm dò điện sinh lý tim.
VII. TAI BIẾN VÀ XỬ TRÍ
- Ngừng tim vô tâm thu: Ép tim ngoài lồng ngực, tạo nhịp tạm thời. Đề phòng phải có hệ thống theo dõi hoạt động tôtd, chú ý theo dõi người bệnh.
- Rung thất: Bình tĩnh sốc điện với liều điện 150 - 200J (Biphasic) hoặc 200 - 300J (monophasic).
- Cường phế vị: lập tức nâng 2 chân người bệnh vuông góc với bàn can thiệp 900, Atropine tĩnh mạch, truyền dịch nhanh. Đề phòng giải thích để người bệnh an tâm, chuẩn bị gây tê tại chỗ, giảm đau tốt.
- Tắc mạch do cục máu đông mới hình thành: dự phòng bằng Heparin tĩnh mạch 2000 - 5000UI, không để cục máu đông trong lòng introduce.
- Chảy máu, gây tụ máu tại vùng chọc kim: Băng ép, kiểm tra không chảy máu, mạch dưới chỗ băng ép rõ, không tê. Ghi chép đầy đủ rõ ràng những điều cần chú ý theo dõi vào hồ sơ.
- Thủng tim, ép tim cấp: bình tĩnh truyền dịch nhanh nâng huyết áp, kiểm tra lại lượng dichj màng tim bằng soi XQ và siêu âm tim, chọc hút dẫn lưu kín dịch màng tim . Theo dõi sát cần thiết chuyển ngoại khoa tim mạch khâu cầm máu. Đề phòng: tiến hành thận trọng từng bước, luôn luôn soi XQ kiểm tra vị trí điện cực di chuyển trong buồng tim và lòng mạch.
TÀI LIỆU THAM KHẢO
Khuyến cáo về Thăm dò điện sinh lý tim và điều trị rối loạn nhịp tim của Hội Tim mạch Việt Nam năm 2010
ĐIỀU TRỊ RỐI LOẠN NHỊP TIM BẰNG SÓNG TẦN SỐ RADIO
I. ĐẠI CƯƠNG
Điều trị rối loạn nhịp thất bằng sóng Radio frequency (RF) là một phương pháp điều trị can thiệp tim mạch hiện đại, ưu việt mà các phương pháp điều trị khác như dùng thuốc hay phẫu thuật không thể đạt được hiệu quả tối ưu. Tỷ lệ điều trị thành công rối loạn nhịp thất bằng sóng Radio frequency khoảng 80 - 90%.
II. CHỈ ĐỊNH
Tất cả các trường hợp rối loạn nhịp thất đã được điều trị nội khoa không thành công.
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu.
- Nhồi máu cơ tim cấp.
- Viêm cơ tim cấp.
- Nhiểm khuẩn cấp.
- Bệnh nhân quá lo sợ không cộng tác với thầy thuốc.
IV. CHUẨN BỊ
1. Người thực hiện
02 Bác sĩ trực tiếp thăm dò điện sinh lý tim và điều trị RF, 1 bác sĩ chính, 1 bác sĩ trợ thủ, 2 kỹ thuật viên trực tiếp phục vụ và theo dõi, ghi chép các kết quả trong quá trình thủ thuật. 01 kỹ thuật viên hoặc 01 kĩ sư của buồng máy chụp mạch.
2. Phương tiện
- Introduce 5F, 6F, 7F, 8F.
- Dây điện cực biopolar/unipolar các kích cỡ 4F, 5F, 6F và cáp nối cùng loại.
- Dây điện cực chẩn đoán HALO 10 cực Bipolar có thể điều chỉnh được độ cong.
- Điện cực đốt RF kích cỡ 5F, 6F, 7F một hướng hoặc 2 hướng với đầu đốt 4mm hoặc 8mm có / không có hệ thống phun nước kiểm soát nhiệt ở xung quanh đầu đốt.
- Dung dịch NaCl 0,9%.
- Dung dich gây tê tại chỗ: Novocain 2%.
- Bơm tiêm nhựa dùng 01 lần: 10ml: 4 chiếc; 5ml: 1 chiếc.
- Kim chọc mạch: 02 chiếc.
- Gạc vô khuẩn, khăn mổ vuông, găng tay vô khuẩn các cỡ.
- Bơm tiêm đặc biệt bơm thuốc cản quang và thuốc cản quang chỉ dùng cho những trường hợp cần thiết.
- Băng ép cầm máu dùng khi kết thúc thủ thuật.
- Phòng tim mạch can thiệp đủ rộng, thoáng, bác sĩ và kỹ thuật viên đi lại thuận tiện, xây dựng theo quy trình riêng có hệ thống điều hòa không khí, có hệ thống cung cấp ôxy.
- Thuốc cấp cứu: đủ các thuốc cấp cứu thiết yếu về tim mạch và nội khoa nói chung.
- Thuốc dùng trong Thăm dò điện sinh lý tim: Isoproterenol TM, Procainamide TM, Adenosine TM, Atropine TM.
- Thuốc chống đông: Heparine và thuốc trung hòa Heparine: protamine sulphat.
- Máy chụp mạch kỹ thuật số một bình diện hoặc 2 bình diện đồng bộ có khả năng chuyển động nghiêng phải, nghiêng trái.
- Máy sốc điện, tạo nhịp tim tạm thời, hệ thống monitor theo dõi trong suốt quá trình làm thủ thuật.
3. Hệ thống máy thăm dò điện sinh lý tim
- Máy kích thích tim theo chương trình, có khả năng nhận cảm QRS.
- Hệ thống thăm dò điện sinh lý tim với: thiết bị ghi nhận tín hiệu trong buồng tim và điện tâm đồ bề mặt: tối thiểu 20 kênh có thể hiệu chỉnh biên độ và cường độ tín hiệu; tốc độ theo dõi từ 25 đến 300mm/s. Các tín hiệu thu được có thể mã hóa màu sắc khác nhau. Màn hình theo dõi có thể dừng lại được để đo các thông số (ms).
4. Máy đốt tạo năng lượng sóng Radiofrequency
Máy có thể tương thích với nhiều loại catheter đốt RF.
5. Người bệnh
- Người bệnh được chỉ định điều trị bằng sóng Radio frequency theo yêu cầu lâm sàng.
- Trước khi tiến hành thủ thuật, bác sĩ thăm khám người bệnh cẩn thận, giải thích đầy đủ cho người bệnh, phát hiện các chống chỉ định, làm các xét nghiệm cần thiết. Vệ sinh cá nhân và viết cam kết thủ thuật.
6. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
- Kiểm tra hồ sơ bệnh án có đầy đủ điều kiện để tiến hành thủ thuật.
- Kiểm tra đúng người bệnh và đúng chỉ định.
- Thực hiện kỹ thuật:
- Đường vào có thể qua đường tĩnh mạch lớn như: tĩnh mạch đùi, tĩnh mạch dưới đòn, tĩnh mạch cảnh.
- Đưa điện cực qua tĩnh mạch trên vào trong buồng tim: buồng nhĩ phải hoặc thất phải.
- Kích thích nhĩ và thất theo chương trình, ghi lại những thông số hoạt động điện của tâm nhĩ và tâm thất dưới điều kiện cơ bản và trong điều kiện kích thích bằng thuốc hoặc bằng điện.
- Phát hiện cơn nhịp nhanh thất hoặc các ngoại tâm thu thất và cơ chế khởi phát.
- Lập bản đồ xác định vị trí gây rối loạn nhịp thất.
- Triệt đốt bằng năng lượng sóng có tần số Radio ở vị trí đích.
- Đánh giá kết quả ngay sau khi triệt đốt thành công.
- Kết thúc thủ thuật rút điện cực và rút introduce.
- Băng ép cầm máu vô khuẩn vị trí chọc mạch.
VI. THEO DÕI
- Sau khi thăm dò điện sinh lý tim người bệnh tiếp tục được theo dõi tiếp tại phòng điều trị tích cực.
- Người bệnh được theo dõi nhịp tim, huyết áp, nhịp thở, SpO2, nhiệt độ liên tục trong 24giờ sau thăm dò điện sinh lý tim.
VII. TAI BIẾN VÀ XỬ TRÍ
- Ngừng tim vô tâm thu: Ép tim ngoài lồng ngực, tạo nhịp tạm thời. Đề phòng phải có hệ thống theo dõi hoạt động tốt, chú ý theo dõi người bệnh.
- Rung thất: Bình tĩnh sốc điện với liều điện 150 - 200J (Biphasic) hoặc 200 - 300J (monophasic).
- Cường phế vị: lập tức nâng 2 chân người bệnh vuông góc với bàn can thiệp 900, Atropine tĩnh mạch, truyền dịch nhanh. Đề phòng giải thích để người bệnh an tâm, chuẩn bị gây tê tại chỗ, giảm đau tốt.
- Tắc mạch do cục máu đông mới hình thành: dự phòng bằng Heparin tĩnh mạch 2000 - 5000UI, không để cục máu đông trong lòng introduce.
- Chảy máu, gây tụ máu tại vùng chọc kim: Băng ép, kiểm tra không chảy máu, mạch dưới chỗ băng ép rõ, không tê. Ghi chép đầy đủ rõ ràng những điều cần chú ý theo dõi vào hồ sơ.
- Thủng tim, ép tim cấp: bình tĩnh truyền dịch nhanh nâng huyết áp, kiểm tra lại lượng dichj màng tim bằng soi XQ và siêu âm tim, chọc hút dẫn lưu kín dịch màng tim . Theo dõi sát cần thiết chuyển ngoại
khoa tim mạch khâu cầm máu. Đề phòng: tiến hành thận trọng từng bước, luôn luôn soi XQ kiểm tra vị trí điện cực di chuyển trong buồng tim và lòng mạch.
TÀI LIỆU THAM KHẢO
Khuyến cáo về Thăm dò điện sinh lý tim và điều trị rối loạn nhịp tim của Hội Tim mạch Việt Nam năm 2010.
ĐIỀU TRỊ RỐI LOẠN NHỊP TIM BẰNG SÓNG TẦN SỐ RADIO
I. ĐẠI CƯƠNG
Điều trị nhịp nhanh trên thất bằng sóng Radio frequency (RF) là một phương pháp điều trị can thiệp tim mạch hiện đại, ưu việt mà các phương pháp điều trị khác như dùng thuốc hay phẫu thuật không thể đạt được hiệu quả tối ưu. Tỷ lệ điều trị thành công nhịp nhanh trên thất bằng sóng Radio frequency khoảng 90 - 98%.
II. CHỈ ĐỊNH
Tất cả người bệnh có cơn nhịp nhanh trên thất có hoặc không có bệnh tim thực tổn.
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu.
- Nhồi máu cơ tim cấp.
- Viêm cơ tim cấp.
- Nhiễm khuẩn cấp.
- Người bệnh quá lo sợ không cộng tác với thầy thuốc.
IV. CHUẨN BỊ
1. Người thực hiện
02 Bác sĩ trực tiếp thăm dò điện sinh lý tim và điều trị RF, 1 bác sĩ chính, 1 bác sĩ trợ thủ, 2 kỹ thuật viên trực tiếp phục vụ và theo dõi, ghi chép các kết quả trong quá trình thủ thuật. 01 kỹ thuật viên hoặc 01 kĩ sư của buồng máy chụp mạch.
2. Phương tiện
- Introduce 5F, 6F, 7F, 8F.
- Dây điện cực biopolar/unipolar các kích cỡ 4F, 5F, 6F và cáp nối cùng loại.
- Dây điện cực chẩn đoán HALO 10 cực Bipolar có thể điều chỉnh được độ cong.
- Điện cực đốt RF kích cỡ 5F, 6F, 7F một hướng hoặc 2 hướng với đầu đốt 4mm hoặc 8mm có / không có hệ thống phun nước kiểm soát nhiệt ở xung quanh đầu đốt.
- Dung dịch NaCl 0,9%.
- Dung dich gây tê tại chỗ: Novocain 2%.
- Bơm tiêm nhựa dùng 01 lần: 10ml: 4 chiếc; 5ml: 1 chiếc.
- Kim chọc mạch: 02 chiếc.
- Gạc vô khuẩn, khăn mổ vuông, găng tay vô khuẩn các cỡ.
- Bơm tiêm đặc biệt bơm thuốc cản quang và thuốc cản quang chỉ dùng cho những trường hợp cần thiết.
- Băng ép cầm máu dùng khi kết thúc thủ thuật.
- Phòng tim mạch can thiệp đủ rộng, thoáng, bác sĩ và kỹ thuật viên đi lại thuận tiện, xây dựng theo quy trình riêng có hệ thống điều hòa không khí, có hệ thống cung cấp ôxy.
- Thuốc cấp cứu: đủ các thuốc cấp cứu thiết yếu về tim mạch và nội khoa nói chung.
- Thuốc dùng trong Thăm dò điện sinh lý tim: Isoproterenol TM, Procainamide TM, Adenosine TM, Atropine TM.
- Thuốc chống đông: Heparine và thuốc trung hòa Heparine: protamine sulphat.
- Máy chụp mạch kỹ thuật số một bình diện hoặc 2 bình diện đồng bộ có khả năng chuyển động nghiêng phải, nghiêng trái.
- Máy sốc điện, tạo nhịp tim tạm thời, hệ thống monitor theo dõi trong suốt quá trình làm thủ thuật.
3. Hệ thống máy thăm dò điện sinh lý tim
- Máy kích thích tim theo chương trình, có khả năng nhận cảm QRS.
- Hệ thống thăm dò điện sinh lý tim với: thiết bị ghi nhận tín hiệu trong buồng tim và điện tâm đồ bề mặt: tối thiểu 20 kênh có thể hiệu chỉnh biên độ và cường độ tín hiệu; tốc độ theo dõi từ 25 đến 300mm/s. Các tín hiệu thu được có thể mã hóa màu sắc khác nhau. Màn hình theo dõi có thể dừng lại được để đo các thông số (ms).
4. Máy đốt tạo năng lượng sóng Radiofrequency
- Máy có thể tương thích với nhiều loại catheter đốt RF.
5. Người bệnh
- Người bệnh được chỉ định điều trị bằng sóng Radio frequency theo yêu cầu lâm sàng.
- Trước khi tiến hành thủ thuật, bác sĩ thăm khám người bệnh cẩn thận, giải thích đầy đủ cho người bệnh, phát hiện các chống chỉ định, làm các xét nghiệm cần thiết. Vệ sinh cá nhân và viết cam kết thủ thuật.
6. Hồ sơ bệnh án: hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
- Đường vào có thể qua đường tĩnh mạch lớn như: tĩnh mạch đùi, tĩnh mạch dưới đòn, tĩnh mạch cảnh.
- Đưa điện cực qua tĩnh mạch trên vào trong buồng tim: buồng nhĩ phải hoặc thất phải.
- Kích thích nhĩ và thất theo chương trình, ghi lại những thông số hoạt động điện của tâm nhĩ và tâm thất dưới điều kiện cơ bản và trong điều kiện kích thích bằng thuốc hoặc bằng điện.
- Phát hiện cơn nhịp nhanh kịch phát trên thất và cơ chế khởi phát cơn.
- Lập bản đồ xác định vị trí gây cơn nhịp nhanh.
- Triệt đốt bằng năng lượng sóng có tần số Radio ở vị trí đích.
- Đánh giá kết quả ngay sau khi triệt đốt thành công.
- Kết thúc thủ thuật rút điện cực và rút introduce.
- Băng ép cầm máu vô khuẩn vị trí chọc mạch.
VI. THEO DÕI
- Sau khi thăm dò điện sinh lý tim người bệnh tiếp tục được theo dõi tiếp tại phòng điều trị tích cực.
- Người bệnh được theo dõi nhịp tim, huyết áp, nhịp thở, SpO2, nhiệt độ liên tục trong 24giờ sau thăm dò điện sinh lý tim.
VII. TAI BIẾN VÀ XỬ TRÍ
- Ngừng tim vô tâm thu: Ép tim ngoài lồng ngực, tạo nhịp tạm thời. Đề phòng phải có hệ thống theo dõi hoạt động tôtd, chú ý theo dõi người bệnh.
- Rung thất: Bình tĩnh sốc điện với liều điện 150 - 200J (Biphasic) hoặc 200 - 300J (monophasic).
- Cường phế vị: lập tức nâng 2 chân người bệnh vuông góc với bàn can thiệp 900, Atropine tĩnh mạch, truyền dịch nhanh. Đề phòng giải thích để người bệnh an tâm, chuẩn bị gây tê tại chỗ, giảm đau tốt.
- Tắc mạch do cục máu đông mới hình thành: dự phòng bằng Heparin tĩnh mạch 2000 - 5000UI, không để cục máu đông trong lòng introduce.
- Chảy máu, gây tụ máu tại vùng chọc kim: Băng ép, kiểm tra không chảy máu, mạch dưới chỗ băng ép rõ, không tê. Ghi chép đầy đủ rõ ràng những điều cần chú ý theo dõi vào hồ sơ.
- Thủng tim, ép tim cấp: bình tĩnh truyền dịch nhanh nâng huyết áp, kiểm tra lại lượng dichj màng tim bằng soi XQ và siêu âm tim, chọc hút dẫn lưu kín dịch màng tim . Theo dõi sát cần thiết chuyển ngoại khoa tim mạch khâu cầm máu. Đề phòng: tiến hành thận trọng từng bước, luôn luôn soi XQ kiểm tra vị trí điện cực di chuyển trong buồng tim và lòng mạch.
TÀI LIỆU THAM KHẢO
Khuyến cáo về Thăm dò điện sinh lý tim và điều trị rối loạn nhịp tim của Hội Tim mạch Việt Nam năm 2010.
ĐIỀU TRỊ RUNG NHĨ BẰNG NĂNG LƯỢNG SÓNG TẦN SỐ RADIO SỬ DỤNG HỆ THỐNG LẬP BẢN ĐỒ BA CHIỀU GIẢI PHẪU- ĐIỆN HỌC CÁC BUỒNG TIM
I. ĐẠI CƯƠNG
Điều trị rung nhĩ bằng sóng Radio frequency (RF) qua catheter là một phương pháp điều trị can thiệp tim mạch hiện đại, ưu việt mà các phương pháp điều trị khác như dùng thuốc hay phẫu thuật không thể đạt được hiệu quả tối ưu. Tỷ lệ điều trị thành công rối loạn nhịp này bằng sóng Radio frequency khoảng 60 - 90%.
II. CHỈ ĐỊNH
Lựa chọn người bệnh rung nhĩ để triệt đốt
Chỉ định điều trị rung nhĩ bằng sóng RF phụ thuộc vào tình trạng lâm sàng và quyết định của người bệnh. Dựa và tính chất rối loạn nhịp trên lâm sàng để quyết định phương pháp điều trị phù hợp như: tần suất, thời gian xuất hiện, triệu chứng của người bệnh, hiệu quả của việc dùng thuốc phòng rối loạn nhịp cũng như là khả năng dung nạp với thuốc, các bệnh lý tim mạch kèm theo. Nhưng do hiệu quả phòng cơn của thuốc không cao (50 - 70%) nên điều trị bằng RF vẫn được coi là lựa chọn đầu tiên với những trường hợp đã có rung nhĩ cơn hoặc rung nhĩ bền bỉ.
Do đó, chỉ định của phương pháp triệt đốt rung nhĩ qua catheter cho tất cả các trường hợp điều trị nội khoa thất bại (ngoại trừ bệnh lý tim mạch có chỉ định phẫu thuật tim mở thì kết hợp phẫu thuật MAZE) trong việc phòng ngừa rung nhĩ tái phát có triệu chứng chưa buồng nhĩ trái chưa giãn quá nhiều (<50mm).
III. CHỐNG CHỈ ĐỊNH
1. Người bệnh suy tim nặng (Suy tim độ IV).
2. Rung nhĩ trên người bệnh mắc bệnh lý van tim có chỉ định phẫu thuật tim hở.
3. Nhiễm khuẩn cấp.
4. Rối loạn đông máu.
5. Huyết khối trong buồng tim.
6. Tai biến mạch máu não mới.
7. Nhĩ trái giãn quá nhiều (> 50mm).
8. Tuổi quá cao (>80 tuổi).
9. Rung nhĩ trên người bệnh có Hội chứng suy nút xoang bệnh lý.
10. Rung nhĩ trên người bệnh có Blốc nhĩ thất tiến triển.
11. Rung nhĩ trên người bệnh Basedow đang tiến triển.
12. Người bệnh quá lo sợ không cộng tác với thầy thuốc.
IV. CHUẨN BỊ
1. Người thực hiện
Kíp thăm dò điện sinh lý tim và điều trị RF gồm:
- 03 Bác sĩ trực tiếp thăm dò điện sinh lý tim và điều trị RF: 1 bác sĩ chính, 2 bác sĩ trợ giúp.
- 02 kỹ thuật viên trực tiếp phục vụ và theo dõi, ghi chép các kết quả trong quá trình thủ thuật.
- 01 kỹ thuật viên gây mê.
- 01 kỹ thuật viên hoặc 01 kĩ sư của buồng máy chụp mạch.
2. Phương tiện
2.1. Phòng chụp mạch kỹ thuật số xóa nền cơ bản
- Thuốc cấp cứu: đủ các thuốc cấp cứu thiết yếu về tim mạch và nội khoa nói chung.
- Thuốc dùng trong Thăm dò điện sinh lý tim: Isoproterenol TM, Procainamide TM, Adenosine TM, Atropine TM.
- Thuốc dùng trong gây mê và giảm đau: propofol, fentanine, mydazolam, perfangan, morphine,...
- Thuốc chống đông: Heparine và thuốc trung hòa Heparine: protamine sulphat.
- Máy chụp mạch kỹ thuật số một bình diện hoặc 2 bình diện đồng bộ có khả năng chuyển động nghiêng phải, nghiêng trái.
- Máy sốc điện, tạo nhịp tim tạm thời, hệ thống monitor theo dõi trong suốt quá trình làm thủ thuật.
2.2. Hệ thống máy thăm dò điện sinh lý tim
- Máy kích thích tim theo chương trình, có khả năng nhận cảm sóng QRS.
- Hệ thống thăm dò điện sinh lý tim với thiết bị ghi nhận tín hiệu trong buồng tim và điện tâm đồ bề mặt: tối thiểu 20 kênh có thể hiệu chỉnh biên độ và cường độ tín hiệu; tốc độ theo dõi từ 25 đến 300mm/s.
2.3. Máy đốt tạo năng lượng sóng Radiofrequency
Máy có thể tương thích với nhiều loại catheter đốt RF.
2.4. Hệ thống máy lập bản đồ nội mạc buồng tim 3 chiều
Có tính năng định vị 3 chiều lập bản đồ giải phẫu buồng tim kết hợp với bản đồ điện học và điện trở trong buồng tim.
2.5. Máy bơm nước cho điện cực đốt kiểm soát nhiệt
Máy bơm có khả năng hoạt động độc lập hoặc tự động kết hợp với máy đốt RF.
2.6. Dụng cụ và vật tư tiêu hao
- Dụng cụ mở đường vào mạch máu (Introduce) loại 5F, 6F, 7F, 8F.
- Dụng cụ mở đường mạch máu loại dài (Long sheath) kích cỡ SL0 để qua vách liên nhĩ.
- Kim chọc vách liên nhĩ Brockenbrough và mullin guidewide.
- Dây điện cực biopolar/unipolar các kích cỡ 5F, 6F và cáp nối cùng loại.
- Dây điện cực chẩn đoán LASSO 10 cực Bipolar có thể điều chỉnh linh hoạt từ bên ngoài để ghi nhận tín hiệu điện học trong buồng tim, khoảng cách giữa các cực là 2mm.
- Điện cực đốt RF có kiểm soát nhiệt độ kích cỡ 7F một hướng hoặc 2 hướng với đầu đốt 4mm hoặc 8mm có hệ thống phun nước kiểm soát nhiệt ở xung quanh đầu đốt. Điện cực đốt tương thích với hệ thống định vị 3 chiều và có khả năng điều khiển độ cong từ bên ngoài.
- Catheter multi purpose và catheter Amplaser để chụp buồng tim và các tĩnh mạch phổi.
- Dung dịch NaCl 0,9%.
- Dung dịch gây tê tại chỗ: Novocain 2%.
- Thuốc mê toàn thân: propofol, midazolam, fentanine.
- Bộ kít thử đông máu ACT nhanh.
- Bơm tiêm nhựa dùng 01 lần: 10ml: 4 chiếc; 5ml: 5 chiếc.
- Bơm tiêm cản quang có đầu xoáy cố định: 01 chiếc.
- Kim chọc mạch: 02 chiếc.
- Gạc vô khuẩn, khăn mổ vuông, găng tay vô khuẩn các cỡ.
- Bơm tiêm đặc biệt bơm thuốc cản quang và thuốc cản quang chỉ dùng cho những trường hợp cần thiết (Hệ thống bơm chụp buồng tim tự động).
- Băng ép cầm máu dùng khi kết thúc thủ thuật.
3. Người bệnh
- Trước khi tiến hành thủ thuật, bác sĩ thăm khám người bệnh cẩn thận, giải thích đầy đủ cho người bệnh, phát hiện các chống chỉ định, làm các xét nghiệm cần thiết.
- Người bệnh và người nhà viết cam kết thực hiện kỹ thuật can thiệp sau khi được giải thích đầy đủ về quy trình kỹ thuật.
- Người bệnh đã được tắm rửa, vệ sinh sạch sẽ và nhịn ăn trước khi làm can thiệp ít nhất 6 giờ.
4. Hồ sơ bệnh án
- Trước khi làm thủ thuật người bệnh phải được nhập viện điều trị nội trú với bệnh án đúng quy định điều trị nội trú của Bộ Y tế.
- Người bệnh có đủ các xét nghiệm cần thiết trước khi can thiệp: Xét nghiệm đông máu cơ bản, nhóm máu, công thức máu, sinh hóa máu, tổng phân tích nước tiểu, xét nghiệm HIV, HBsAg.
- Người bệnh được siêu âm tim qua thành ngực đánh giá kích thước và chức năng tim cũng như các bệnh tim thực thể.
- Người bệnh được siêu âm tim qua thực quản trong 48 giờ trước khi làm can thiệp để chắc chắn không có huyết khối trong các buồng tim đặc biệt ở nhĩ trái và tiểu nhĩ trái.
- Người bệnh phải được ghi Điện tâm đồ thường quy và Holter Điện tâm đồ 24 giờ.
- Người bệnh được chụp MSCT (ít nhất là 16 dãy) nhĩ trái và tĩnh mạch phổi làm cơ sở để dựng hình buồng tim khi can thiệp.
- Ngừng các thuốc chống rối loạn nhịp ít nhất gấp 2 lần thời gian bán hủy.
- Ngừng các thuốc chống đông máu như Aspirin, kháng Vitamin K trước ngày can thiệp 5 ngày, thay thế bằng Heparin trọng lượng phân tử thấp dự phòng huyết khối khi ngừng các loại thuốc trên.
V. CÁC BƯỚC TIẾN HÀNH
- Người bệnh nằm yên trên bàn can thiệp được thở ôxy hỗ trợ qua mask.
- Người bệnh được đặt các đường truyền tĩnh mạch ngoại biên để truyền muối, đường, thuốc giảm đau và thuốc gây mê.
- Đặt sonde tiểu theo dõi nước tiểu.
- Dán các điện cực theo dõi.
- Lắp đặt các điện cực của hệ thống định vị 3 chiều tim.
- Đường vào tim: Đưa các điện cực 5F, 6F vào xoang tĩnh mạch vành, vùng cao nhĩ phải, mỏm thất phải, bó His qua tĩnh mạch đùi phải và tĩnh mạch dưới đòn trái.
- Theo dõi huyết động bằng huyết áp liên tục có xâm nhập qua động mạch quay hoặc động mạch đùi.
- Chọc xuyên vách liên nhĩ bằng kim Brockenbrough và đưa dụng cụ mở đường máu loại dài từ tĩnh mạch đùi qua vách liên nhĩ sang nhĩ trái.
- Tiêm Heparine tĩnh mạch 100 UI/kg sau đó duy trì 30 - 50UI/kg/giờ. Theo dõi ACT mỗi 45 phút điều chỉnh liều Heparine sao cho ACT duy trì 300 - 400 giây.
- Đưa các ống thông multi purpose và Amplazer qua ống thông loại dài chụp buồng nhĩ trái và các tĩnh mạch phổi bằng thuốc cản quang dùng đường tĩnh mạch.
- Đưa điện cực Lasso 10 cực và Điện cực đốt tương thích với hệ thống máy dựng hình ba chiều buồng tim vào nhĩ trái để lập bản đồ nhĩ trái theo quy trình chuyên môn riêng biệt.
- Thăm dò điện sinh lý tim xác định các vị trí cần triệt đốt trong rung nhĩ.
- Triệt đốt bằng năng lượng sóng có tần số radio các vị trí đã xác định với mức năng lượng từ 25 - 35W, nhiệt độ từ 40 - 500C, điện trở 80 - 120 Ohm, với hệ thống khu trú nhiệt độ mô bằng nước bơm liên tục 15 - 25ml/phút.
- Sau khi triệt đốt thành công tiến hành thăm dò điện sinh lý tim để đánh giá kết quả sớm.
- Rút điện cực, rút các ống thông, ngừng thuốc mê, trung hòa Heparine bằng Protamine sulfat nếu cần thiết.
- Băng ép vô khuẩn cầm máu vị trí chọc mạch 6 - 8 giờ.
- Chuyển người bệnh về phòng theo dõi tích cực sau can thiệp 24 giờ.
VI. THEO DÕI
- Trong suốt quá trình can thiệp người bệnh luôn được theo dõi huyết áp xâm nhập liên tục, theo dõi điện tâm đồ liên tục, theo dõi SpO2, theo dõi nước tiểu.
- Theo dõi toàn trạng người bệnh phát hiện sớm biến chứng nếu xảy ra để kịp thời xử trí.
- Sau can thiệp người bệnh được theo dõi sát trong vòng 24 giờ phát hiện biến chứng, chảy máu,...
VII. TAI BIẾN VÀ XỬ TRÍ
1. Ngừng tim vô tâm thu: Ép tim ngoài lồng ngực, tạo nhịp tạm thời. Đề phòng phải có hệ thống theo dõi hoạt động tốt, chú ý theo dõi người bệnh.
2. Rung thất: Bình tĩnh sốc điện với liều điện 150 - 200J (Biphasic) hoặc 200 - 300J (monophasic).
3. Cường phế vị: lập tức nâng 2 chân người bệnh vuông góc với bàn can thiệp 900, Atropine tĩnh mạch, truyền dịch nhanh. Đề phòng giải thích để người bệnh an tâm, chuẩn bị gây tê tại chỗ, giảm đau tốt.
4. Tắc mạch do cục máu đông mới hình thành: dự phòng bằng Heparin tĩnh mạch 2000 - 5000UI, không để cục máu đông trong lòng introduce (sheath).
5. Chảy máu, gây tụ máu tại vùng chọc kim: Băng ép, kiểm tra không chảy máu, mạch dưới chỗ băng ép rõ, không tê. Ghi chép đầy đủ rõ ràng những điều cần chú ý theo dõi vào hồ sơ.
6. Thủng tim, ép tim cấp: bình tĩnh truyền dịch nhanh nâng huyết áp, kiểm tra lại lượng dịch màng tim bằng soi XQ và siêu âm tim, chọc hút dẫn lưu kín dịch màng tim. Theo dõi sát cần thiết chuyển ngoại khoa tim mạch khâu cầm máu. Đề phòng: tiến hành thận trọng từng bước, luôn luôn soi XQ kiểm tra vị trí điện cực di chuyển trong buồng tim và lòng mạch.
7. Dò nhĩ trái và thực quản khi đốt RF cần phải đề phòng biến chứng này bằng cách cố định điện cực và giảm cường độ đốt ở những vị trí thành sau nhĩ trái tiếp giáp với thực quản. Khi xảy ra biến chứng này cần phối hợp với ngoại khoa để mổ cấp cứu.
8. Hẹp tĩnh mạch phổi: hiếm xảy ra, phòng tránh biến chứng này bằng cách không đốt RF trong tĩnh mạch phổi. Đây là biến chứng muộn nên nếu phát hiện ra tùy mức độ hẹp tĩnh mạch phổi có thể can thiệp nong và đặt stent hoặc phẫu thuật tim.
TÀI LIỆU THAM KHẢO:
1. Khuyến cáo về Điện sinh lý tim và điều trị các rối loạn nhịp tim năm 2010, Phân Hội Điện sinh lý tim và tạo nhịp tim Việt Nam, Hội Tim mạch Việt Nam.
2. 2012 focused update of the ESC Guidelines for the management of atrial fibrillation An update of the 2010 ESC Guidelines for the management of atrial fibrillation Developed with the special contribution of the European Heart Rhythm Association.", European Heart Journal.
3. ACC/AHA/ESC 2006 Guidelines for the Management of Patients with Atrial Fibrillation: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the European Society of Cardiology Com- mittee for Practice Guidelines (Writing Committee to Revise the 2001 Guidelines for the Management of Patients With Atrial Fibrillation)", Circulation.
Chương III.
CÁC QUY TRÌNH SIÊU ÂM TIM - MẠCH SIÊU ÂM DOPPLER MẠCH MÁU
I. ĐẠI CƯƠNG
Bệnh tim mạch nói chung, và bệnh lý mạch máu nói riêng đang ngày một gia tăng. Sự phát triển mạnh mẽ của ngành tim mạch can thiệp cũng khiến các bác sỹ tim mạch quan tâm nhiều hơn đến vấn đề chẩn đoán sớm, và điều trị kịp thời các tổn thương tắc, hẹp động mạch hay bệnh lý mạn tính của hệ tĩnh mạch.
Siêu âm Doppler mạch máu là một phương pháp thăm dò không chảy máu rất có giá trị, không chỉ đánh giá các tổn thương mạch máu về hình thái giải phẫu, mà còn chỉ ra những biến đổi về mặt huyết động, từ đó giúp bác sỹ lâm sàng đưa ra chỉ định điều trị phù hợp. Yêu cầu đặt ra là bác sỹ siêu âm mạch máu phải nắm vững các nguyên lý, kỹ thuật siêu âm đồng thời phải có kiến thức về bệnh học.
II. CHỈ ĐỊNH
1. Siêu âm Doppler hệ động mạch cảnh - sống nền ngoài sọ
- Tiếng thổi vùng động mạch cảnh - sống nền
- Khối đập theo nhịp mạch ở vùng cổ
- Chấn thương vùng cổ
- Mù thoáng qua
- Tai biến mạch máu não thoáng qua
- Đột quỵ do thiếu máu cục bộ
- Choáng, ngất
- Viêm mạch máu
- Theo dõi tình trạng xơ vữa động mạch cảnh
- Sau phẫu thuật hoặc can thiệp động mạch cảnh
2. Siêu âm Doppler động mạch chủ bụng
- Đau bụng
- Khám lâm sàng ổ bụng phát hiện khối phình, đập theo nhịp tim
- Rối loạn huyết động, nghi ngờ do vỡ phình ĐM chủ bụng
- Người có tiền sử gia đình bị phình ĐM chủ bụng
- Người bệnh phát hiện có phình động mạch ở các vị trí khác
- Theo dõi sau đặt stent-graft ĐM chủ bụng
3. Siêu âm Doppler hệ động mạch chi dưới
- Đau cách hồi chi dưới
- Đau chi dưới khi nghỉ
- Loét, hoại tử chi dưới
- Đánh giá khả năng liền sẹo của vết loét
- Mất mạch chi dưới
- Chỉ số ABI bất thường
- Tím đầu chi
- Tăng nhạy cảm với lạnh
- Chấn thương và phình động mạch
4. Siêu âm Doppler động mạch thận
- Cơn THA kịch phát ở người bệnh THA trước đó vẫn được kiểm soát tốt
- THA mới xuất hiện ở người trẻ tuổi
- THA ác tính
- Suy thận không giải thích được nguyên nhân
- THA kèm theo xơ vữa động mạch chủ - chậu và ngoại vi
- Suy thận sau điều trị ức chế men chuyển
- Teo thận
- Nhiều cơn phù phổi cấp kịch phát không có nguyên nhân từ tim
- Phát hiện tình trạng tái hẹp sau can thiệp động mạch thận
5. Siêu âm Doppler hệ tĩnh mạch chi dưới
- Chẩn đoán hoặc loại trừ huyết khối tĩnh mạch sâu chi dưới ở người bệnh nghi ngờ bị huyết khối tĩnh mạch sâu và/hoặc tắc mạch phổi trên lâm sàng
- Người bệnh có giãn tĩnh mạch nông trên lâm sàng, có thể có triệu chứng hoặc không
- Người bệnh không có giãn tĩnh mạch nông quan sát thấy trên lâm sàng, nhưng có các dấu hiệu nghi ngờ do tăng áp lực tĩnh mạch: phù, tê bì, chuột rút về đêm …
- Siêu âm lập bản đồ tĩnh mạch và hướng dẫn thủ thuật điều trị ở người bệnh có chỉ định điều trị suy tĩnh mạch
- Người bệnh có giãn tĩnh mạch dạng lưới hoặc mạng nhện trên da
III. CHUẨN BỊ:
1. Người thực hiện: 01 bác sỹ chuyên khoa, đã được đào tạo về siêu âm Doppler mạch máu.
2. Phương tiện:
- Phòng siêu âm Doppler mạch máu: Phòng sạch sẽ, đủ ánh sáng, và đủ rộng để có thể di chuyển máy siêu âm và/hoặc giường làm siêu âm.
- Máy siêu âm Doppler với đầy đủ các chế độ siêu âm Doppler xung, siêu âm Doppler màu, siêu âm Doppler năng lượng.
- Đầu dò siêu âm: 01 đầu dò phẳng có tần số 7,5 - 12,5 MHz, 01 đầu dò quạt có tần số 3,5 - 5 MHz, ngoài ra có thể trang bị thêm một số đầu dò khác: đầu dò dạng bút chì, để thăm dò bằng Doppler liên tục; đầu dò đặc biệt, để thăm dò mạch máu rất nông ở đầu chi.
- Bục 2 bậc, để người bệnh đứng khi siêu âm các tĩnh mạch nông chi dưới.
3. Mẫu kết quả siêu âm:
- Các mẫu kết quả siêu âm phù hợp với từng loại mạch máu được thăm dò.
IV. V. VI. CÁC BƯỚC TIẾN HÀNH
1. Siêu âm Doppler hệ động mạch cảnh - sống nền
Tư thế người bệnh và bác sỹ siêu âm: Người bệnh nằm ngửa, thả lỏng, có thể gối đầu lên một gối mỏng. Bác sỹ siêu âm ngồi một phía của người bệnh, thường là bên phải, hoặc ngồi ở trên, phía đầu của người bệnh.
Sử dụng đầu dò phẳng, bắt đầu bằng siêu âm 2D, mặt cắt ngang, đi từ nền cổ thăm dò động mạch cảnh chung, hướng lên trên, phía góc hàm, tới vị trí chia đôi động mạch cảnh trong và cảnh ngoài và thăm dò từng động mạch. Chú ý phân biệt động mạch cảnh trong và động mạch cảnh ngoài với nhau.
Sau đó xoay dọc đầu dò, thăm dò ở mặt cắt dọc, phối hợp với Doppler màu (và Doppler năng lượng), đánh giá tình trạng xơ vữa và bệnh lý.
Sử dụng Doppler xung để đo các thông số Vs, Vd, RI của từng động mạch cảnh.
Thăm dò động mạch sống nền và gốc động mạch dưới đòn 2 bên ở mặt cắt dọc, trên siêu âm 2D, và Doppler (màu, xung.
Các thông số khác cần đánh giá: chiều dày nội trung mạc động mạch cảnh, mức độ hẹp động mạch cảnh (theo ECST: European Carotid Surgery Trial; theo NASCET: North American Symtomatic Carotid Endarterectomy Trial).
2. Siêu âm Doppler động mạch chủ bụng
Người bệnh nhịn ăn từ 6 - 8 tiếng, siêu âm ở tư thế nằm ngửa. Bác sỹ siêu âm sử dụng đầu dò 3 - 5 mHz, trước tiên thăm dò ĐM chủ bụng ở mặt cắt ngang, sau đó là mặt cắt trục dọc suốt dọc chiều dài ĐM chủ bụng, từ phần trên của ĐM chủ bụng, ở ngay dưới thùy trái gan, xuống tận chạc ba chủ chậu. Đo đường kính trước sau của ĐM chủ bụng có ý nghĩa rất quan trọng, đặc biệt trong trường hợp có giãn hay phình ĐM chủ bụng.
Nếu mặt cắt phía trước không thể thăm dò được do thành bụng quá dày, bụng nhiều hơi… có thể yêu cầu người bệnh nghiêng sang một bên để thăm dò ĐM chủ bụng ở cửa sổ gan, lách, thận.
Trong trường hợp phình ĐM chủ bụng, cần xác định khối phình hình túi, hình thoi hay hình trụ; vị trí so với động mạch thận và chạc ba chủ - chậu (thường khối phình ở dưới vị trí chia ĐM thận); đường kính trước sau của khối phình tại vị trí giãn nhất; chiều dài khối phình; cổ trên và cổ dưới túi phình; có huyết khối bám thành hay tách thành ĐM hay không…
Các động mạch tạng trong ổ bụng cần thăm dò bao gồm ĐM thân tạng, ĐM lách, ĐM mạc treo tràng trên, ĐM mạc treo tràng dưới.
3. Siêu âm Doppler hệ động mạch chi dưới
ĐM chủ bụng và các ĐM chậu được thăm dò bằng đầu dò có tần số 3,5 - 5 mHz, người bệnh nằm ngửa, duỗi hai chân, thư giãn hoàn toàn. Các động mạch ở đùi và cẳng chân được thăm dò bằng đầu dò phẳng có tần số từ 7,5 - 12,5 MHz, người bệnh được yêu cầu hơi gấp và xoay bên chân đang siêu âm ra phía ngoài.
Các ĐM chi dưới được thăm dò lần lượt ở mặt cắt trục ngang, và mặt cắt trục dọc:
- ĐMC bụng: đường kính ngoài được đo ở vị trí sát động mạch thân tạng, và ngay trên chạc ba chủ - chậu.
- ĐM chậu chung, chậu ngoài, chậu trong, đùi chung, đùi nông, đùi sâu, khoeo, chày trước, chày sau, mác: thăm dò bằng siêu âm màu, đo kích thước trên siêu âm 2D, và đánh giá phổ vận tốc trên siêu âm Doppler xung.
- Đánh giá cấp máu bàn chân qua động mạch mu chân và vòng nối ở gan chân.
Trên siêu âm 2D, động mạch được thăm dò có dạng hai đường thẳng song song nhau, đập theo nhịp tim. Thành động mạch đều, nhẵn, bao gồm 3 lớp đi từ phía trong lòng ĐM ra:
- Đường trong cùng mịn, mảnh, đậm âm, tương ứng với phản hồi của sóng siêu âm lên bề mặt nội mạc mạch máu.
- Đường ở giữa giảm âm, tương ứng với bề dày lớp nội - trung mạc.
- Đường ngoài cùng khá dầy, đậm âm hơn lớp trong, tương ứng với lớp ngoại mạc.
Trên siêu âm Doppler xung, phổ Doppler động mạch chi dưới khi nghỉ có dạng tăng sức cản ngoại vi với hình ảnh ba pha đặc trưng:
- Một đỉnh tâm thu nét và hẹp, bao gồm thành phần tâm thu dốc lên và thành phần cuối tâm thu dốc xuống nhanh.
- Một phổ âm đầu tâm trương, phản ánh sức cản ngoại vi lớn.
- Một sóng dương phản hồi, không hằng định, với một vài dao động phía sau, phản ánh sức đàn hồi tốt của động mạch (ở người trẻ).
4. Siêu âm Doppler động mạch thận
Người bệnh cần được nhịn ăn từ 6 - 8 tiếng trước khi làm siêu âm Doppler động mạch thận.
Người bệnh được siêu âm trước tiên ở tư thế nằm ngửa. ĐM chủ bụng được thăm dò trước tiên ở mặt cắt dọc, để phát hiện tình trạng xơ vữa, phình hay hẹp ĐM chủ bụng. Sau đó, bác sỹ siêu âm xoay ngang đầu dò 90O, thăm dò trên mặt cắt trục ngang và xác định vị trí của ĐM thân tạng, ĐM mạc treo tràng trên. Gốc ĐM thận phải nằm ở mặt trước bên của ĐM chủ bụng, dưới ĐM mạc treo tràng trên khoảng 1 cm, ở vị trí 10 - 11 giờ trên mặt cắt ngang qua ĐM chủ bụng. Gốc ĐM thận trái xuất phát phía sau bên của ĐM chủ bụng, ở vị trí 4 - 5 giờ trên mặt cắt ngang. Trên siêu âm Doppler có thể thăm dò dòng chảy và đo các thông số Vs, Vd, RI tại gốc và đoạn gần của thân ĐM thận hai bên.
Tiếp sau, người bệnh lần lượt quay nghiêng sang phải, và sang trái để thăm dò động mạch thận cùng bên ở vị trí thân ĐM thận đoạn xa, rốn ĐM thận và các ĐM nhu mô thận (ĐM cung). Chú ý là 40% trường hợp người bệnh có các biến đổi về giải phẫu như 2 hoặc nhiều ĐM thận, hoặc là hai thận ở cùng một bên…
5. Siêu âm Doppler hệ tĩnh mạch chi dưới
5.1. Hệ tĩnh mạch sâu chi dưới
Siêu âm Doppler hệ tĩnh mạch chi dưới luôn bắt đầu từ hệ tĩnh mạch sâu, tìm huyết khối, di tích huyết khối cũ, dòng trào ngược nếu có.
Tư thế người bệnh: Tĩnh mạch chủ dưới, các tĩnh mạch chậu, tĩnh mạch đùi được thăm dò ở tư thế nằm ngửa, thư giãn hoàn toàn. Tĩnh mạch khoeo và các tĩnh mạch sâu ở cẳng chân được thăm dò ở tư thế ngồi thõng hai chân xuống đất, thả lỏng hoàn toàn.
Tiến trình siêu âm bắt đầu từ cao xuống thấp: siêu âm lần lượt từng điểm một suốt dọc trục tĩnh mạch từ tĩnh mạch chủ dưới tới các tĩnh mạch sâu ở cẳng chân, quan sát các tĩnh mạch trên cả mặt cắt ngang và mặt cắt dọc. Với mỗi tĩnh mạch: đánh giá lòng tĩnh mạch, thành tĩnh mạch, tổ chức xung quanh, so sánh với tĩnh mạch bên đối diện. Ở mỗi mặt cắt đều phải dùng đầu dò ấn vào tĩnh mạch, gọi là nghiệm pháp ấn, bình thường tĩnh mạch sẽ xẹp lại hoàn toàn.
Kết hợp thăm dò siêu âm 2D với Doppler xung hay Doppler màu bằng cách thay đổi tốc độ (giảm PRF) để có thể ghi được dòng chảy tĩnh mạch với tốc độ thấp. Yêu cầu người bệnh làm nghiệm pháp Valsalva, hoặc sử dụng nghiệm pháp đuổi máu tĩnh mạch để tìm dòng trào ngược trong lòng tĩnh mạch sâu.
5.2. Hệ tĩnh mạch nông
Tư thế người bệnh: người bệnh đứng lên trên một bục thấp, trụ chân vào bên đối diện, còn chân bên siêu âm thả lỏng và hơi xoay ra bên ngoài.
Với TM hiển lớn: Khảo sát siêu âm 2D bắt đầu bằng mặt cắt ngang, từ vị trí nối TM lớn với TM đùi chung, tới thân TM hiển lớn ở đùi, cẳng chân. Phát hiện các TM xuyên. Đo đường kính TM ở các vị trí. Dùng nghiệm pháp ấn để tìm HKTM nông. Phối hợp siêu âm Doppler màu và xung để tìm dòng trào ngược tự nhiên hoặc thông qua các nghiệm pháp bóp cơ, Valsalva. Tìm dòng trào ngược trong các tĩnh mạch xuyên
Với TM hiển nhỏ: cũng tuân theo trình tự trên.
Lập bản đồ tĩnh mạch với kích thước từng vị trí của tĩnh mạch, sự phân nhánh của các tĩnh mạch nông, và mô tả dòng trào ngược trong các tĩnh mạch tương ứng.
V. TAI BIẾN VÀ XỬ TRÍ
Không có tai biến trong quá trình siêu âm
TÀI LIỆU THAM KHẢO
1. Marie Gerhard-Herman, Julius M. Gardin et al. Guidelines for Noninvasive Vascular Laboratory Testing: A Report from the American Society of Echocardiography and the Society of Vascular Medicine and Biology. J Am Soc Echocardiogr 2006;19:955-972.
2. Michelle L. Robbin, Mark E. Lockhart. Carotid Artery Ultrasound Interpretation Using a pattern recognition approach. Ultrasound Clin 1 (2006) 111-131
3. Sergio X. Salles-Cunha. Duplex ultrasound scanning for acute venous disease. Handbook of venous disorders, p. 129 - 141.
4. Babak Abai, Nicos Labropoulos. Duplex ultrasound scanning for chronic venous obstruction and valvular incompetence. Handbook of venous disorders, p. 142 - 145.
SIÊU ÂM TIM CẢN ÂM
I. ĐẠI CƯƠNG
Siêu âm tim cản âm (SÂCÂ) là phương pháp siêu âm phối hợp với tiêm chất cản âm vào mạch máu để tăng khả năng phát hiện các cấu trúc tim và các dòng chảy trong thăm dò siêu âm tim (qua thành ngực và qua thực quản).
Khi làm Siêu âm tim cản âm, chất cản âm được tiêm vào tĩnh mạch sẽ trở về tim: bình thường trước tiên về nhĩ phải, rồi xuống thất phải, sau đó lên động mạch phổi, gây cản âm các cấu trúc này, tức là các buồng tim sẽ sáng lóa lên. Nhưng nếu có shunt trái phải, các bọt cản âm sẽ sang cả các buồng tim trái (tùy shunt ở tầng nhĩ hay thất) và ta thấy các buồng tim đó cũng sẽ sáng lên, chứng tỏ có shunt phải - trái. Ngày nay, tuy đã có siêu âm Doppler màu nhưng SÂCÂ với chất CÂ tự tạo vẫn được ứng dụng có hiệu quả, nhất là trong việc tìm các shunt trong tim.
Siêu âm cản âm với các chất cản âm hiện đại vẫn đang trong giai đoạn nghiên cứu và không ngừng phát triển giúp đánh giá tốt hơn vận động và tưới máu các thành tim, cùng với sự phát triển nhanh của các kỹ thuật mới trong siêu âm: hài hoà bậc hai, Doppler cơ tim (tissue Doppler imaging), Doppler vận động nội mạc (kinetic imaging), siêu âm 3 chiều ... chắc chắn sẽ có những đóng góp tốt trong chẩn đoán bệnh tim thiếu máu cục bộ - bệnh chiếm tỷ lệ cao nhất hiện nay trong các bệnh tim mạch trên thế giới.
Các ứng dụng chủ yếu của SÂCÂ bao gồm:
- Các bệnh tim bẩm sinh: tìm shunt giữa các buồng tim, các mạch máu ...
- Giúp xác định các cấu trúc tim, đánh giá vận động các thành tim, nhất là trong những trường hợp hình ảnh siêu âm 2D mờ.
- Thăm dò tình trạng tưới máu cơ tim: dùng những chất CÂ có bọt siêu nhỏ.
- Giúp thăm dò khoang màng tim, chọc dịch màng ngoài tim.
- Giúp làm tăng các tín hiệu của Doppler khi thăm dò các dòng chảy.
II. CHỈ ĐỊNH
1. Các bệnh tim bẩm sinh: thường dùng các chất cản âm tự tạo.
- Thông liên nhĩ.
- Lỗ bầu dục thông
- Thông liên thất
- Còn ống động mạch
- Dị tật tĩnh mạch chủ đổ bất thường về tim
- Thông động tĩnh mạch phổi
- Các bệnh khác: đảo gốc các động mạch lớn, thất phải hai đường ra, teo tịt van ba lá, teo tịt van động mạch phổi, tim có 1 thất, tĩnh mạch phổi đổ lạc chỗ hoàn toàn…
2. Xác định các cấu trúc tim
- Tim phải: ở những trường hợp hình ảnh siêu âm thường quy xấu, các chất CÂ (thường dùng loại tự tạo, đơn giản) giúp làm rõ hơn các cấu trúc tim: nhĩ phải, thất phải, van ba lá, các tĩnh mạch chủ ...
- Tim trái: thường phải dùng các chất CÂ có các bọt siêu nhỏ (ví dụ Optison) thì khi tiêm vào tĩnh mạch chúng mới qua được các mao mạch phổi sang các buồng tim trái, làm rõ lên các cấu trúc tim, kích thước các buồng tim, các thành tim và qua đó thấy rõ hơn sự vận động của các thành tim
3. Thăm dò tình trạng tưới máu của cơ tim: các bọt cản âm siêu nhỏ (Optison), sau khi tiêm vào tĩnh mạch sẽ về tim phải, lên động mạch phổi, qua các mao mạch phổi rồi xuống tim trái, sau đó có thể vào động mạch vành và tới cơ tim, làm cho cơ tim đậm âm hơn.
4. Giúp xác định khoang màng tim, chọc dịch màng ngoài tim: bơm chất cản âm trong quá trình chọc màng ngoài tim dưới hướng dẫn của siêu âm sẽ giúp xác định vị trí của đầu kim, xác định xem kim đang nằm trong khoang màng ngoài tim hay không ...
5. Chất cản âm làm tăng tín hiệu Doppler của các dòng chảy: Ví dụ khi thăm dò dòng hở ba lá để đánh giá áp lực động mạch phổi …
III. CHỐNG CHỈ ĐỊNH: không có
IV. CHUẨN BỊ
1. Người thực hiện
- 01 Bác sĩ chuyên khoa siêu âm tim
- 01 điều dưỡng
2. Phương tiện
2.1. Máy siêu âm
- Máy siêu âm đen trắng bình thường có đầu dò tim.
- Đầu ghi hình video gắn với máy siêu âm: để xem lại và phân tích hình ảnh, hướng đi của các bọt cản âm.
2.2. Các chất cản âm
Chất cản âm là những dung dịch có đặc tính làm tăng phản hồi sóng siêu âm giúp làm rõ các câú trúc tim, các dòng chảy và tưới máu cơ tim, bao gồm các chất CÂ tự tạo và các chất CÂ sản xuất sẵn.
2.2.1. Các chất CÂ tự tạo:
-Người ta thường dùng các dung dịch tiêm truyền hàng ngày để tạo bọt CÂ, ví dụ dịch NaCl 0,9 %, đường glucose, dextrose đẳng trương và ưu trương.
- Tạo bọt CÂ:
+ Dụng cụ: 2 bơm tiêm 10 ml, 1 khóa 3 chạc.
+ Cách làm: lấy 5 ml dịch và 1 ml khí vào 1 bơm tiêm, lắp 2 bơm tiêm vào khóa 3 chạc và chao hỗn hợp dịch + khí từ bơm tiêm nọ sang bơm tiêm kia qua chiếc khóa 3 chạc cho đến khi hỗn hợp đó trở thành đồng nhất, chứa các vi bọt khí. Khi dùng các dung dịch muối hoặc đường đẳng trương, người ta thường phải lấy vào bơm tiêm chứa hỗn hợp dịch-khi khoảng 0,5 ml máu của chính người bệnh thì mới tạo được bọt CÂ. Còn với các dung dịch ưu trương và các dung dịch có phân tử lượng cao thì không cần trộn thêm máu.
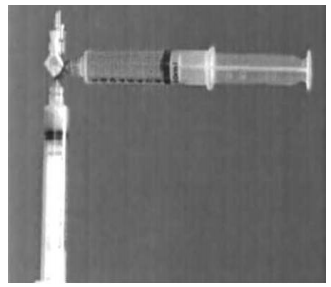
Hình 1. Tạo bọt cản âm
- Tính chất: các vi bọt CÂ này khi tiêm vào tĩnh mạch sẽ về gây cản âm các buồng tim phải. Do kích thước của chúng còn khá lớn, do đó chỉ có 1 số rất ít bọt qua được các mao mạch phổi để sang các buồng tim trái, nhưng cũng khá chậm: khoảng 30 giây sau khi tiêm vào tĩnh mạch cánh tay. Do đó các chất CÂ này được sử dụng chủ yếu trong đánh giá tim phải, các luồng shunt trong tim ...
2.2.2. Các chất CÂ được sản xuất sẵn:
- Các chất này được các nhà sản xuất bán sẵn, có nhiều loại, nhưng được sử dụng nhiều nhất hiện nay là Optison, Albunex, Levovist ..., giá thành cao, khoảng trên 100 USD/liều.
- Tính chất:
+ Các chất này chứa các bọt cản âm siêu nhỏ (3-4 micron), khi tiêm vào tĩnh mạch, chúng về tim phải, sau đó đi qua được các mao mạch phổi để xuất hiện trong các buồng tim trái khá nhanh, sau 3-5 giây, gây cản âm các buồng tim này, giúp thấy rõ các buồng tim và vận động các thành thất trái.
+ Các chất CÂ này còn có thể theo dòng máu vào được cả các động mạch vành, ngấm vào cơ tim và tăng độ đậm âm của cơ tim - giúp đánh giá mức độ tưới máu của cơ tim. Do vậy, các chất CÂ này được ứng dụng chủ yếu đối với tim trái: làm rõ các buồng tim, đánh giá vận động các thành thất trái và tưới máu cơ tim.
+ Hiện nay các nhà sản xuất vẫn tiếp tục nghiên cứu tạo các chất CÂ có các bọt nhỏ hơn nữa, ngấm vào cơ tim tốt hơn nữa để đánh giá tưới máu cơ tim.
3. Người bệnh
Người bệnh cần được giải thích kỹ về kỹ thuật sẽ được tiến hành, ngoài ra không cẩn phải chuẩn bị gì đặc biệt.
4. Hồ sơ bệnh án
Bác sĩ Siêu âm tim cần nắm rõ về chỉ định cụ thể cho người bệnh, về lâm sàng, điện tim đồ, X-quang tim phổi … để có định hướng rõ về phương pháp làm siêu âm cản âm, kết quả mong đợi …
V. CÁC BƯỚC TIẾN HÀNH
- Làm siêu âm tim như bình thường
- Đặt 1 kim luồn vào tĩnh mạch cánh tay (thường là cánh tay trái) và nối với hệ thống
2 seringues + chạc ba
- Tạo bọt cản âm (đã trình bày ở phần trên)
- Bật máy ghi hình Video để lưu hình
- Tiêm bọt cản âm vào kim luồn
- Quan sát tiến trình, đường đi của bọt cản âm
- Đánh giá kết quả của thủ thuật
Hình 2. Sơ đồ tiêm bọt cản âm
Một ví dụ hình ảnh Siêu âm ở người bệnh thông liên nhĩ:
Hình 3. Hình ảnh thông liên nhĩ
VI. THEO DÕI
Vì thủ thuật không có biến chứng nên không cần phải theo dõi gì đặc biệt. Chỉ có một số ít trường hợp tim bẩm sinh tím người bệnh có thể nhức đầu thoáng qua: cho người bệnh nằm nghỉ 5 -7 phút sẽ đỡ.
VII. TAI BIẾN VÀ XỬ TRÍ
Ngoài 1 số trường hợp bệnh tim bẩm sinh tím có thể bị tác dụng phụ nhẹ, thoáng qua (nhức đầu), kỹ thuật này không có tai biến.
Đây là 1 kỹ thuật khá đơn giản về thiết bị: chỉ cần máy siêu âm đen trắng thông thường và không tốn kém về hóa chất, thuốc men (khi dùng bọt cản âm tự tạo) với hiệu quả chẩn đoán khá cao.
Kỹ thuật hoàn toàn có thể ứng dụng ở các cơ sở y tế có máy siêu âm đen trắng, với điều kiện bác sĩ siêu âm được đào tạo tốt về tim mạch và siêu âm.
TÀI LIỆU THAM KHẢO
1. Đỗ Doãn Lợi, Nguyễn Lân Việt và CS. Siêu âm Doppler tim, NXB Y học 2012
2. Harvey Feigenbaum. Echocardiography Lippincott Williams & Wilkins, 2005
3. Robert Olszewski et al. The clinical applications of contrast echocardiography. Eur J Echocardiogr (2007) 8 (3): s13-s23.
SIÊU ÂM TIM GẮNG SỨC (THẢM CHẠY, THUỐC)
I. ĐẠI CƯƠNG
Siêu âm tim stress là một thăm dò không chảy máu dùng để khảo sát vận động thành thất trong các thời kỳ nghỉ và khi gây stress đối với cơ tim (gắng sức, truyền Dobutamine, Dypiridamole, kích thích nhịp nhĩ nhanh ....), qua đó đánh giá chức năng tưới máu của động mạch vành hoặc đánh giá sức co của cơ thất trái. Từ giữa những năm 80, siêu âm gắng sức được phát triển mạnh mẽ cùng với sự phát triển của kỹ thuật siêu âm, đặc biệt là kỹ thuật ghi hình số hóa. Với khả năng ghi nhận, lưu trữ và sắp đặt các hình ảnh bên cạnh nhau theo ý muốn, kỹ thuật này cho phép chúng ta so sánh trực tiếp được hoạt động co bóp cơ tim trong các pha nghỉ và stress. Thêm vào đó, với kỹ thuật hài hoà bậc hai (second harmonic), nội mạc của thành tim được nhìn thấy rõ nét hơn, điều này giúp cho sự đánh giá vận động thành thất được dễ dàng hơn.
II. CHỈ ĐỊNH
Bao gồm các chỉ định chung cho Siêu âm tim stress: SÂ tim gắng sức bằng thảm chạy hoặc xe đạp lực kế, SÂ Dobutamine. Nhưng SÂ Dobutamine được đặc biệt chỉ định khi người bệnh không có khả năng đạp xe hoặc chạy trên thảm do có bệnh lý về hô hấp, mạch máu ngoại vi, hệ cơ xương khớp hoặc thần kinh.
+ Bệnh mạch vành
- Đau thắt ngực (ĐTN): chẩn đoán xác định, đánh giá mức độ
- Thiếu máu cơ tim thầm lặng:
Kiểm tra cho những người có yếu tố nguy cơ bệnh mạch vành cao và: do yêu cầu nghề nghiệp (lái máy bay...), tập thể thao, trước 1 ca phẫu thuật lớn nào đó...
- Sau nhồi máu cơ tim ( > 7 ngày ), nhằm xác định: tình trạng cơ tim (sẹo nhồi máu, đờ cơ tim..., thiếu máu cơ tim, nguy cơ tái phát...
- Theo dõi người bệnh:
. Sau nong hoặc làm cầu nối ĐM vành
. Hiệu quả điều trị nội khoa
. Khả năng tái thích nghi, lao động
+ Bệnh cơ tim: đánh giá chức năng thất trái
+ Bệnh van tim:
+ Mức độ bệnh
+ Chức năng cơ tim
III. CHỐNG CHỈ ĐỊNH
- NMCT < 7 ngày
- ĐTN trong 24 giờ qua
- ĐTN thể không ổn định
- Hẹp thân chính ĐM vành trái
- Viêm cơ tim và viêm màng tim cấp
- Loạn nhịp nhanh: nhĩ và thất
- NTT thất nhiều ổ hoặc chùm
- Bloc nhĩ thất cấp II và III
- Nhịp chậm < 45/phút khi nghỉ
- Suy tim NYHA 4
- Hẹp chủ (có tiền sử xỉu, ngất)
- Bệnh cơ tim phì đại tắc nghẽn
- THA nặng khi nghỉ: HAtt > 200 và HAttr > 110 mmHg
- Bn. mang máy tạo nhịp
- Bn. có bệnh thực thể nặng: nhiễm khuẩn, thiếu máu...
- Ngộ độc thuốc: digitalis...
IV. CHUẨN BỊ
1. Người thực hiện
- 01 Bác sĩ chuyên khoa siêu âm tim
- 01 điều dưỡng
2. Phương tiện
2.1. Máy
- Máy Siêu âm có chương trình vi tính chuyên dụng cho Siêu âm stress và ghi hình trên đĩa quang từ - MOD (hoặc đĩa CD, DVD).
- Máy ghi điện tâm đồ 6 chuyển đạo
- Các thiết bị cấp cứu Tim - Phổi, Oxy
2.2. Thuốc
- Dobutamine
- Atropine
- Dịch đẳng trương
- Nitroglycerine spray
- Chẹn beta tiêm tĩnh mạch: Esmolol/ Metoprolol / Propranolol
- Chẹn canci tiêm tĩnh mạch: diltiazem, verapamil
3. Người bệnh
- Ngừng thuốc:
. Chẹn beta: ngừng 24 h trước thủ thuật nếu lâm sàng cho phép.
. Người bệnh đái tháo đường: không dùng insuline bình thường mà chỉ dùng insuline chậm và giảm 1/2 liều. Bn. không phụ thuộc insuline vẫn được uống thuốc hạ đường huyết.
- Không ăn trong 2 giờ trước thủ thuật
- Giải thích và người bệnh kí cam đoan đồng ý thủ thuật.
4. Hồ sơ bệnh án:
Bác sĩ Siêu âm tim cần nắm rõ về chỉ định cụ thể cho người bệnh, về lâm sàng, điện tim đồ, X-quang tim phổi … để có định hướng rõ về phương pháp làm siêu âm stress, kết quả mong đợi …
V. CÁC BƯỚC TIẾN HÀNH
- Đo HA, ghi ĐTĐ 12 chuyển đạo
- Xác định liều Dobutamine, tần số tim cần đạt (tần số đích)
- Làm siêu âm khi nghỉ theo quy trình: 4 thiết đồ cơ bản (xem phần VIII: Đánh giá kết quả)
. Cạnh ức trái trục dài . Mỏm tim 4 buồng
. Cạnh ức trục ngắn . Mỏm tim 2 buồng
- Đặt đường truyền TM (bơm tiêm điện với Dobutamine) qua kim luồn.
- Bắt đầu truyền Dobutamine với liều:
+ 10 mg/kg/phút nếu Siêu âm khi nghỉ là bình thường
+ 5 mg/kg/phút nếu Siêu âm khi nghỉ bất thường
- Theo dõi người bệnh liên tục: đau ngực và các triệu chứng khác...
- Cứ 3 phút lại tăng liều truyền lên 1 mức, lần lượt: 10, 20, 30 và 40 mg/kg/phút
- Ở đầu phút thứ 3 của mỗi mức liều, nhóm thủ thuật tiến hành:
. Bác sĩ Siêu âm ghi hình ảnh Siêu âm theo qui trình: 4 thiết đồ
. Trợ lý và y tá đo huyết áp, ĐTĐ 12 chuyển đạo
- Nếu sau liều 40 mg/kg/phút mà chưa đạt được tần số tim đích thì:
. Tăng lên liều 50 mg/kg/phút khi tần số tim còn cách tần số đích 10 - 20 ck/phút.
. Tiêm tĩnh mạch 0,25 - 0,5 mg Atropine (nếu không có chống chỉ định) khi tần số tim còn cách tần số đích > 20 ck/ phút.
. Hoặc cho bn. dùng 2 tay bóp 2 quả bóng nhỏ (gây cường giao cảm, tăng nhịp tim)
- Khi đạt được tần số đích thì ghi Siêu âm, ĐTĐ, HA và ngừng truyền Dopamine.
- Ở giai đoạn bình phục, phải đo HA và ghi ĐTĐ 12 ch.đạo 2 phút/lần.
- Tiếp tục ghi hình ảnh Siêu âm theo qui trình 3 phút/lần cho đến khi nhịp tim của bn. gần trở về gần tới mức khi nghỉ ( cao hơn khoảng < 20 lần phút ) và khi những thay đổi trên ĐTĐ và Siêu âm chưa trở lại như khi nghỉ.
- Đánh giá các hình ảnh siêu âm và kết luận về những rối loạn vận động thành tim
VI. THEO DÕI
Cần theo dõi người bệnh suốt trong qua trình thủ thuật. Cần ngừng thủ thuật khi có những dấu hiệu sau:
- Đau thắt ngực rõ.
- Người bệnh không thể tiếp tục do khó thở, mệt hoặc có cảm giác sẽ ngất.
- Có dấu hiệu co thắt mạch (ví dụ vã mồ hôi, nhợt nhạt).
- Tụt huyết áp (mặc dù không có triệu chứng gì và/hoặc không có rối loạn vận động thành):
. HAtt giảm > 20 mmHg (nếu trước thủ thuật HAtt <110 mmHg)
. ----------- 30 - 40 ------- (----------------------- 110 < HAtt < 150 mmHg)
. ----------- > 40 ----------(------------------------------ > 150 mmHg).
Nếu có rối loạn vận động thành và HA tụt 20 mmHg thì phải truyền dịch muối đẳng trương.
- Khi HAtt tăng lên > 220 mmHg hoặc HAttr > 120mmHg
- Xuất hiện đồng thời: đau ngực, thay đổi ĐTĐ hoặc hạ HA (mặc dù chưa tụt đến mức như trên)
- Xuất hiện mới thêm những rối loạn rõ rệt vận động thành
- NTT thất đi từng chùm 3 trở lên, nhịp đôi, đồng thời với đau ngực hoặc HA hạ
- Xuất hiện cơn rung nhĩ hoặc cơn nhịp nhanh trên thất
- Xuất hiện bloc dẫn truyền
- ST trênh xuống > 2 mm (có hướng dốc lên, nằm ngang hoặc dốc xuống) và xuất hiện mới thêm rối loạn vận động thành
- Sóng U âm
- Trục trặc máy móc
- Nhồi máu cơ tim: hiếm gặp
VII. TAI BIẾN VÀ XỬ TRÍ
- Cho Nitroglycerine dưới lưỡi khi có các tác dụng phụ của Dopamine, ví dụ đau ngực, thay đổi ĐTĐ kiểu thiếu máu, rối loạn nhịp tim không ổn định.
- Có thể dùng Esmolol (Brevibloc) - chẹn b giao cảm tác dụng ngắn: tiêm TM chậm, liều 500 mg/kg trong 1 phút đầu, sau đó duy trì ở liều 50 mg/kg/phút. Nếu cần thì cứ sau 4 - 5 phút có thể tăng dần liều, mỗi tần thêm 50 mg/kg/phút. Thường thì liều hiệu quả là 100 mg/kg/phút.
. Nếu không có Esmolol, thì có thể thay bằng Metoprolol (Lopressor, Seloken) 2,5 - 5 mg tiêm tĩnh mạch chậm trong 5 phút (dùng tối đa 15 mg) hoặc Inderal (propranolol, Avlocardyl) 0,5 - 1 mg TM chậm trong 5 phút (dùng tối đa 3 mg) hoặc Tenormine (atenolol).
. Nếu bn. có chống chỉ định chẹn b giao cảm (hen PQ): dùng diltiazem (Tildiem) hoặc verapamil (Isoptine).
- Có thể xử trí hạ HA bằng cách: truyền TM nhanh khoảng 250 ml dd muối đẳng trương để giữ HA > 90 mmHg.
Siêu âm tim stress có giá trị cao trong chẩn đoán bệnh tim thiếu máu cục bộ: thiếu máu cơ tim, đờ cơ tim sau nhồi máu cơ tim ... Việc chẩn đoán bệnh tim thiếu máu cục bộ đóng vai trò quan trọng cho việc chỉ định can thiệp bằng ống thông, điều trị nội khoa hoặc phẫu thuật làm cầu nối động mạch vành ...
Đây là một kỹ thuật hiện đại, có giá trị cao trong chẩn đoán và giúp cho chỉ định điều trị các bệnh tim mạch. Kỹ thuật hoàn toàn có thể được ứng dụng ở các cơ sở y tế chuyên ngành tim mạch có điều kiện về thiết bị và bác sĩ chuyên sâu về siêu âm tim.
TÀI LIỆU THAM KHẢO
1. Đỗ Doãn Lợi, Nguyễn Lân Việt và CS. Siêu âm Doppler tim. NXB Y học 2012.
2. Picano Eugenio. Stress Echocardiography 5th ed 2009
3. Thomas H. Marwick. Stress Echocardiography: It's role in the diagnosis and evaluation- 2003
SIÊU ÂM TIM QUA THỰC QUẢN
I. ĐẠI CƯƠNG
Siêu âm tim qua thực quản (SÂTQTQ) là phương pháp thăm dò Siêu âm - Doppler tim và các mạch máu lớn trong trung thất bằng đầu dò được đ- ưa vào trong lòng thực quản và dạ dày giúp chẩn đoán các bệnh tim mạch: van tim, cơ tim, màng ngoài tim, các mạch máu cạnh tim, bệnh động mạch chủ, các bệnh tim bẩm sinh... với độ chính xác cao do ưu điểm chính là độ phân giải hình ảnh rất cao. Ưu điểm chính: chất lượng hình ảnh tốt do chùm tia SÂ không bị cản trở (thành ngực, phổi, mỡ...), đầu dò siêu âm có tần số cao (5-7 MHz) để thăm dò gần, do vậy cho hình ảnh với độ phân giải cao.Nhưng cũng có những hạn chế là: đầu dò siêu âm thực quản rất đắt: 20.000 - 35.000 USD, rất dễ hỏng; máy Siêu âm phải có phần mềm chức năng chuyên dụng (đắt); đào tạo người làm SÂQTG phải có chương trình riêng, thời gian dài; Người bệnh phải rất cẩn thận và kỹ thuật bán “xâm”, có thể có biến chứng, tuy rất hiếm.
II. CHỈ ĐỊNH
1. Các bệnh van tim
2. Bệnh lý động mạch chủ ngực
3. Các khối u, huyết khối trong tim
4. Bệnh lý vách liên nhĩ
5. Các bệnh tim bẩm sinh
6. Đánh giá chức năng thất trái, vận động cơ tim
7. Thông tim: nong van, bít các lỗ thông
8. Theo rõi trong mổ tim, hồi sức
III. CHỐNG CHỈ ĐỊNH
1. Các bệnh lý thực quản:
- Nuốt khó
- Túi thừa TQ, giãn thực quản
- Khối u...
- Dò TQ
- Giãn tĩnh mạch TQ
- Mới phẫu thuật TQ
2. Bệnh lý nặng ở cột sống cổ
- Viêm khớp dạng thấp,
- Gù vẹo
- Sai khớp...
3. Một số tình trạng khác
- Người bệnh sau chiếu tia xạ trung thất
- Huyết động không ổn định
IV. CHUẨN BỊ
1. Người thực hiện
Thăm dò siêu âm qua thực quản phải được thực hiện bởi:
- 01 bác sĩ được đào tạo về siêu âm tim nói chung và SÂTQTQ nói riêng.
- 01 điều dưỡng được đào tạo về cách Người bệnh để SÂTQTQ.
- Khi cần thiết phải tiền mê (người bệnh khó hợp tác do phản xạ nôn quá mức...): cần 01 bác sĩ gây mê.
2. Phương tiện
+ Máy siêu âm màu, có chương trình Tim mạch và chương trình phần mềm siêu âm qua thực quản với 1 đầu ghi hình Video.
+ Đầu dò siêu âm tim qua thực quản.
+ Máy đo huyết áp
+ Máy theo dõi độ bão hòa Oxy
+ Các thuốc gây tê họng: Xylocain dạng xịt họng và dạng Gel
+ Thuốc an thần: Midazolam ống 1 ml - 5 mg
+ Oxy thở mask
3. Người bệnh
+ B.n phải nhịn ăn ít nhất 4 tiếng trước thủ thuật
+ Xem bệnh án, phim X-quang...
+ Giải thích cho bn. về thủ thuật
+ Hỏi và khám bn. về các bệnh thực quản, răng miệng, suy hô hấp ...
+ Phòng viêm nội tâm mạc nếu người bệnh có tiền sử viêm nội tâm mạc hoặc bn. có van nhân tạo: theo phác đồ của Hội tim mạch Mỹ (30 phút trước thủ thuật tiêm TM lần lượt: 2g Ampicillin + 50 ml dịch đẳng trương và sau đó Gentamycine 1,5mg/kg; sau 6 tiếng: uống 1,5g Amoxicillin).
4. Hồ sơ bệnh án
Bác sĩ Siêu âm tim cần nắm rõ về chỉ định cụ thể cho người bệnh, về lâm sàng, điện tim đồ, X-quang tim phổi … để có định hướng rõ về phương pháp làm siêu âm thực quản, kết quả mong đợi …
V. CÁC BƯỚC TIẾN HÀNH
- Kiểm tra lại các thiết bị: máy siêu âm, đầu dò thực quản, băng và máy ghi hình Video
- Gây tê họng: (người bệnh có thể ngồi hoặc nằm ngửa)
+ Bằng Xylocain dạng xịt (xịt vào họng người bệnh 2-3 xịt, đề nghị bn làm động tác xúc họng 10 lần rồi nuốt), nhắc lại 2-3 lần.
+ Trước khi đưa đầu dò thực quản vào: bơm 2-3 ml Gel Xylocain vào họng người bệnh và đề nghị người bệnh xúc họng 10 lần rồi nuốt.
- Đặt người bệnh nằm:
+ Mắc Monitor theo dõi: huyết áp, nhịp tim, SaO2
+ Đặt kim luồn vào tĩnh mạch để tiêm thuốc và cấp cứu (nếu cần)
+ Nằm nghiêng trái, đầu gập xuống ngực
+ Cắn chặt cái "chẹn răng"
+ Hướng dẫn người bệnh cách nuốt đầu dò
- Tiêm TM thuốc Hypnovel (Midazolam): từ 2 đến 5 mg để người bệnh đỡ kích thích, bớt phản xạ nôn và về sau này không bị ám ảnh cảm giác khó chịu do nội soi.
- Bắt đầu đặt đầu dò thực quản qua miệng người bệnh, đề nghị người bệnh nuốt đầu dò, bác sĩ chỉ hướng đầu dò và đẩy nhẹ.
- Ghi hình Video song song với việc nhận định các hình ảnh siêu âm ở các mặt cắt khác nhau, tùy thuộc chỉ định. Tuy nhiên cần thăm dò toàn diện để tránh bỏ xót những bệnh lỹ ít biểu hiện trên lâm sàng.
Chú ý:
Để tránh hỏng đầu dò thực quản, cần hết sức cẩn thận:
- Giữ để người bệnh phải cắn chặt vào cái "chẹn răng" từ khi đưa đầu dò vào đến khi rút đầu dò ra
- Nhẹ nhàng khi sử dụng đầu dò (đồng thời để tránh làm tổn thương người bệnh)
- Khi rửa và ngâm sát trùng đầu dò phải có 2 người cùng tham gia
VI. THEO DÕI
Trong quá trình làm SAAQTQ cần theo dõi sát thể trạng người bệnh, sắc mặt, nhịp tim trên máy siêu âm hoặc trên Monitor, độ bão hòa Oxy.
Nếu người bệnh có phản xạ nôn nhiều, cần luôn hướng dẫn người bệnh thở bằng mũi, bình tĩnh và tiêm thêm 2-3 mg Midazolam.
VII. TAI BIẾN VÀ XỬ TRÍ
- Thường gặp
+ Buồn nôn, nôn
+ Tổn thương hầu - họng: xước, chảy máu
+ Nhịp nhanh xoang
+ Tăng huyết áp:
- Ít gặp:
+ Co thắt thanh quản
+ Rối loạn nhịp tim thoáng qua: ngoại tâm thu nhĩ/thất, cơn nhịp nhanh
+ Cơn đau thắt ngực
+ Tụt huyết áp
+ Viêm nội tâm mạc
+ Long huyết khối nhĩ trái gây tắc mạch, tai biến mạch não
- Rất ít gặp:
+ Tử vong (1/1000): do phù phổi cấp, loạn nhịp
+ Thủng thực quản (2-3/10.000): thường do túi thừa TQ
Đây là một kỹ thuật hiện đại, có giá trị cao trong chẩn đoán và giúp cho chỉ định điều trị các bệnh tim mạch. Kỹ thuật hoàn toàn có thể được ứng dụng ở các cơ sở y tế chuyên ngành tim mạch có điều kiện về thiết bị và bác sĩ chuyên sâu về siêu âm tim.
TÀI LIỆU THAM KHẢO
1. Đỗ Doãn Lợi, Nguyễn Lân Việt và CS. Siêu âm Doppler tim NXB Y học 2012
2. Albert C. Perrino Jr A Practical Approach to Transesophageal Echocardiography, 2nd Edition 2003
3. Navin Chandar Nanda Atlas of transesophageal echocardiography Lippincott Williams & Wilkins, 2007
SIÊU ÂM DOPPLER TIM
I. ĐẠI CƯƠNG
Siêu âm Doppler tim là một thăm dò chẩn đoán hình ảnh giúp chẩn đoán tình trạng hoạt động và hình thái của các cấu trúc tim, và chẩn đoán tình trạng huyết động, tình trạng chuyển dịch của các dòng máu trong hệ tuần hoàn.
Siêu âm Doppler tim là một thăm dò không chảy máu, không gây tác hại bởi tia xạ (chỉ dưới 0.1mW/cm2 cơ thể), có thể làm được nhiều lần trên cùng một người bệnh, cho kết quả tin cậy được nếu được thực hiện bởi người được đào tạo tốt, và tôn trọng các qui tắc của kỹ thuật.
Siêu âm Doppler tim bao gồm: siêu âm tim TM, siêu âm tim hai chiều (2D), siêu âm - Doppler xung, Doppler liên tục và Doppler màu và siêu âm Doppler mô cơ tim.
II. CHỈ ĐỊNH
Tất cả các trường hợp cần khảo sát hình thái và chức năng tim.
III. CHỐNG CHỈ ĐỊNH: Không có chống chỉ định.
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sĩ được đào tạo tốt về kỹ thuật siêu âm tim.
- Kỹ thuật viên hoặc trợ lý giúp chuẩn bị và hướng dẫn người bệnh.
2. Phương tiện
- Phòng siêu âm Doppler tim được trang bị máy điều hòa nhiệt độ, máy hút ẩm, đồng hồ đo độ ẩm và đo nhiệt độ phòng, có bồn rửa tay, có xà phòng, dung dịch sát khuẩn.
- Máy siêu âm Doppler tim với các đầu dò siêu âm tim cho người lớn, cho trẻ em, có điện tâm đồ kết nối với máy siêu âm, có bộ phận lưu trữ hình ảnh trên băng video hoặc đĩa CD, hoặc đĩa quang từ, máy chụp ảnh đen trắng và/hoặc máy chụp ảnh màu kết nối với máy siêu âm, giấy in ảnh.
- Máy vi tính và máy in, giấy A4 để đánh máy kết quả và in kết quả.
- Giường khám bệnh với tấm trải giường sạch.
- Gel để làm siêu âm.
- Găng tay, khẩu trang, mũ.
- Khăn lau
V. CÁC BƯỚC TIẾN HÀNH
- Kiểm tra hồ sơ bệnh án.
- Kiểm tra người bệnh.
- Tư thế người được làm siêu âm: Nằm ngửa hơi nghiêng về bên trái trong trạng thái nghỉ ngơi.
- Người thăm dò siêu âm: Ngồi ở phía bên phải của người được làm siêu âm, tay phải cầm đầu dò, tay trái điều chỉnh các nút của máy siêu âm.
- Mắc điện tâm đồ cho người bệnh.
- Các kỹ thuật siêu âm cần thực hiện: Siêu âm TM, 2D, Doppler và Doppler màu và Doppler mô cơ tim.
1. Siêu âm tim TM
Đầu dò đặt ở bờ trái xương ức, khoang liên sườn III hoặc IV. Đầu dò tạo với mặt phẳng lồng ngực một góc từ 80 độ đến 90 độ. Sóng siêu âm thẳng góc cấu trúc tim, giúp đo được bề dày, bề rộng các cấu trúc này.
1.1. Cắt ngang thất
Thiết đồ cạnh ức trái (trục dài và ngắn) là vị trí chuẩn nhất để đo đạc các kích thước của TT trên siêu âm TM (theo phương pháp của Hội siêu âm Tim mạch Hoa kỳ)
Cắt ngang thất trái ngay sát bờ tự do của van hai lá, từ trước ra sau để thấy các cấu trúc: Thành ngực phía trước, thành trước của thất phải, buồng thất phải, vách liên thất, buồng thất trái, thành sau thất trái, thượng tâm mạc dính vào ngoại tâm mạc cho hình ảnh siêu âm đậm.
Hình 1: Hình ảnh siêu âm TM cắt ngang thất trái.
Các thông số cần đo trên mặt cắt này:
* Vào cuối thời kỳ tâm trương (khởi đầu sóng Q của phức bộ QRS trên ĐTĐ)
- Đường kính thất phải.
- Bề dày VLT.
- Đường kính thất trái.
- Bề dày TSTT.
* Vào cuối thời kỳ tâm thu (đo ở vị trí VLT đạt được độ dày tối đa)
- Đường kính thất trái.
- Bề dày VLT và TSTT.
1.2. Cắt ngang van ĐMC và nhĩ trái
Từ trước ra sau, thấy các cấu trúc: Thành trước lồng ngực, thành trước thất phải, buồng tổng máu thất phải, thành trước ĐMC nối liền bằng VLT (sự liên tục van hai lá - ĐMC), buồng NT, thành sau NT.
Quan sát được 2 trong 3 lá van sigma của ĐMC: Lá vành phải và lá không vành. Vận động các van sigma động mạch chủ khi mở tạo thành “hình hộp”.
Các thông số cần đo trên mặt cắt này:
- Đường kính cuối tâm trương ĐMC.
- Biên độ mở van ĐMC.
- Đường kính cuối tâm thu của nhĩ trái.
Hình 2. Hình ảnh siêu âm tim TM: cắt ngang ĐMC và NT
2. Siêu âm tim 2D
- Khảo sát cấu trúc quả tim đang hoạt động.
- Thực hiện cắt các mặt cắt cơ bản của siêu âm 2D: Mặt cắt cạnh xương ức phía bên trái, mặt cắt từ mỏm tim, mặt cắt dưới bờ sườn hay dưới mũi ức, mặt cắt trên hõm ức.
2.1. Các mặt cắt cạnh ức trái
Đầu dò đặt ở bờ trái xương ức, khoang liên sườn 3,4,5. Người bệnh nằm ngửa hay nghiêng trái. Bao gồm: mặt cắt theo trục dọc và mặt cắt theo trục ngang.
* Mặt cắt theo trục dọc: Khảo sát buồng tổng máu thất phải, van ĐMC và ĐMC lên, vách liên thất, thất trái, van hai lá, vòng van hai lá, các dây chằng van hai lá, nhĩ trái, thành sau thất trái, động mạch chủ ngực ở hình ảnh cắt ngang.
Hình 3. Mặt cắt cạnh ức trái trên siêu âm tim 2D
* Mặt cắt của tim (xoay đầu dò 90 độ). Có 3 mặt cắt từ trên xuống dưới: Mặt cắt qua gốc các mạch máu lớn, mặt cắt ngang qua van hai lá, mặt cắt ngang cột cơ.
* Mặt cắt ngang qua gốc các mạch máu lớn: Quan sát ĐMC, van ĐMC hình chữ Y, nhĩ trái, nhĩ phải, vách liên nhĩ, van ba lá, buồng tổng máu thất phải, van ĐMP, thân ĐMP, hai nhánh ĐMP phải và ĐMP trái, động mạch vành trái.
Hình 4: Hình ảnh siêu âm mặt cắt ngang qua gốc các mạch máu lớn
- Mặt cắt ngang van hai lá: Quan sát van hai lá nằm ở giữa thất trái.
Mặt cắt ngang cột cơ: Quan sát hai cột cơ: Cột cơ trước bên và cột cơ sau giữa, thất phải nhỏ hơn thất trái và nằm trước thất trái, có thể thấy ĐMC xuống (cắt ngang) nằm sau thất trái.
Hình 6: Hình ảnh siêu âm mặt cắt ngang cột cơ.
2.2. Các mặt cắt từ mỏm tim
Người bệnh nằm ngửa hoặc nghiêng trái. Đầu dò đặt ở mỏm tim, hướng từ mỏm đến đáy tim.
* Mặt cắt 4 buồng:
Khảo sát được cấu trúc tim theo chiều dọc: Hai buồng thất, vách liên thất, hai buồng nhĩ, vách liên nhĩ, van hai lá, van ba lá, các tĩnh mạch phổi đổ về nhĩ trái.
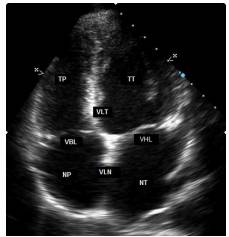
Hình 7: Hình ảnh siêu âm các mặt cắt từ mỏm tim
* Mặt cắt hai buồng:
Từ mặt cắt 4 buồng, xoay đầu dò 90 độ sẽ được mặt cắt hai buồng, khảo sát thất trái, nhĩ trái, thành trước thất trái, thành dưới thất trái.
 TT
TT

Hình 8: Hình ảnh siêu âm mặt cắt hai buồng
2.3. Các mặt cắt dưới bờ sườn
Người bệnh nằm ngửa, đầu gối hơi gập. Đầu dò đặt ở thượng vị dưới mũi ức.
Mặt cắt 4 buồng: Quan sát các cấu trúc tim tương tự như mặt cắt 4 buồng từ mỏm.
Mặt cắt trục ngang: Có thể cắt theo đáy tim: thấy ĐMC và thân ĐMP, cắt ngang van hai lá, ngang cột cơ, ngang TMC dưới và nhĩ phải.
2.4. Các mặt cắt trên hõm ức
- Mặt cắt cơ bản theo trục dọc, quan sát: Cung ĐMC và các nhánh thân cánh tay đầu, ĐM cảnh gốc trái, ĐM dưới đòn trái, thấy được ĐMC lên, ĐMC xuống, eo ĐMC, ĐMP phải (cắt ngang).
- Từ mặt cắt cơ bản này, xoay đầu dò 90 độ ngược chiều kim đồng hồ để được mặt cắt trục ngang: Quan sát cung ĐMC cắt ngang, ĐMP phải theo chiều dọc, TMC trên và TM vô danh, nhĩ trái và các TM phổi.
2.5. Đánh giá chức năng thất trái trên siêu âm 2D:
- Đánh giá vận động vùng thành tim: Thực hiện trên 4 mặt cắt: trục dọc cạnh ức trái, trục ngắn cạnh ức trái, bốn buồng tim từ mỏm, hai buồng tim từ mỏm. Áp dụng cách tính điểm vận động vùng thành tim theo Hội Siêu âm tim Hoa Kỳ.
- Đo phân số tổng máu thất trái bằng phương pháp Simpson.
Hình 9. Đo phân số tổng máu thất trái bằng phương pháp Simpson.
3. Siêu âm Doppler
Quan sát điện tâm đồ đồng thời với hình ảnh siêu âm Doppler để nhận biết được dòng máu ở thì tâm thu hay tâm trương, hay cả hai thì.
Các dạng của siêu âm Doppler: Doppler xung, Doppler liên tục, Doppler màu (một dạng đặc biệt của Doppler xung), siêu âm Doppler mô cơ tim.
Khảo sát các dòng chảy:
- Dòng van hai lá: Ghi tốt nhất ở mặt cắt 4 buồng từ mỏm tim.
Thời kỳ tâm trương: Hai sóng dương, bao gồm sóng E (sóng đổ đầy đầu tâm trương của thất trái) và sóng A (sóng đổ đầy khi nhĩ trái co bóp).
Hình 10. Hình ảnh siêu âm Doppler xung dòng chảy van hai lá
- Dòng tĩnh mạch phổi: Thường được ghi ở mặt cắt 4 buồng tim từ mỏm.
Hình 11. Hình ảnh siêu âm Doppler xung dòng chảy tĩnh mạch phổi.
- Dòng ĐMC: Thường ghi được ở mặt cắt 5 buồng tim từ mỏm, hoặc mặt cắt cạnh ức phải, hoặc mặt cắt trên hõm ức, là sóng tâm thu, lên nhanh, xuống nhanh. Phổ dương hay âm tùy vị trí mặt cắt.
- Dòng van ba lá: Thường ghi được ở mặt cắt 4 buồng từ mỏm, mặt cắt cạnh ức trái, mặt cắt 4 buồng dưới bờ sườn. Phổ của dòng van ba lá cùng dạng với phổ của dòng van hai lá.
- Dòng ĐMP: Thường ghi được ở mặt cắt cạnh ức trái. Thời kỳ tâm thu, phổ có dòng âm. Thời kỳ tâm trương, có thể có phổ hở van ĐMP.
4. Siêu âm Doppler mô cơ tim
- Kiểm tra chế độ TDI của máy.
- Thực hiện trên mặt cắt 4 buồng tim từ mỏm.
- Điều chỉnh cursor sao cho chùm tia trùng với thành tim ( < 20 độ)
- Đặt cửa sổ Doppler đúng vị trí vòng van hai lá, kích thước 3 mm nếu ghi ở vách liên thất, 5 mm nếu ghi ở thành bên.
- Bật chế độ TDI.
- Giảm gain xuống < 25 cm/s
- Điều chỉnh tốc độ quét của chùm tia siêu âm (sweep speed):50 - 100 m/s.
- Hướng dẫn cho người bệnh thở ra, hít vào, ghi TDI cuối kỳ thở ra, khi người bệnh nín thở.
Hình 12. Hình ảnh siêu âm Doppler mô cơ tim tại vòng van hai lá.
VI. THEO DÕI, TAI BIẾN VÀ XỬ TRÍ
Không có tai biến
TÀI LIỆU THAM KHẢO
1. Đỗ Doãn Lợi, Nguyễn Lân Việt (Bệnh Viện Bạch mai, Bộ Y Tế) (2012). Siêu âm Doppler tim (Sách phục vụ đào tạo liên tục). Nhà xuất bản Y học.
2. Sherif F. Nagueh, Christopher P. Appleton, Thierry C. Gillebert, et al (2009). GUIDELINES AND STANDARDS. Recommendations for the Evaluation of Left Ventricular Diastolic Function by EchocardiographyRDS. Journal of the American Society of Echocardiography; 22 (2): 107 -132.
3. Writing Committee: John S. Gottdiener, James Bednarz, Richard Devereux (2004). AMERICAN SOCIETY OF ECHOCARDIOGRAPHY REPORT.American Society of Echocardiography Recommendations for Use of Echocardiography in Clinical Trials A Report from the American Society of Echocardiography‟s Guidelines and Standards Committee and The Task Force on Echocardiography in Clinical Trials. J Am Soc Echocardiogr;17:1086-1119.
SIÊU ÂM TIM 4D
I. ĐẠI CƯƠNG
Siêu âm tim 4D (hay còn gọi là siêu âm 3D real-time: siêu âm tim ba chiều thời gian thực) là một thăm dò chẩn đoán hình ảnh giúp chẩn đoán tình trạng hoạt động và hình thái của các cấu trúc tim theo không gian ba chiều sử dụng đầu dò ma trận (matrix-array) với một số lượng lớn các phần tử phát tia (thường là trên 3000 phần tử) cung cấp hình ảnh với độ phân giải cao, các thang sáng tối và độ tương phản tốt.
Siêu âm tim 3D real-time là một thăm dò không chảy máu, không gây tác hại bởi tia xạ (chỉ dưới 0.1mW/cm2 cơ thể), có thể làm được nhiều lần trên cùng một người bệnh, cho kết quả tin cậy được nếu được thực hiện bởi người được đào tạo tốt, và tôn trọng các qui tắc của kỹ thuật.
II. CHỈ ĐỊNH
Tất cả các trường hợp cần đánh giá hình thái và chức năng tim.
III. CHỐNG CHỈ ĐỊNH: không có chống chỉ định.
IV. CHUẨN BỊ
1. Người thực hiện
- Bác sĩ được đào tạo tốt về kỹ thuật siêu âm tim 3D real-time.
- Kỹ thuật viên hoặc trợ lý giúp chuẩn bị và hướng dẫn người bệnh
2. Phương tiện
- Phòng siêu âm tim được trang bị máy điều hòa nhiệt độ, máy hút ẩm, đồng hồ đo độ ẩm và đo nhiệt độ phòng, có bồn rửa tay, có xà phòng, dung dịch sát khuẩn.
- Máy siêu âm tim với các đầu dò siêu âm tim cho người lớn, cho trẻ em, đặc biệt có đầu dò siêu âm tim 3D, có điện tâm đồ kết nối với máy siêu âm, các phần mềm vi xử lý chuyên dụng, có bộ phận lưu trữ hình ảnh trên băng video hoặc đĩa CD, hoặc đĩa quang từ, máy chụp ảnh đen trắng và/hoặc máy chụp ảnh màu kết nối với máy siêu âm, giấy in ảnh.
- Máy vi tính và máy in, giấy A4 để đánh máy kết quả và in kết quả.
- Giường khám bệnh với tấm trải giường sạch.
- Gel để làm siêu âm.
- Găng tay, khẩu trang, mũ.
- Khăn lau
3. Chuẩn bị kỹ thuật
- Kiểm tra hồ sơ bệnh án.
- Kiểm tra người bệnh.
- Tư thế người được làm siêu âm: Nằm ngửa hơi nghiêng về bên trái trong trạng thái nghỉ ngơi.
- Người thăm dò siêu âm: Ngồi ở phía bên phải của người được làm siêu âm, tay phải cầm đầu dò, tay trái điều chỉnh các nút của máy siêu âm.
- Mắc điện tâm đồ cho người bệnh.
- Các kỹ thuật siêu âm cần thực hiện: Siêu âm TM, 2D, Doppler và Doppler màu và Doppler mô cơ tim, siêu âm tim 3D real-time.
V. CÁC BƯỚC TIẾN HÀNH
1. Siêu âm tim 3D với hình ảnh phóng đại tập trung vào một phần cấu trúc tim (focus exam)
- Đánh giá chức năng thất trái: thể tích thất trái, phân số tổng máu thất trái, hình dạng thất trái, tình trạng mất đồng bộ thất.
- Đánh giá bộ máy van hai lá, tình trạng van động mạch chủ, đánh giá lỗ thông liên nhĩ.
Các bước tiến hành:
- Định vị cấu trúc cần thăm dò trên siêu âm 2D.
- Chuyển sang chế độ siêu âm 3D real-time.
- Thu nhận hình ảnh 3D bằng kiểu góc quét rộng 90o x 90o quan sát hình ảnh khối kim tự tháp (mode full volume) hoặc quan sát hình ảnh nhỏ, kiểu góc quét nhỏ 30o x 30o (mode zoom) khi người bệnh nín thở. Nếu người bệnh không nín thở được hoặc nhịp tim không đều, sử dụng kiểu thu nhận dữ liệu trong vòng một chu chuyển tim (mode: single-beat) hoặc kiểu góc hẹp (narrow-angle).
Hình 1: Siêu âm tim 3D-Real-Time (focus exam)
2. Siêu âm tim 3D thăm dò toàn diện (complete exam):
- Tim được quan sát theo 3 mặt phẳng: mặt phẳng đứng ngang (transverse), mặt phẳng đứng dọc (saggital), mặt phẳng nằm ngang (coronal).
Hình 2: Siêu âm tim 3D real-time
Bảng 1. Quy trình siêu âm 3D real-time thăm dò toàn diện (complete exam)
| Van động mạch chủ | Mặt cắt trục dọc cạnh ức trái, kiểu góc hẹp (mode narrow-angle) hoặc kiểu phóng đại (zoom), có Doppler màu hoặc không có Doppler màu. |
| Thất trái / Thất phải | Mặt cắt 4 buồng tim từ mỏm, kiểu góc hẹp (mode narrow-angle) hoặc kiểu góc rộng (wide-angle). |
| Van động mạch phổi | Mặt cắt cạnh ức quan sát được đường ra thất phải. |
| Van hai lá | Mặt cắt trục dọc cạnh ức trái, kiểu góc hẹp (mode narrow-angle) hoặc kiểu phóng đại (zoom), có Doppler màu hoặc không có Doppler màu. Mặt cắt 4 buồng từ mỏm, kiểu góc hẹp (mode narrow-angle) hoặc kiểu phóng đại (zoom), có Doppler màu hoặc không có Doppler màu. |
| Vách liên nhĩ/ vách liên thất | Mặt cắt 4 buồng từ mỏm, kiểu góc hẹp (mode narrow-angle) hoặc kiểu phóng đại (zoom), có Doppler màu hoặc không có Doppler màu. |
| Van ba lá | Mặt cắt 4 buồng từ mỏm, kiểu góc hẹp (mode narrow-angle) hoặc kiểu phóng đại (zoom), có Doppler màu hoặc không có Doppler màu. Mặt cắt cạnh ức quan sát van ba lá, kiểu góc hẹp (mode narrow-angle) hoặc kiểu phóng đại (zoom). |
VI. THEO DÕI, TAI BIẾN VÀ XỬ TRÍ
Không có tai biến.
TÀI LIỆU THAM KHẢO:
1. Roberto M. Lang, Luigi P. Badano, Wendy Tsang, et al (2012) EAE/ASE Recommendations for image acquisition and display using three- dimensional echocardiography. J Am Soc Echocardiogr; 25:3-46.
2. Navin C Nanda, Joseph Kisslo, Roberto Lang, et al (2004). Examination protocol for three-dimensional echocardiography. Echocardiography; 21 (8): 763-768.
3. Judy Hung, Roberto Lang, Frank Flachskampf, et al (2007). 3D Echocardiography: A review of current status and future directions. J Am Soc Echocardiogr;20:213-233.
SIÊU ÂM TIM CẤP CỨU TẠI GIƯỜNG
I. ĐẠI CƯƠNG
- Siêu âm - Doppler tim là thăm dò không xâm nhập (hoặc xâm nhập tối thiểu), có thể thực hiện nhiều lần.
- Thông tin thu được nhanh, chính xác
- Siêu âm tại giường chỉ nên tập trung vào mục tiêu chính
- Siêu âm 2D phối hợp với Doppler cho phép đánh giá được các mục tiêu đặt ra
Từ đó siêu âm tim cấp cứu tại giường cho phép chẩn đoán những tình huống lâm sàng trầm trọng (khi đó người bệnh không thể di chuyển để đi làm siêu âm thường quy tại phòng siêu âm tim)
II. CHỈ ĐỊNH
Chỉ định của siêu âm tim cấp cứu tại giường là những trường hợp cần lầm siêu âm tim mà tình trạng người bệnh nặng không thể di chuyển đi làm siêu âm tại phòng siêu âm tim được.
Ví dụ một số chỉ định như sau:
- Nghi ngờ tràn dịch màng ngoài tim, ép tim.
- Trường hợp ngừng tuần hoàn
- Nghi ngờ phình tách động mạch chủ
- Tình trạng thiếu oxy không đáp ứng điều trị
- Tình trạng Shock.
- Thực hiện thủ thuật tại giường dưới hướng dẫn của siêu âm: chọc dịch màng tim dưới hướng dẫn của siêu âm,…
III. CHỐNG CHỈ ĐỊNH
* Siêu âm tim qua thành ngực không có chống chỉ định
- Tuy nhiên siêu âm tim qua thành ngực sẽ khó khăn cho việc đánh giá kết quả nếu hình ảnh mờ
* Siêu âm tim qua thực quản sẽ khắc phục được hạn chế của siêu âm qua thành ngực khi hình ảnh siêu âm qua thành ngực không rõ. Tuy nhiên siêu âm tim qua thực quản có một số chống chỉ định như sau:
- Các bệnh lý thực quản: Hẹp thực quản, mới phẫu thuật thực quản,...
- Tia xạ trung thất
- Bệnh lý cột sống cổ nặng nề.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 bác sỹ được đào tạo về siêu âm tim
- 01 điều dưỡng
2. Phương tiện
- Máy siêu âm có chương trình siêu âm tim, có đủ các phương thức siêu âm như 2D, TM, Doppler xung, liên tục và màu.
- Có đầu dò siêu âm tim qua thành ngực và qua thực quản
- Máy in ảnh đi kèm với máy siêu âm
- Giấy ảnh, gel
- Siêu âm qua thực quản cần thêm: Lidocain dạng xịt, lidocain dạng gel, thuốc tiền mê,...
- Găng tay, mũ, khẩu trang, ...
3. Người bệnh
- Siêu qua thành ngực: nếu người bệnh tỉnh táo chỉ cần giải thích để người bệnh yên tâm
- Siêu âm qua thực quản: Tôn trọng các chống chỉ định. Nếu người bệnh đang dùng thuốc an thần thì có thể tiến hành làm được ngay. Nếu người bệnh đang tỉnh thì dùng thuốc tiền mê như Midazolam,...
V. CÁC BƯỚC TIẾN HÀNH
1. Siêu âm tim qua thành ngực
- Điều dưỡng đưa máy siêu âm đến tại giường người bệnh, bật máy,
- Bác sỹ tiến hành làm siêu âm tim:
Bác sỹ thực hiện các mặt cắt cơ bản (Trục dài, trục ngắn cạnh ức trái, mặt cắt 4 buồng, 2 buồng, 5 buồng tim từ mỏm, các mặt cắt trục ngắn, các mặt cắt dưới sườn, trên hõm ức,…), dùng các kiểu siêu âm TM, 2D, Doppler xung, liên tục, màu. Siêu âm tim cấp cứu tại giường tùy từng người bệnh mà tập trung vào các mục tiêu khác nhau, tuy nhiên nên tập trung vào các mục tiêu chính như:
+ Chẩn đoán tràn dịch màng tim, ép tim.
+ Xem mức độ giãn thất phải, đo áp lực động mạch phổi.
+ Đánh giá rối loạn vận động vùng và chức năng thất trái
+ Đo kích thước tĩnh mạch chủ dưới và nhận định
+ Đánh giá các van tim.
+ Đánh giá động mạch chủ
Sau khi thực hiện siêu âm xong, bác sỹ ghi kết quả siêu âm.
- Sau khi kết thúc siêu âm, điều dưỡng tắt máy siêu âm, lau người người bệnh, lau đầu dò siêu âm và đưa máy siêu âm về phòng bảo quản máy.
2. Siêu âm tim qua thực quản
- Người bệnh nhịn đói 4h trước khi làm thủ thuật
- Giải thích cho người bệnh về lợi ích của siêu âm qua thực quản nếu người bệnh tỉnh.
- Kiểm tra xem người bệnh có dị ứng với thuốc (lidocain ) không.
- Tháo răng giả tháo lắp và kính của người bệnh.
- Đặt đường truyền tĩnh mạch
- Tiền mê (nếu thấy cần thiết)
- Bác sỹ tiến hành làm siêu âm tim qua thực quản và ghi kết quả
- Sau khi làm xong bác sỹ hoặc điều dưỡng tiếp tục theo dõi người bệnh khoảng 30 phút, điều dưỡng rửa đầu dò siêu âm, treo vào nơi quy định, đưa máy siêu âm về phòng máy.
VI. THEO DÕI
- Siêu âm tim qua thành ngực: Không cần theo dõi gì đặc biệt
- Siêu âm qua thực quản: Sau khi làm siêu âm cần theo dõi người bệnh khoảng 30 phút: Theo dõi ý thức, nhịp tim, huyết áp,....
TÀI LIỆU THAM KHẢO
1. Đỗ Doãn Lợi, Nguyễn Lân Việt (Bệnh Viện Bạch mai, Bộ Y Tế) (2012). Siêu âm Doppler tim (Sách phục vụ đào tạo liên tục). Nhà xuất bản Y học.
2. Sherif F. Nagueh, Christopher P. Appleton, Thierry C. Gillebert, et al (2009). GUIDELINES AND STANDARDS. Recommendations for the Evaluation of Left Ventricular Diastolic Function by EchocardiographyRDS. Journal of the American Society of Echocardiography; 22 (2): 107 -132.
3. Writing Committee: John S. Gottdiener, James Bednarz, Richard Devereux (2004). AMERICAN SOCIETY OF ECHOCARDIOGRAPHY REPORT.American Society of Echocardiography Recommendations for Use of Echocardiography in Clinical Trials A Report from the American Society of Echocardiography‟s Guidelines and Standards Committee and The Task Force on Echocardiography in Clinical Trials. J Am Soc Echocardiogr;17:1086-1119.
Chương IV.
MỘT SỐ QUY TRÌNH KHÁC
ĐIỀU TRỊ TIÊU SỢI HUYẾT CẤP CỨU
ĐƯỜNG TĨNH MẠCH TRONG KẸT VAN CƠ HỌC
I. ĐẠI CƯƠNG
Huyết khối van tim nhân tạo là một biến chứng nặng của người mang van tim nhân tạo. Người bệnh có thể tử vong hoặc đột tử nếu van tim nhân tạo bị bịt tắc lại (kẹt van), do vậy, đòi hỏi người thày thuốc phải xử trí nhanh chóng và hiệu quả tình trạng khẩn cấp này.
Tắc nghẽn van nhân tạo do cục máu đông chiếm tỷ lệ từ 0,6 đến 6% người bệnh-năm đối với các van nhân tạo hai lá và động mạch chủ, có thể tới 20% đối với van ba lá. Huyết khối van nhân tạo xảy ra phụ thuộc vào loại van nhân tạo, hiệu quả chống đông máu của các thuốc chống đông, vị trí van, các tình trạng lâm sàng đi kèm như rung nhĩ, tiểu đường, suy tim, tuy nhiên, phần lớn các trường hợp là do thuốc chống đông mà người bệnh được dùng chưa đạt hiệu quả Điều trị.
Chẩn đoán
Lâm sàng
Mệt mỏi, khó thở: diễn biến thường xảy ra ở 1 tuần trước đó, mức độ tăng dần, đến khi người bệnh không chịu đựng được nữa thì mới đến bệnh viện. Có thể người bệnh vào viện với triệu chứng của cơn hen tim hoặc phù phổi cấp.
Nghe tim có thể thấy tiếng thổi tâm thu ở ổ van động mạch chủ (nếu người bệnh mang van động mạch chủ cơ học). Một dấu hiệu rất có giá trị khi nghe tim là không nghe thấy tiếng van kim loại hoặc tiếng tim nghe không rõ, nhịp tim thường nhanh.
Cần lưu ý khi hỏi bệnh:
Người bệnh được thay van tim nhân tạo từ khi nào, loại van gì?
Người bệnh có đang được dùng thuốc chống đông kháng vitamin K hay không và có làm xét nghiệm về INR và tỷ lệ Prothrombin đều đặn không?
Làm INR tại giường: thường là INR dưới phạm vi điều trị (INR < 2).
Siêu âm Doppler tim qua thành ngực
- Có thể nhìn thấy được huyết khối bám trên vòng van và/hoặc cánh van cơ học. Nên cố gắng đo được kích thước huyết khối. Tuy nhiên không phải lúc nào cũng có thể đo được
- Cánh van cơ học không di động hoặc hạn chế di động
- Các dấu hiệu gián tiếp:
Chênh áp qua van cao và diện tích lỗ van hiệu dụng thấp:
- Van hai lá, van ba lá: chênh áp tối đa > 20 mmHg, chênh áp trung bình > 12 mmHg. Diện tích lỗ van hiệu dụng < 1,5 cm2
- Van động mạch chủ: chênh áp tối đa > 50 mmHg, chênh áp trung bình > 30 mmHg. Diện tích lỗ van hiệu dụng < 0,9 cm2.
- Áp lực động mạch phổi tăng cao
- Tốt nhất là nên có kết quả siêu âm tim Doppler gần nhất của người bệnh để so sánh. Trong trường hợp không khai thác được các thông tin trong tiền sử giúp cho chẩn đoán thì với những triệu chứng lâm sàng và siêu âm tim nói trên đủ để người thày thuốc chẩn đoán xác định và nhanh chóng triển khai các biện pháp điều trị cấp cứu.
Siêu âm tim qua thực quản
Áp dụng trong các trường hợp:
- Khoa hồi sức cấp cứu được trang bị máy siêu âm tim có đầu dò thực quản cho phép tiến hành siêu âm tại giường bệnh.
- Khoa tim mạch có máy siêu âm tim với đầu dò qua đường thực quản với tình trạng lâm sàng của người bệnh cho phép tiến hành thủ thuật ngoài phòng cấp cứu.
- Các triệu chứng lâm sàng và/hoặc hình ảnh, thông số siêu âm tim qua thành ngực không cho phép chẩn đoán xác định tắc nghẽn van nhân tạo do huyết khối và không cung cấp đủ dữ kiện để tiến hành điều trị bằng thuốc tiêu sợi huyết.
- Theo dõi hoạt động của van tim trong quá trình điều trị bằng thuốc tiêu sợi huyết.
II. CHỈ ĐỊNH
1. Huyết khối van nhân tạo bên buồng tim trái
Các chỉ định hiện nay được dựa trên các khuyến cáo của Hội Tim Mạch châu Âu (ESC), Hội Tim Mạch và Trường môn Tim Mạch Hoa Kỳ (ACC/AHA), Trường môn Lồng ngực Mỹ (ACCP), Hội Bệnh lý van tim (SHVD), có thể tóm tắt như sau:
| Khuyến cáo | Năm | Các dấu hiệu và triệu chứng chính | Chỉ định điều trị |
| ESC | 2007 | Mọi người bệnh | Điều trị bằng thuốc tiêu sợi huyết nếu người bệnh bị chống chỉ định phẫu thuật hoặc bệnh viện không có cơ sở phẫu thuật |
| ACC/AHA | 2008 | - NYHA I, II và - Huyết khối nhỏ | Thuốc tiêu sợi huyết là lựa chọn hàng đầu |
| - NYHA III, IV - NYHA I, II và huyết khối lớn | Thuốc tiêu sợi huyết chỉ dùng khi chống chỉ định phẫu thuật hoặc bệnh viện không có cơ sở phẫu thuật | ||
| SHVD | 2005 | Kích thước huyết khối > 5 mm | Thuốc tiêu sợi huyết (mọi độ NYHA, chống chỉ định nếu có huyết khối nhĩ trái) |
| ACCP | 2008 | Diện tích huyết khối < 0,8 cm2 | Thuốc tiêu sợi huyết (mọi độ NYHA) |
| Diện tích huyết khối > 0,8 cm2 | Chỉ dùng thuốc tiêu sợi huyết khi nguy cơ phẫu thuật quá cao hoặc bệnh viện không có cơ sở phẫu thuật |
2. Huyết khối van nhân tạo bên buồng tim phải
Điều trị bằng thuốc tiêu sợi huyết là lựa chọn hàng đầu (chỉ nên phẫu thuật đối với những người bệnh có huyết khối bám trên vòng van gây tắc nghẽn van, thất bại với điều trị bằng thuốc tiêu sợi huyết, suy tim nặng, có chống chỉ định dùng thuốc tiêu sợi huyết. Thận trọng với những người bệnh thông liên nhĩ hoặc còn lỗ bầu dục)
III. CHỐNG CHỈ ĐỊNH
1. Chống chỉ định tuyệt đối:
- Xuất huyết não hoặc đột quỵ không rõ nguyên nhân ở bất cứ thời điểm nào.
- Nhối máu não trong vòng 6 tháng.
- Tổn thương hoặc u tân sinh hệ thần kinh trung ương.
- Vết thương đầu, phẫu thuật hoặc chấn thương lớn trong vòng 3 tuần trước đó.
- Xuất huyết tiêu hóa trong 1 tháng trước đó.
- Bệnh lý cơ quan tạo máu.
- Phình tách động mạch chủ.
2. Chống chỉ định tương đối:
- Cơn thoáng thiếu máu não trong vòng 6 tháng trước.
- Đang uống thuốc chống đông đông kháng vitamin K với tỷ lệ prothrombin < 10% và/hoặc INR>5.
- Đang có thai hoặc sau đẻ < 1 tuần.
- Chọc dò động mạch ở những vị trí không đè ép động mạch được.
- Chấn thương do các động tác hoặc thủ thuật hồi sức cấp cứu
- Cấp cứu ngừng tuần hoàn > 15 phút
- Tăng huyết áp nặng chưa kiểm soát được (huyết áp tâm thu > 180mmHg và/hoặc huyết áp tâm trương > 110 mmHg)
- Suy gan.
- Đối với streptokinase/anistreplase: đã dùng trước đây (trong khoảng thời gian 1 tuần).
IV. CÁC BƯỚC TIẾN HÀNH
1. Truyền thuốc tiêu sợi huyết đường tĩnh mạch
Có thể lựa chọn các thuốc tiêu sợi huyết sau: streptokinase, urokinase hoặc thuốc phối hợp dạng hoạt hóa plasminogen tổ chức (rt-PA) như Alteplase, Actilyse
- Streptokinase
+ Truyền tĩnh mạch 250 000 đơn vị trong 30 phút
+ Tiếp tục truyền tĩnh mạch 100 000 đơn vị trong 72-96 giờ
- Urokinase
Truyền tĩnh mạch 4400 đơn vị/kg cân nặng/ 1 giờ trong 12 giờ
- rt-PA
+Tiêm tĩnh mạch 10 - 15 mg
+ Sau đó truyền tĩnh mạch 90 - 85 mg trong 90 - 180 phút, tổng liều: 100 mg.
2. Truyền heparin sau truyền thuốc tiêu sợi huyết 1 giờ: duy trì aPTT từ 1,5 - 2,0 lần so với chứng (55-80s). Liều trung bình từ 20,000 đến 40,000 U/24 h. Liều heparin khởi đầu là 1,300 U/h. Xét nghiệm aPTT được làm 6 h/lần trong ngày đầu tiên và cứ mỗi 8h trong ngày tiếp theo và từ ngày thứ 3 trở đi, aPTT được làm hàng ngày.
3. Uống thuốc chống đông kháng vitamin K (Sintrom, Warfarin) gối vào từ ngày thứ 2 tính từ khi aPTT đạt hiệu quả điều trị ổn định. Làm xét nghiệm INR hàng ngày và khi INR = 3 thì ngừng truyền heparin và duy trì thuốc chống đông đường uống với INR từ 2,5 - 3,5.
V. THEO DÕI, TAI BIẾN VÀ XỬ TRÍ
- Siêu âm tim với đầu dò qua thực quản nên được tiến hành một cách hệ thống trong quá trình người bệnh được điều trị bằng thuốc tiêu sợi huyết.
- Theo dõi chặt chẽ các biến chứng như chảy máu có thể gặp khi truyền thuốc tiêu sợi huyết để xử trí kịp thời:
Chảy máu nội sọ: phải nghĩ ngay đến biến chứng này một khi người bệnh có những thay đổi bất thường về tinh thần kinh (thẫn thờ, chậm chạp, đau đầu, buồn nôn…). Cần dừng truyền thuốc tiêu sợi huyết ngay lập tức và chỉ định chụp CT sọ não không cản quang, đồng thời lấy máu xét nghiệm đông máu và huyết học. Nếu có chảy máu nội sọ trên phim chụp CT sọ não thì bỏ hẳn thuốc tiêu sợi huyết và xem xét khả năng phẫu thuật nếu như có chỉ định. Nên hội chẩn với các bác sĩ chuyên khoa phẫu thuật thần kinh để có quyết định chính xác. Về mặt điều trị nội khoa, cần xem xét truyền 10 đơn vị Cryo để làm tăng nồng độ fibrinogen và yếu tố VIII nếu Fibrinogen giảm, truyền 6-8 đơn vị tiểu cầu nếu số lượng tiểu cầu giảm.
- Chảy máu các nội tạng khác như chảy máu tiêu hóa, tiết niệu:
+ Dừng truyền thuốc tiêu sợi huyết, bù dịch
+ Nếu người bệnh vẫn chảy máu: dùng các chế phẩm máu để điều chỉnh. Các yếu tố đông máu, huyết tương tươi đông lạnh và tiểu cầu có thể dùng với sự theo dõi chặt chẽ bằng các xét nghiệm đông máu, huyết học.
+ Chảy máu tại vị trí tiêm truyền, chảy máu niêm mạc lợi: không cần dừng thuốc tiêu sợi huyết. Băng ép tại vị trí chảy máu có thể đủ mang lại hiệu quả cầm máu.
- Theo dõi biến chứng tắc mạch:
Biến chứng tắc mạch có thể xảy ra trong quá trình người bệnh được điều trị bằng thuốc tiêu sợi huyết, thường hay xảy ra với những người bệnh có huyết khối lớn và di động. Mạch thường bị tắc là động mạch não hoặc động mạch chi dưới. Một khi những biến chứng này xảy ra, cần xem xét khả năng hút huyết khối (với mạch não) hoặc phẫu thuật (lấy huyết khối động mạch chi dưới) cấp cứu.
- Theo dõi biến chứng phù mạch: rất hiếm gặp phù nề gây tắc nghẽn đường thở và cần xử trí cấp cứu đường thở ngay lập tức bằng dừng truyền thuốc, cho thuốc kháng histamine, corticoid và đặt ống nội khí quản nếu có rít thanh quản.
TÀI LIỆU THAM KHẢO
1. Bonow RO, Carabello BA, Chatterjee K, et al.: 2008 focused update incorporated into the ACC/AHA 2006 guidelines for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to revise the 1998 guidelines for the management of patients with valvular heart disease). Endorsed by the Society of Cardiovascular Anesthesiologists, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons. J Am Coll Cardiol 2008; 52: e1-e142.
2. Lengyel M, Horstkotte D, Völler H, et al.: Working Group Infection, Thrombosis, Embolism and Bleeding of the Society for Heart Valve Disease. Recommendations for the management of prosthetic valve thrombosis. J Heart Valve Dis 2005; 14: 567-575.
3. Salem DN, O‟Gara PT, Madias C, et al.: American College of Chest Physicians. Valvular and structural heart disease: American College of Chest Physicians evidence-based clinical practice guidelines (8th edition). Chest 2008; 133: 593S-629S.
4. Vahanian A, Baumgartner H, Bax J, et al.: Guidelines on the management of valvular heart disease: The Task Force on the Management of Valvular Heart Disease of the European Society of Cardiology. Eur Heart J 2007; 28: 230-268.
ĐIỀU TRỊ SUY TĨNH MẠCH BẰNG LASER NỘI MẠCH
I. ĐẠI CƯƠNG
Laser là tên viết tắt của cụm từ Light Amplification by Stimulated Emission of Radiation , có nghĩa là "khuếch đại ánh sáng bằng phát xạ kích thích”. Nguyên lý chung của phương pháp Điều trị nội tĩnh mạch bằng laser là phóng thích một năng lượng vừa đủ vào trong lòng tĩnh mạch để phá hủy tĩnh mạch bằng những phản ứng sinh lý không thể đảo ngược.
Laser với bước sóng 1064 nm được sử dụng lần đầu tiên để điều trị giãn tĩnh mạch nông dưới da vào năm 1989. Nhưng phải đợi đến những năm cuối thế kỷ 20, đầu thế kỷ 21 mới có thêm nhiều nghiên cứu của các tác giả như Navarro, Proebstle, Meyers… công bố kết quả điều trị suy tĩnh mạch mạn tính bằng laser nội tĩnh mạch, với hiệu quả điều trị lên tới 97 - 100%.
II. CHỈ ĐỊNH
- Suy tĩnh mạch chi dưới mạn tính có triệu chứng. Phân loại trên lâm sàng theo phân loại CEAP từ C2 đến C6.
- Có dòng trào ngược tĩnh mạch hiển phát hiện trên siêu âm Doppler
- Đáp ứng kém với điều trị nội khoa
III. CHỐNG CHỈ ĐỊNH
1. Chống chỉ định tuyệt đối
- Người bệnh không có khả năng đi lại
- Có thai
- Huyết khối tĩnh mạch sâu chi dưới
- Dị dạng động tĩnh mạch
2. Chống chỉ định tương đối
- Suy tĩnh mạch sâu chi dưới
- Tĩnh mạch bị suy ở quá nông trên da (dưới 5 mm tính từ mặt da).
- Kích thước tĩnh mạch quá nhỏ (dưới 3 mm) hoặc quá lớn (trên 12 mm).
- Người bệnh đang điều trị thuốc chống đông hoặc hormone thay thế
- Tĩnh mạch quá xoắn vặn, gấp khúc hoặc phình tĩnh mạch từng đoạn
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sỹ trực tiếp làm laser trong đó có 01 bác sỹ chính, 01 bác sỹ trợ giúp. Ngoài ra còn 01 kỹ thuật viên làm nhiệm vụ cung cấp dụng cụ, và theo dõi, ghi chép kết quả.
2. Phương tiện
- Phòng làm thủ thuật laser: đủ rộng, đủ ánh sáng, sạch sẽ, để có thể đảm bảo được các thủ thuật vô trùng.
- Máy phát laser nội tĩnh mạch.
- Máy siêu âm được trang bị đầu dò siêu âm Doppler mạch máu 7,5 MHz.
- Thuốc: Lidocain 2%, nước muối sinh lý. Các thuốc thiết yếu trong cấp cứu.
- Các dụng cụ:
+ Catheter, sợi sonde phát sóng laser và bộ dây dẫn kèm theo.
+ Kim chọc dò 19G, 21G
+ Introducer và sheath 7Fr/11cm - 8Fr/11cm
+ Guidewire 0,028 inch - 0,035 inch.
+ Syringe 20ml, 10 ml, 5 ml và kim 28G
+ Bộ săng trải, toan áo đã tiệt trùng
+ Bộ dụng cụ tiểu phẫu để mở mạch máu
+ Bao nylon bọc đầu dò siêu âm vô trùng
+Gel siêu âm vô trùng
+ Bút chuyên dụng để đánh dấu (mapping) tĩnh mạch
3. Người bệnh
Người bệnh được chỉ định điều trị suy tĩnh mạch mạn tính chi dưới bằng laser: đã được giải thích đầy đủ và ký cam kết làm thủ thuật, được vệ sinh cá nhân sạch sẽ, làm các xét nghiệm thiết yếu (đông máu cơ bản, antiHIV, HBsAg…).
4. Hồ sơ bệnh án
Hồ sơ bệnh án có đủ xét nghiệm cần thiết, kết quả siêu âm Doppler tĩnh mạch, giấy chỉ định làm thủ thuật, cam kết của người bệnh.
V. CÁC BƯỚC TIẾN HÀNH
- Người bệnh ở tư thế đứng: Dùng siêu âm Doppler lập bản đồ tĩnh mạch bị suy, đánh dấu vị trí chọc mạch và các nhánh tĩnh mạch nông cần điều trị kèm theo (nếu có).
- Người bệnh nằm lên bàn can thiệp: sát trùng và bộc lộ toàn bộ bên chân can thiệp từ bẹn tới mắt cá chân. Phủ săng bảo vệ các phần cơ thể còn lại, và vùng bàn chân.
- Gây tê tại vị trí sẽ chọc mạch bằng Lidocain 1% (thường ở vị trí ngang gối, hoặc 1/3 trên cẳng chân).
- Bọc đầu dò siêu âm bằng bao vô khuẩn, sau đó sử dụng máy siêu âm 2D để hướng dẫn chọc tĩnh mạch hiển tại vị trí chọc dò.
- Luồn guidewire, rút kim chọc dò ra ngoài. Tiếp tục đặt introducer và sheath, sau đó rút guidewire.
- Sau khi rút guidewire, luồn sonde laser qua catheter lên tận điểm nối, khóa sonde laser (Luer lock).
- Kiểm tra vị trí đầu sonde ở điểm nối nhờ vào ánh sáng ở đầu sonde và siêu âm, đảm bảo cực trên của sonde ở vị trí cách điểm nối tĩnh mạch hiển lớn - tĩnh mạch đùi chung khoảng 20 mm.
- Đo chiều dài của sonde laser từ đầu sonde tới vị trí đã chọc tĩnh mạch. Đây chính là chiều dài của đoạn tĩnh mạch cần điều trị. Điều này rất quan trọng vì chiều dài của tĩnh mạch quyết định mức năng lượng cần dùng. Theo các nghiên cứu mới nhất, với mỗi một cm tĩnh mạch cần dùng mức năng lượng là 60 Joules. Nếu tĩnh mạch có chiều dài là 50 cm, thì mức năng lượng tối thiểu phải sử dụng là 3000J.
- Dưới hướng dẫn của siêu âm, bơm dung dịch gây tê và làm mát vào xung quanh đoạn tĩnh mạch hiển được can thiệp, thường bắt đầu từ vị trí ½ giữa đùi, số lượng khoảng 10ml cho mỗi đoạn tĩnh mạch 1 cm. Mục đích là tách rời tĩnh mạch hiển ra khỏi da và các cấu trúc dưới cân nhằm bảo vệ mô khỏi nhiệt năng của laser, đồng thời, tĩnh mạch hiển cũng bị ép lại, nâng cao hiệu quả của thủ thuật.
- Thông báo cho người bệnh để chuẩn bị điều trị bằng laser. Đề nghị người bệnh nói ngay nếu xuất hiện đau trong quá trình đốt.
- Sau khi gây tê và trước khi điều trị laser, tất cả mọi người trong phòng can thiệp đều phải đeo kính bảo vệ mắt.
- Kiểm tra vị trí đầu catheter lần cuối. Khởi động chế độ phát laser. Các nghiên cứu mới nhất hiện nay đều ủng hộ việc phát tia laser liên tục. Một năng lượng phát 12 W cho phép cung cấp 60 J cho mỗi cm tĩnh mạch với vận tốc 2 mm/s.
- Sonde laser được rút đều đặn trên suốt chiều dài của tĩnh mạch, chú ý vào những điểm nhạy cảm:
+ Điểm nối
+ Những vị trí giãn
+ Những tĩnh mạch xiên.
- Kết thúc thủ thuật, đặt một sterile strip vào vị trí chọc mạch.
- Dùng siêu âm để kiểm tra lại toàn bộ đoạn tĩnh mạch hiển lớn đã điều trị.
- Đeo tất chun áp lực độ II tới tận đùi, có thể quấn băng chun kèm theo.
- Thủ thuật phối hợp: Có thể làm phẫu thuật Muller (phlebectomy) để rút bỏ các nhánh tĩnh mạch nông bị giãn, sau khi đã điều trị laser thân tĩnh mạch hiển lớn.
VI. THEO DÕI
- Sau thủ thuật người bệnh có thể tự đứng dậy ngay.
- Theo dõi tại bệnh phòng khoảng 4 tiếng. Sau đó có thể cho người bệnh xuất viện trong ngày.
- Dặn dò người bệnh vẫn có thể đi lại nhẹ nhàng, gác chân cao khi nghỉ ngơi, không tháo tất trong vòng 72 giờ, tránh vận động mạnh trong vòng 5 ngày.
- Người bệnh có thể dùng thêm thuốc giảm đau, chống viêm, giảm phù nề nếu cần thiết.
- Người bệnh được khám lại định kỳ sau 1 tháng, 3 tháng, 6 tháng và hàng năm.
- Yêu cầu người bệnh chú ý phát hiện và khám lại ngay nếu xuất hiện các triệu chứng sau:
+ Đau nhiều
+ Sưng nề, căng chân đột ngột hoặc viêm đỏ dọc vị trí đường đi của tĩnh mạch.
+ Tức ngực, khó thở
+ Chảy máu, tụ máu tại vị trí chọc mạch.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Huyết khối tĩnh mạch sâu và/hoặc thuyên tắc phổi: nhập viện theo dõi và điều trị chống đông.
2. Viêm tắc tĩnh mạch nông: điều trị giảm viêm, chống đau.
3. Hoại tử da: kháng viêm, kháng sinh, săn sóc, cắt lọc, cân nhắc ghép da kỳ hai.
4. Tổn thương thần kinh lân cận: kháng viêm, giảm đau, theo dõi.
5. Tụ máu, chảy máu tại vị trí chọc mạch: thay băng, băng ép tại chỗ.
TÀI LIỆU THAM KHẢO
1. Nick Morrison, 2009. Laser treatment of the incompetent saphenous vein. Handbook of venous disorders, p. 419 - 427.
2. Neil M. Khilnani, Clement J. Grassi, Sanjoy Kundu, 2010. Multi- society Consensus Quality Improvement Guidelines for the Treatment of Lowerextremity Superficial Venous Insufficiency with Endovenous Thermal Ablation from the Society of Interventional Radiology, Cardiovascular Interventional Radiological Society of Europe, American College of Phlebology, and Canadian Interventional Radiology Association. J Vasc Interv Radiol 2010; 21:14-31.
3. O.Pichot, J.L. Gerard, C.Hamel-Desnos. 2012. Traitement endoveineux thermiques. Traité de médecine vasculaire. p201 - 217.
ĐIỀU TRỊ SUY TĨNH MẠCH
BẰNG NĂNG LƯỢNG SÓNG TẦN SỐ RADIO
I. ĐẠI CƯƠNG
Suy tĩnh mạch mạn tính chi dưới là bệnh phổ biến, chiếm từ 15 - 25% dân số người lớn nói chung và là một trong những nguyên nhân khám bệnh thường gặp nhất trên lâm sàng. Bệnh có thể gây ra các biến chứng như giãn tĩnh mạch nông, huyết khối tĩnh mạch, thuyên tắc động mạch phổi, loét chi…làm giảm đáng kể chất lượng cuộc sống, và tăng gánh nặng chi phí cho nền y tế.
Mục tiêu Điều trị suy tĩnh mạch mạn tính chi dưới là loại bỏ dòng trào ngược trong lòng các tĩnh mạch bị suy, từ đó giải quyết triệt để về triệu chứng cho người bệnh, mặt khác, còn có giá trị thẩm mỹ. Nhờ sự tiến bộ của khoa học kỹ thuật, các phương pháp can thiệp nhiệt nội tĩnh mạch sử dụng sóng có tần số radio hoặc laser đang ngày một phát triển.
Nguyên lý chung của phương pháp điều trị nội tĩnh mạch bằng RF là phóng thích một năng lượng dưới dạng nhiệt vào trong lòng tĩnh mạch, gây phá hủy lớp nội mạc, co thắt và dày các sợi collagen của lớp trung - ngoại mạc, từ đó gây tắc và xơ hóa tĩnh mạch. So sánh với các phương pháp phẫu thuật truyền thống, can thiệp nội tĩnh mạch bằng sóng có tần số radio ngày càng chứng tỏ được tính an toàn, cũng như hiệu quả về điều trị. Nghiên cứu đa quốc gia mới nhất tại 35 trung tâm ở Hoa Kỳ, Châu Âu và Úc cho thấy tỷ lệ điều trị RF thành công sau 1 tuần là 93%, sau 2 năm là 85%, với 90% người bệnh không còn dòng trào ngược trong tĩnh mạch hiển, và 95% người bệnh hài lòng với hiệu quả của phương pháp điều trị này sau 2 năm theo dõi.
II. CHỈ ĐỊNH
- Suy tĩnh mạch chi dưới mạn tính có triệu chứng. Phân loại trên lâm sàng theo phân loại CEAP từ C2 đến C6.
- Có dòng trào ngược tĩnh mạch hiển phát hiện trên siêu âm Doppler
- Đáp ứng kém với điều trị nội khoa
III. CHỐNG CHỈ ĐỊNH
1. Chống chỉ định tuyệt đối
- Người bệnh không có khả năng đi lại
- Có thai
- Huyết khối tĩnh mạch sâu chi dưới, với tuần hoàn bàng hệ nghèo nàn
- Dị dạng động tĩnh mạch
2. Chống chỉ định tương đối
- Suy tĩnh mạch sâu chi dưới
- Tĩnh mạch bị suy ở quá nông trên da (dưới 5 mm tính từ mặt da)
- Kích thước tĩnh mạch quá nhỏ (dưới 3 mm)
IV. CHUẨN BỊ
1. Người thực hiện
02 bác sỹ trực tiếp làm RF trong đó có 01 bác sỹ chính, 01 bác sỹ trợ giúp. Ngoài ra còn 01 kỹ thuật viên làm nhiệm vụ cung cấp dụng cụ, và theo dõi, ghi chép kết quả.
2. Phương tiện
- Phòng làm thủ thuật RF: đủ rộng, đủ ánh sáng, sạch sẽ, để có thể đảm bảo được các thủ thuật vô trùng.
- Máy phát RF hiệu VNUS closure Fast: đã được cài đặt chế độ phát sóng radio 20 giây/lần, với mức năng lượng 120oc.
- Máy siêu âm được trang bị đầu dò siêu âm Doppler mạch máu 7,5 MHz.
- Thuốc: Lidocain 2%, nước muối sinh lý. Các thuốc thiết yếu trong cấp cứu.
- Dụng cụ cần thiết:
+ Catheter VNUS phát sóng có tần số radio và bộ dây dẫn kèm theo.
+ Kim chọc dò 19G, 21G
+ Introducer và sheath 7Fr/11cm - 8Fr/11cm
+ Guidewire 0,028 inch - 0,035 inch.
+ Syringe 20ml, 10 ml, 5 ml và kim 28G
+ Bộ săng trải, toan áo đã tiệt trùng
+ Bộ dụng cụ tiểu phẫu để mở mạch máu
+Bao nylon bọc đầu dò siêu âm vô trùng
+ Gel siêu âm vô trùng
+ Bút chuyên dụng để đánh dấu (mapping) tĩnh mạch
3. Người bệnh
Người bệnh được chỉ định điều trị suy tĩnh mạch mạn tính chi dưới bằng RF: đã được giải thích đầy đủ và ký cam kết làm thủ thuật, được vệ sinh cá nhân sạch sẽ, làm các xét nghiệm thiết yếu (đông máu cơ bản, antiHIV, HBsAg…).
4. Hồ sơ bệnh án
Hồ sơ bệnh án có đủ xét nghiệm cần thiết, kết quả siêu âm Doppler tĩnh mạch, giấy chỉ định làm thủ thuật, cam kết của người bệnh.
V. CÁC BƯỚC TIẾN HÀNH
- Người bệnh ở tư thế đứng: Dùng siêu âm Doppler lập bản đồ tĩnh mạch bị suy, đánh dấu vị trí chọc mạch và các nhánh tĩnh mạch nông cần điều trị kèm theo (nếu có).
- Người bệnh nằm lên bàn can thiệp: sát trùng và bộc lộ toàn bộ bên chân can thiệp từ bẹn tới mắt cá chân. Phủ săng bảo vệ các phần cơ thể còn lại, và vùng bàn chân.
- Gây tê tại vị trí sẽ chọc mạch bằng Lidocain (thường ở vị trí ngang gối, hoặc 1/3 trên cẳng chân).
- Bọc đầu dò siêu âm bằng bao vô khuẩn, sau đó sử dụng mode siêu âm 2D để hướng dẫn chọc tĩnh mạch hiển tại vị trí chọc dò.
- Luồn guidewire, rút kim chọc dò ra ngoài. Tiếp tục đặt introducer và sheath, sau đó rút guidewire.
- Bật máy VNUS và nối catheter vào máy. Đánh dấu chiều dài của catheter từ đầu xa của catheter tới vị trí đã chọc tĩnh mạch. Luồn catheter dưới hướng dẫn của siêu âm lên vị trí cách điểm nối tĩnh mạch hiển lớn - tĩnh mạch đùi chung khoảng 20 mm.
- Dưới hướng dẫn của siêu âm, bơm dung dịch gây tê và làm mát vào xung quanh đoạn tĩnh mạch hiển được can thiệp, thường bắt đầu từ vị trí ½ giữa đùi, số lượng khoảng 10ml cho mỗi đoạn tĩnh mạch 1 cm. Mục đích là tách rời tĩnh mạch hiển ra khỏi da và các cấu trúc dưới cân nhằm bảo vệ mô khỏi nhiệt năng của catheter, đồng thời, tĩnh mạch hiển cũng bị ép lại, nâng cao hiệu quả của thủ thuật.
- Thông báo cho người bệnh để bắt đầu điều trị RF. Đề nghị người bệnh nói ngay nếu xuất hiện đau trong quá trình đốt.
- Khởi động chế độ phát RFA trên máy VNUS. Kiểm tra vị trí đầu catheter lần cuối. Bấm nút phát sóng RF ở đuôi catheter để đốt TM hiển. Phát sóng 2 lần cho đoạn TM hiển đầu tiên. Tiếp tục rút dần catheter ra từng đoạn 7 cm để phát sóng và đốt các đoạn còn lại, trong khi đè ép đoạn TM vừa đốt xong.
Rút introduce và sheath để đốt đoạn TM hiển cuối cùng. Sau đó rút hẳn catheter và sheath ra ngoài, sát trùng lại vị trí đã chọc mạch.
- Dùng siêu âm để kiểm tra lại toàn bộ đoạn tĩnh mạch hiển lớn đã điều trị.
- Đeo tất chun áp lực độ II tới tận đùi, có thể quấn băng chun kèm theo.
- Thủ thuật phối hợp: Có thể làm phẫu thuật Muller (phlebectomy) để rút bỏ các nhánh tĩnh mạch nông bị giãn, sau khi đã điều trị RF thân tĩnh mạch hiển lớn.
VI. THEO DÕI
- Sau thủ thuật người bệnh có thể tự đứng dậy ngay.
- Theo dõi tại bệnh phòng khoảng 4 tiếng. Sau đó có thể cho người bệnh xuất viện trong ngày.
- Dặn dò người bệnh vẫn có thể đi lại nhẹ nhàng, gác chân cao khi nghỉ ngơi, không tháo tất trong vòng 72 giờ, tránh vận động mạnh trong vòng 5 ngày.
- Người bệnh có thể dùng thêm thuốc giảm đau, chống viêm, giảm phù nề nếu cần thiết.
- Người bệnh được khám lại định kỳ sau 1 tháng, 3 tháng, 6 tháng và hàng năm.
- Yêu cầu người bệnh chú ý phát hiện và khám lại ngay nếu xuất hiện các triệu chứng sau:
+ Đau nhiều
+ Sưng nề, căng chân đột ngột hoặc viêm đỏ dọc vị trí đường đi của tĩnh mạch.
+ Tức ngực, khó thở
+ Chảy máu, tụ máu tại vị trí chọc mạch.
VII. TAI BIẾN VÀ XỬ TRÍ
1. Huyết khối tĩnh mạch sâu và/hoặc thuyên tắc phổi: nhập viện theo dõi và điều trị chống đông.
2. Viêm tắc tĩnh mạch nông: điều trị giảm viêm, chống đau.
3. Hoại tử da: kháng viêm, kháng sinh, săn sóc, cắt lọc, cân nhắc ghép da kỳ hai.
4. Tổn thương thần kinh lân cận: kháng viêm, giảm đau, theo dõi.
5. Tụ máu, chảy máu tại vị trí chọc mạch: thay băng, băng ép tại chỗ.
TÀI LIỆU THAM KHẢO
1. Robert F. Merchant, Robert L. Kistner, 2009. Radiofrequency treatment of the incompetent saphenous vein. Handbook of venous disorders, p. 415.
2. Neil M. Khilnani, Clement J. Grassi, Sanjoy Kundu, 2010. Multi- society Consensus Quality Improvement Guidelines for the Treatment of Lowerextremity Superficial Venous Insufficiency with Endovenous Thermal Ablation from the Society of Interventional Radiology, Cardiovascular Interventional Radiological Society of Europe, American College of Phlebology, and Canadian Interventional Radiology Association. J Vasc Interv Radiol 2010; 21:14-31.
3. Julianne Stoughton, 2011. Venous Ablation Therapy: Indications and Outcomes. Progress in Cardiovascular Diseases 54 (2011) 61-69.
GÂY XƠ TĨNH MẠCH ĐIỀU TRỊ SUY, GIÃN TĨNH MẠCH MÃN TÍNH
I. ĐẠI CƯƠNG
Tiêm xơ Điều trị suy tĩnh mạch mạn tính chi dưới là một phương pháp điều trị đơn giản, không tốn kém, giúp điều trị suy tĩnh mạch hiển lớn và/hoặc hiển nhỏ có triệu chứng trên lâm sàng. Ngoài ra, đây cũng là phương pháp rất hiệu quả điều trị suy tĩnh mạch nông tái phát, giãn tĩnh mạch nông tồn dư sau phẫu thuật, dị dạng tĩnh mạch kiểu hemangiomas không có chỉ định phẫu thuật…
Nguyên lý: Khi tiêm chất gây xơ (ở dạng dịch hay dạng bọt) vào lòng TM nông bệnh lý, chất này gây tổn thương nội mạc và thành phần lân cận của lớp trung mạc, một mặt gây co nhỏ lòng tĩnh mạch, mặt khác tạo thành huyết khối làm tắc lòng TM bị suy. Chất gây xơ dạng bọt là hỗn hợp giữa khí và chất gây xơ dạng dịch, mục đích nhằm tăng hiệu quả điều trị, giảm tỷ lệ biến chứng với một thể tích và nồng độ chất gây xơ thấp hơn.
Siêu âm Doppler không chỉ phục vụ chẩn đoán mà còn là phương tiện để hướng dẫn và kiểm soát trong suốt quá trình tiêm xơ. Ngoài ra siêu âm Doppler còn đánh giá hiệu quả tức thời và lâu dài của thủ thuật, phát hiện biến chứng huyết khối tĩnh mạch sâu nếu có.
II. CHỈ ĐỊNH
- Giãn mao tĩnh mạch mạng nhện (kích thước dưới 1 mm) dưới da.
- Giãn tĩnh mạch nông dạng lưới (kích thước từ 1 - 3 mm), không có dòng trào ngược tại van tĩnh mạch trên siêu âm.
- Giãn các nhánh tĩnh mạch nông tồn tại sau phẫu thuật hoăc can thiệp điều trị suy tĩnh mạch hiển.
- Dị dạng tĩnh mạch có kích thước nhỏ, kiểu u mạch (hemangiomas).
- Suy tĩnh mạch hiển lớn hoặc hiển nhỏ có triệu chứng (từ C2 - C6 theo phân loại CEAP, và có dòng trào ngược trên siêu âm).
- Suy tĩnh mạch xuyên, hoặc suy tĩnh mạch nông tái phát.
III. CHỐNG CHỈ ĐỊNH
1. Chống chỉ định tuyệt đối
- Dị ứng với chất gây xơ
- Huyết khối tĩnh mạch sâu chi dưới cấp tính
- Bệnh lý rối loạn đông máu
- Bệnh động mạch chi dưới với ABI < 0.8
- Phụ nữ có thai
- Tồn tại lỗ bầu dục đã biết, có triệu chứng
2. Chống chỉ định tương đối
- Tồn tại lỗ bầu dục đã biết không triệu chứng
- Tiền sử bị cơn đau nửa đầu nặng
- Hội chứng May- Thurner
- Hội chứng Klippel - Trenaunay
IV. CHUẨN BỊ
1. Người thực hiện
01 bác sỹ chuyên khoa mạch máu, thành thạo siêu âm Doppler và kỹ thuật tiêm xơ.
2. Phương tiện
- Phòng làm thủ thuật tiêm xơ: đủ ánh sáng, sạch sẽ, để có thể đảm bảo được các thủ thuật vô trùng.
- Máy siêu âm được trang bị đầu dò siêu âm Doppler mạch máu 7,5 MHz.
- Thuốc: Thuốc tiêm xơ Aetoxisclerol từ 0,25% đến 3%, hoặc Fibrovein từ 0,35% đến 3%. Các thuốc thiết yếu trong cấp cứu.
3. Người bệnh
Người bệnh được chỉ định điều trị suy tĩnh mạch mạn tính chi dưới bằng phương pháp tiêm xơ: đã được giải thích đầy đủ và ký cam kết làm thủ thuật.
4. Hồ sơ bệnh án
Hồ sơ bệnh án có đủ xét nghiệm cần thiết, kết quả siêu âm Doppler tĩnh mạch, giấy chỉ định làm thủ thuật, cam kết của người bệnh.
V. CÁC BƯỚC TIẾN HÀNH
1. Phương tiện
- Thuốc gây xơ: Aetoxisclérol® 0,25 - 3 %, hoặc Fibrovein 0,5 - 3%
- Xi lanh các loại từ 2ml - 5ml - 10 ml.
- Kim tiêm 22G, 23G, 26G, 30G, kim bướm được lựa chọn tùy theo đường kính và độ sâu TM được tiêm xơ.
- Chạc ba, dùng để tạo bọt gây xơ (Hoặc dụng cụ chuyên dụng EasyFoam).
2. Các bước tiến hành thủ thuật
2.1. Tiêm xơ bằng phương pháp tạo bọt (foam sclerotherapy)
- Tư thế BN: Đối với tĩnh mạch hiển lớn: BN nằm nghiêng phải hoặc trái tùy theo vị trí chân được tiêm xơ, một chân co, một chân duỗi nhằm bộc lộ rõ vị trí tiêm. Đối với tĩnh mạch hiển nhỏ: BN nằm sấp, chân duỗi thẳng. Đối với các tĩnh mạch nông khác: BN nằm ở tư thế thuận tiện nhất để có thể tiến hành thủ thuật.
- Trước tiêm xơ cần thăm dò lại bằng siêu âm tĩnh mạch được điều trị, xem xét những mao động mạch lân cận (có thể là căn nguyên gây ra biến chứng tại chỗ), đo đường kính tĩnh mạch, từ đó tính thể tích và nồng độ bọt gây xơ phù hợp. Xác định và đánh dấu vị trí chọc kim, hướng đưa kim vào tĩnh mạch. Vị trí chọc kim ở cách quai 15 - 20cm với TM hiển lớn, 5 - 10cm với TM hiển bé.
- Tiến hành tạo bọt gây xơ theo kỹ thuật Tessari. Tỷ lệ khí:thuốc gây xơ = 4:1.
- Sát khuẩn, chọc tĩnh mạch dưới hướng dẫn của siêu âm. Có thể sử dụng mặt cắt dọc hoặc mặt cắt ngang qua tĩnh mạch tại vị trí chọc mạch.
- Kiểm tra vị trí của kim xem đã chắc chắn vào trong lòng TM, xác định bằng dấu hiệu có máu chảy khi rút ra, và nhìn thấy đầu kim nằm trong lòng TM qua siêu âm. Sau đó tiêm chất gây xơ bọt vào lòng TM dưới hướng dẫn của siêu âm. Sau khi tiêm hết thuốc, rút kim và dùng tay hoặc đầu dò siêu âm chẹn phía quai tĩnh mạch nông, để thuốc tập trung lan vào hệ TM nông, tránh vào TM sâu có nguy cơ tạo thành huyết khối.
- Kiểm tra bằng siêu âm ngay sau tiêm, cho phép đánh giá kết quả tức thì của thủ thuật: tĩnh mạch co thắt, bọt tiêm xơ lan tỏa đều trong lòng tĩnh mạch.
- Kết thúc thủ thuật: sát khuẩn và dùng bông vô khuẩn băng chặt lại vị trí chọc kim. Đi tất chun độ II và/hoặc băng chun bên chân được tiêm xơ cho người bệnh.
2.2. Tiêm xơ thẩm mỹ (microsclerotherapy)
- Tiêm xơ thẩm mỹ được áp dụng cho các búi giãn mao tĩnh mạch mạng nhện hoặc giãn tĩnh mạch nông dạng lưới dưới da.
- Người bệnh nằm ở tư thế phù hợp, sao cho vùng tĩnh mạch cần tiêm xơ được bộc lộ rõ nhất, thuận tiện nhất cho bác sỹ làm thủ thuật.
- Thuốc gây xơ có nồng độ từ 0,125% đến 0,5%, thường tiêm xơ dưới dạng dịch mà không cần tạo bọt.
- Sau khi sát khuẩn da tại vị trí tiêm xơ, bác sỹ lựa chọn nhánh tĩnh mạch chính trong đám giãn tĩnh mạch nông, và bơm chất gây xơ vào trong lòng tĩnh mạch, sao cho từ nhánh này chất gây xơ lan tỏa khắp các nhánh của đám giãn tĩnh mạch.
- Sau thủ thuật, người bệnh có thể đi tất chun hoặc không.
VI. THEO DÕI
- Người bệnh có thể vận động, đi lại và làm việc bình thường ngay sau tiêm, tuy nhiên tránh các vận động nặng trong thời gian tối thiểu 2 tuần.
- Tránh để vùng được tiêm xơ tiếp xúc trực tiếp với ánh nắng mặt trời, nước nóng, nước biển trong thời gian 2 tuần, nhằm hạn chế biến chứng rối loạn sắc tố da.
- Khi phát hiện có vết loét tại vị trí tiêm, chân sưng, đau nhiều, cần đến khám lại ngay.
VII. TAI BIẾN VÀ XỬ TRÍ
BẢNG 1: BIẾN CHỨNG CÓ THỂ GẶP CỦA PHƯƠNG PHÁP TIÊM XƠ (*)
| Phân loại biến chứng | Tần suất xảy ra | |
| Tiêm xơ bằng dịch | Tiêm xơ băng bọt | |
| * Biến chứng nặng: - Shock phản vệ - Hoại tử mô nặng - Đột quị, TBMMN thoảng qua - Huyết khối TM sâu đầu xa - Huyết khối TM sâu đầu gần - Tắc mạch phổi - Tổn thương TK vận động |
Vài trường hợp Vài trường hợp Vài trường hợp Hiếm Rất hiếm Vài trường hợp Vài trường hợp |
Vài trường hợp Vài trường hợp Vài trường hợp Không thường gặp Rất hiếm Vài trường hợp Vài trường hợp |
| * Biến chứng nhẹ: - Rối loạn thị giác - Đau nửa đầu - Tổn thương TK cảm giác - Tức ngực - Ho khan - Dị ứng da - Đám giãn mao mạch - Rối loạn sắc tố da - Hoại tử da khu trú |
Rất hiếm Rất hiếm Không báo cáo Rất hiếm Rất hiếm Rất hiếm Thường gặp Thường gặp Hiếm |
Không thường gặp Không thường gặp Hiếm Rất hiếm Rất hiếm Rất hiếm Thường gặp Thường gặp Rất hiếm |
(*) Bảng tổng hợp các biến chứng của phương pháp tiêm xơ theo Hội tĩnh mạch Châu Âu (tỷ lệ biến chứng ≥ 10%: rất thường gặp ; 1 - 10%: thường gặp ; 0,1 - 1 %: không thường gặp ; 0,01 - 0,1%: hiếm ; < 0,01%: rất hiếm, vài trường hợp).
TÀI LIỆU THAM KHẢO
1. C.M. Hamel-Desnos, B.J. Guias, P.R. Desnos, A. Mesgard, 2010. Foam Sclerotherapy of the Saphenous Veins Randomised Controlled Trial with or without Compression. Eur J Vasc Endovasc Surg 39, 500 - 507.
2. Joshua I. Greenberg, Niren Angle, J. Bergan, 2009. Foam sclerotherapy. Handbook of venous disorders, p. 380 - 388.
3. J. Leonel Villavicencio, 2009. Sclerotherapy in the management of varicose veins of the extremities. Handbook of venous disorders, p. 375 - 376.
4. S.C. Thomasset, Z. Butt, S. Liptrot, B.J. Fairbrother, 2010. Ultrasound Guided Foam Sclerotherapy: Factors Associate d with Outcomes and Complications. Eur J Vasc Endovasc Surg (2010) 40, 389 - 392.
5. T. Beckitt, A. Elstone, S. Ashley, 2011. Air versus Physiologic al Gas for Ultrasound Guided Foam Scler otherapy Treatme nt of Varicose Veins.Eur J Vasc Endovasc Surg (2011) 42, 115 - 119.
SỐC ĐIỆN ĐIỀU TRỊ CÁC RỐI LOẠN NHỊP NHANH
I. ĐẠI CƯƠNG
Sốc điện ngoài lồng ngực (thường được gọi tắt là sốc điện) là một phương pháp Điều trị cho phép dập tắt, bình ổn nhanh chóng phần lớn các rối loạn nhịp tim.
Sốc điện gây ra sự khử cực đối với tất cả các tế bào cơ tim đang bị kích thích, cắt đứt các vòng vào lại hoặc bất hoạt các ổ hoạt động ngoại vị bằng cách tái đồng bộ hoạt động điện học trong tế bào cơ tim. Nhịp xoang thường được thiết lập sau một khoảng ngừng điện học ngắn xuất hiện ngay sau khi sốc điện. Hiệu quả của sốc điện phụ thuộc vào điện thế khi sốc điện và sức kháng trở của tổ chức. Một số yếu tố có ảnh hưởng mang tính quyết định đối với sức kháng trở nói trên đó là hình thái người bệnh, tình trạng phối, lồng ngực của người bệnh.
II. CHỈ ĐỊNH
1. Chỉ định sốc điện cấp cứu
Tất cả những rối loạn nhịp nhanh gây ngừng tuần hoàn, mất ý thức hoặc suy giảm huyết động nghiêm trọng đều được chỉ định sốc điện ngoài lồng ngực cấp cứu. Sốc điện ngoài lồng ngực được thực hiện càng nhanh càng tốt nếu có thể ngay khi những hình ảnh rối loạn nhịp nhanh sau được ghi nhận trên giấy hoặc trên màn hình theo dõi điện tâm đồ:
- Rung thất: là nguyên nhân thường gặp gây ngừng tuần hoàn. Sốc điện càng sớm càng có nhiều cơ may mang lại đối với người bệnh. Mức năng lượng sốc tối đa là 360 J nếu lần 1 sốc 200 J, lần 2 sốc 300 J không có kết quả. Nếu sốc điện không thành công thì ngay sau đó phải tiến hành hồi sức cấp cứu tiếp tục: ép tim ngoài lồng ngực, thông khí nhân tạo, điều chỉnh thăng bằng toan kiềm và những rối loạn điện giải nếu có. Theo dõi liên tục điện tâm đồ trên màn hình, nếu rung thất sóng lớn thì lại tiếp tục tiến hành sốc điện ở mức năng lượng tối đa.
- Nhịp nhanh thất: là nguyên nhân chính gây suy giảm huyết động. Khi dấu hiệu suy giảm huyết động xảy ra, cần nhanh chóng tiến hành sốc điện với mức năng lượng cho lần sốc đầu tiên là 100 J. Nếu không thành công thì có thể nâng mức năng lượng lên 150 J, tiếp đến là 200 J. Cần lưu ý là nhịp nhanh thất do ngộ độc digital, chỉ định sốc điện nên ở mức năng lượng thấp.
- Những rối loạn nhịp nhanh trên thất như flutter nhĩ, tim nhanh nhĩ trừ rung nhĩ (xin xem bài riêng), mức năng lượng sốc thường từ 100J.
- Hội chứng Wolf-Parkinson-White khi rối loạn nhịp nhĩ nhanh (thường nhất là rung nhĩ) dẫn truyền xuống tâm thất theo đường dẫn truyền phụ, có nguy cơ gây rung thất.
2. Sốc điện theo chương trình
- Các rối loạn nhịp nhanh trên thất, chủ yếu là rung nhĩ.
- Các rối loạn nhịp thất: thường chỉ định sốc điện cấp cứu (xin xem phần trên). Một số trường hợp nhịp nhanh thất, nhất là những người bệnh đang được điều trị bằng các thuốc chống loạn nhịp, chưa ảnh hưởng nhiều đến huyết động thì nên được tiếp tục điều trị tăng cường bằng thuốc (đường tĩnh mạch hoặc đường uống). Nếu vẫn không có kết quả hoặc có nguy cơ gây suy tim, rối loạn huyết động thì cần lập chương trình, chuẩn bị tiến hành sốc điện ngoài lồng ngực, thiết lập nhịp xoang cho người bệnh.
III. CHỐNG CHỈ ĐỊNH
- Không có chống chỉ định trong các trường hợp sốc đện cấp cứu
- Chống chỉ định sốc điện có chuẩn bị: huyết khối trong các buồng tim
IV. CHUẨN BỊ
1. Người thực hiện: 01 bác sỹ được đào tạo về cấp cứu tim mạch, 01 điều dưỡng hỗ trợ.
2. Phương tiện
Những dụng cụ chuẩn bị cho sốc điện ngoài lồng ngực sau đây cần phải luôn sẵn sàng, có thể sử dụng được ngay trong trường hợp cấp cứu:
- Máy sốc điện phải trong tình trạng hoạt động tốt, bộ phận đồng bộ hoạt động chuẩn.
- Hai cần sốc phải sạch, tiếp xúc tốt với da ngực người bệnh và phải phóng điện đúng công suất cài đặt.
- Máy theo dõi điện tâm đồ, huyết áp động mạch, nhịp thở, SaO2.
- Dụng cụ và thuốc gây mê
- Dụng cụ để người bệnh thở oxy qua mũi hoặc qua mặt nạ.
- Canule Malot
- Bóng Ambout
- Dụng cụ đặt nội khí quản, máy hút
- Xe đựng dụng cụ cấp cứu có thuốc và dụng cụ cấp cứu ngừng tuần hoàn theo quy định.
3. Người bệnh
- Trong trường hợp sốc điện cấp cứu: tiến hành sốc điện ngay lập tức
- Trường hợp sốc điện có chuẩn bị: người bệnh được giải thích rõ về thủ thuật, đồng ý làm thủ thuật và ký vào bản cam kết
4. Hồ sơ bệnh án: được hoàn thiện theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
Sốc điện ngoài lồng ngực ngay lập tức cho những người bệnh ngừng tuần hoàn do rung thất hay nhịp nhanh thất làm người bệnh mất huyết động, mất ý thức ngay khi xác định những hình ảnh rối loạn nhịp nói trên trên điện tâm đồ. Hình ảnh điện tâm đồ này được ghi nhận thông qua thiết bị theo dõi điện tâm đồ (life scope) hay từ 2 bản cực sốc của máy sốc điện đặt trên lồng ngực của người bệnh. Lưu ý lúc này không nên mất thời gian làm điện tâm đồ 12 chuyển đạo cho người bệnh.
+ Nhanh chóng bôi gen dẫn điện lên 2 bản cực sốc, đặt mức năng lượng của máy sốc cho lần sốc đầu tiên là 200J. Nếu là nhịp nhanh thất, cần điều chỉnh nút đồng bộ trên máy sốc.
+ Đặt bản sốc lên lồng ngực của người bệnh, 1 bản cực sốc bên bờ phải xương ức, cách xương ức 1 cm và các xương đòn 3 cm, bản cực sốc thứ 2 đặt ở vùng mỏm tim. Người đánh sốc quan sát người bệnh và xung quanh, khi đã thấy an toàn cho mọi người thì tiến hành phóng điện.
+ Bộ phận cấp cứu ngừng tuần hoàn vẫn duy trì hô hấp của người bệnh. Nếu nhịp xoang được thiết lập thì tiếp tục bóp bóng và cấp cứu ngừng tuần hoàn nâng cao.
+ Nếu điện tâm đồ vẫn là rung thất sóng lớn hoặc nhịp nhanh thất, tiến hành sốc điện ở mức năng lượng 300 J. Nếu không kết quả, nâng mức năng lượng sốc lên 360J và tiếp tục cho đến khi nhịp xoang được thiết lập.
+ Nếu điện tâm đồ là rung thất sóng nhỏ: tiếp tục ép tim, bóp bóng, cấp cứu ngừng tuần hoàn nâng cao, tiêm adrenalin qua tĩnh mạch trung tâm, qua nội khí quản hoặc tiêm thẳng vào tim, điều chỉnh điện giải… Khi điện tâm đồ có hình ảnh rung thất sóng lớn thì lại tiếp tục sốc điện. Mức năng lượng cao nhất quy ước cho từ lần sốc thứ 3 trở đi là 360J.
VI. THEO DÕI VÀ XỬ TRÍ SAU SỐC ĐIỆN
- Lâm sàng: nhịp tim, nhịp thở, huyết áp, độ bão hòa oxy máu động mạch trên monitor theo dõi liên tục.
- Điện tâm đồ: nếu xuất hiện các rối loạn nhịp thì sẽ phải xử trí bằng các thuốc chống loạn nhịp. Lưu ý nếu ngoại tâm thu thất xuất hiện ở người bệnh vừa được sốc điện do rung thất, nhịp nhanh thất thì cần xử lý ngay bằng xylocain tiêm truyền tĩnh mạch, nếu ngoại tâm thu nhĩ xuất hiện ở những người bệnh rung nhĩ hay hội chứng Wolf- Parkinson-White vừa được sốc điện thì cần xử trí bằng amiodaron truyền tĩnh mạch.
- Điều chỉnh điện giải và thăng bằng kiềm toan.
- Cần lưu ý là người bệnh có thể rung thất hoặc tái phát các rối loạn nhịp như trước khi sốc điện nên trong 24h đầu phải theo dõi sát người bệnh và tìm hiểu và điều trị các nguyên nhân gây nên những rối loạn nhịp nói trên.
TÀI LIỆU THAM KHẢO
1. Goulon M. et al.: Les urgences. Editions Maloine, 1997, 3e édition.
2. Perrot S. Et al.: Thérapeutique pratique, 14e esdition, Éditions Med- line 2004.
SỐC ĐIỆN ĐIỀU TRỊ RUNG NHĨ
I. ĐẠI CƯƠNG
Sốc điện ngoài lồng ngực (thường được gọi là sốc điện) là một quy trình kỹ thuật nhằm phóng ra một luồng điện có năng lượng cao từ máy khử rung (defibrillator) đi qua lồng ngực người bệnh để phục hồi nhịp xoang khi người bệnh bị loạn nhịp tim (cụ thể trong trường hợp này là người bệnh bị rung nhĩ).
Rung nhĩ là thuật ngữ điện tâm đồ dùng để chỉ tình trạng rung hỗn loạn và không có hiệu quả huyết động của tâm nhĩ làm cho nhịp thất trở nên không đều nhưng với tần số chậm hơn rất nhiều do có thời kỳ trơ của đường dẫn truyền nhĩ thất. Rung nhĩ là một trong những rối loạn nhịp thường gặp nhất. Rung nhĩ thường mạn tính nhưng cũng có thể xảy ra đột ngột mang tính kịch phát trước khi trở thành mạn tính (rung nhĩ cơn). Có 2 dấu hiệu đặc trưng của rung nhĩ trên điện tâm đồ đó là không có sóng P mà thay vào đó là những sóng nhỏ không đều về thời khoảng và biên độ với tần số rất nhanh từ 400 - 600 lần/phút. Những sóng này được gọi là sóng f, nhìn thấy rõ nhất ở các chuyển đạo D2, D3, aVF và V1, V2. Dấu hiệu thứ hai là thời khoảng phức bộ QRS không đều nhưng hình dạng QRS thì bình thường. Mặc dù không có rối loạn dẫn truyền trong thất nhưng biên độ QRS thay đổi. Sóng T có thể dẹt hoặc đảo ngược và đoạn ST chênh nhẹ.
II. CHỈ ĐỊNH
1. Sốc điện cấp cứu đối với người bệnh rung nhĩ khi:
- Người bệnh có biểu hiện rối loạn huyết động do rung nhĩ (huyết áp tụt dưới 90/60 mmHg, thiểu niệu…), không kiểm soát được nhịp thất mặc dù đã được Điều trị tối ưu bằng các thuốc chống loạn nhịp.
- Người bệnh có dấu hiệu suy tim trên lâm sàng: gan to, tĩnh mạch cổ nổi, khó thở, huyết áp thấp, thiểu niệu hoặc vô niệu
2. Sốc điện nhằm khôi phục nhịp xoang cho những người bệnh rung nhĩ mạn tính, có chỉ số tái phát rung nhĩ sau sốc điện thấp nhằm giảm thiểu nguy cơ huyết khối, tắc mạch do nguy cơ hình thành cục máu đông trong tim do rung nhĩ và nâng cao chất lượng cuộc sống của người bệnh (gọi tắt là sốc điện theo chương trình).
III. CHỐNG CHỈ ĐỊNH
Có huyết khối trong buồng tim.
IV. CHUẨN BỊ
1. Người thực hiện
- 01 bác sĩ chuyên khoa
- 02 y tá đã được đào tạo, tập huấn về quy trình sốc điện.
2. Phương tiện
- Máy sốc điện phải trong tình trạng hoạt động tốt, bộ phận đồng bộ hoạt động chuẩn.
- Hai cần sốc phải sạch, tiếp xúc tốt với da ngực người bệnh và phải phóng điện đúng công suất cài đặt.
- Máy theo dõi điện tâm đồ, huyết áp động mạch, nhịp thở, SaO2.
- Dụng cụ và thuốc gây mê
- Dụng cụ để người bệnh thở oxy qua mũi hoặc qua mặt nạ.
- Canule Malot
- Bóng Ambout
- Dụng cụ đặt nội khí quản, máy hút
- Xe đựng dụng cụ cấp cứu có thuốc và dụng cụ cấp cứu ngừng tuần hoàn theo quy định.
3. Người bệnh
Người bệnh được nhập viện tại khoa Tim mạch được thăm khám lâm sàng (lưu ý thời gian xuất hiện rung nhĩ, các triệu chứng lâm sàng của tình trạng huyết động và suy tim, những thuốc chống loạn nhịp, các thuốc chống đông máu đã và đang dùng) và làm các xét nghiệm:
- Điện tâm đồ
- Siêu âm tim (siêu âm tim qua thành ngực tại giường đối với người bệnh cấp cứu, siêu âm tim qua thực quản nhằm phát hiện huyết khối nhĩ trái và tiểu nhĩ trái đối với người bệnh rung nhĩ sốc điện theo chương trình)
- Chụp Xquang tim phổi thẳng
- Xét nghiệm máu: điện giải đồ (lưu ý nồng độ kali máu), đông máu cơ bản (PT, INR đối với người bệnh dùng thuốc chống đông kháng vitamin K), CK, CK-MB, Troponin T nhằm loại trừ nhồi máu cơ tim mới, công thức máu.
- Giải thích cho người bệnh mục đích, ý nghĩa của phương pháp điều trị để người bệnh bình tĩnh phối hợp thực hiện. Đối với người bệnh sốc điện điều trị theo chương trình, phải nhịn ăn và uống tối thiểu 6h trước khi làm thủ thuật. Người bệnh được nằm trên giường có đệm hoặc chiếu khô không dẫn điện, không tiếp xúc với người hoặc các vật dẫn điện tại giường bệnh cũng như quanh giường người bệnh.
- Giải thích cho người thân của người bệnh mục đích, sự cần thiết phải tiến hành sốc điện, những nguy cơ, biến cố có thể xảy ra trước, trong và sau sốc điện và ký giấy cam đoan nếu đồng ý sốc điện cho người bệnh.
- Người bệnh sốc điện cấp cứu phải được dùng thuốc chống đông trước đó. Nếu trước khi sốc điện 6h mà người bệnh chưa được tiêm dưới da heparin trọng lượng phân tử thấp tối thiểu với liều dự phòng huyết khối thì trước khi sốc điện, cần tiêm tĩnh mạch liều nạp từ 5000 - 10000 đơn vị heparin không phân đoạn tùy theo cân nặng của người bệnh.
4. Hồ sơ bệnh án: hoàn thiện đầy đủ theo quy định của Bộ Y tế
V. CÁC BƯỚC THỰC HIỆN
- Đặt đường truyền tĩnh mạch ngoại biên. Dung dịch Glucose 5% chảy chậm 10 - 15 giọt/phút với mục đích giữ đường truyền tĩnh mạch này để đưa thuốc trong quá trình thực hiện kỹ thuật vào người bệnh.
- Vệ sinh bề mặt nơi đặt cần sốc trên lồng ngực người bệnh bằng bàn chải mềm, gạc và nước muối sinh lý để tăng tính dẫn điện của da ngực người bệnh. Vị trí đặt cần sốc theo quy ước là 1 cần sốc đặt tại mỏm tim, 1 cần sốc đặt tại sát bờ phải xương ức, dưới xương đòn phải. Sau khi làm vệ sinh, bôi trơn bằng chất gel điện cực ở mức độ đủ dày để làm giảm trở kháng thành ngực đồng thời tránh gây bỏng da ngực người bệnh.
- Bật máy sốc điện, nối dây điện cực điện tâm đồ của máy với các điện cực điện tâm đồ dán trên người bệnh, đảm bảo hình ảnh điện tâm đồ rõ nét, không bị nhiễu, bộ phận nhận cảm đồng bộ của máy sốc hoạt động tốt. Thử bộ phận sốc điện với mức năng lượng quy ước cho lần sốc đầu tiên là 50 J. Bấm thử công tắc phóng điện trên cần sốc đảm bảo máy phóng điện đầy đủ. Bộ phận in của máy sốc phải hoạt động theo đúng quy trình (sau khi sốc, giấy điện tim phải được in ra tự động tại bộ phận in của máy sốc). Sau khi đã thử máy, lật ngửa bàn sốc, bôi gel, nạp lại cường độ dòng điện cho lần sốc đầu tiên là 50J và sẵn sàng phóng điện sốc khi có hiệu lệnh.
- Gây mê người bệnh: Trừ khi người bệnh mất ý thức hoàn toàn (hôn mê), tất cả những trường hợp khác trước khi sốc điện, người bệnh phải được gây mê có hiệu quả.
+ Các thuốc gây mê được sử dụng đó là propfon (biệt dược: Diprivan, Anepol, Propofol Lipuru) . Nếu không có Propofol thì thay bằng Thiopental:
+ Propofol Lipuro 1%, chai 100 ml. Tiêm ngắt quãng 20 mg/10 giây cho đến khi đạt độ mê cần thiết (1-2 mg/kg). Tổng liều 20 - 50 mg/phút.
+ Thiopental lọ 0,5g: hòa tan thuốc bột bằng cách thêm nước cất hoặc dung dịch nước muối sinh lý cho đến nồng độ 2,5%. Sau khi tiêm tĩnh mạch được 2 - 3 ml dung dịch 2,5% với tốc độ không quá 1 ml/10 giây, quan sát trước khi tiêm nốt số thuốc còn lại. Trong khoảng 30 giây đến 1 phút, cần quan sát phản ứng của người bệnh. Nếu người bệnh còn phản ứng, nên tiếp tục tiêm thuốc với tốc độ bình thường, cho đến khi đạt được mức độ mê cần thiết. Hầu hết người bệnh cần không quá 0,5 g.
+ Mức độ gây mê cần thiết được xác định như sau: trong khi tiêm thuốc, nói với người bệnh đếm từ 1 đến 50. Người bệnh thường đếm được đến 30 sau đó sẽ đếm chậm dần. Lúc này người thày thuốc gọi to và nhắc người bệnh tiếp tục đếm. Khi người bệnh không đếm được nữa, thở chậm lại đồng thời người thày thuốc gây đau bằng cách véo nhẹ vào mặt trong đùi mà không thấy người bệnh phản ứng lại thì được coi là đạt mức độ gây mê cần thiết, cần nhanh chóng tận dụng thời gian này để tiến hành sốc điện cho người bệnh vì các thuốc mê trên đều hết tác dụng rất nhanh sau khi ngừng tiêm.
- Tiến hành sốc điện khi người bệnh đã đạt được mức độ gây mê cần thiết.
Người thày thuốc đặt 2 bản cực sốc lên ngực người bệnh tại 2 vị trí đã được xác định với lực ép khoảng 12 kg, quan sát nhanh xung quanh, nếu thấy đủ các điều kiện an toàn thì ra hiệu lệnh “sốc” và phóng điện từ cần sốc.
- Với máy sốc điện 2 pha nếu sốc điện 50J không thành công thì có thể nâng cường độ dòng điện lên liều tối đa để tiến hành sốc lần 2. Thông thường đối với những trường hợp rung nhĩ mới xuất hiện phải sốc điện cấp cứu thì chỉ cần quy trình sốc nói trên thành công ở hầu hết các người bệnh. Nếu không thành công thì cần ngừng lại, có thể tiếp tục truyền amiodarone, thăm khám lại lâm sàng và làm các xét nghiệm kiểm tra và xem xét sốc điện lại nếu có chỉ định. Đối với người bệnh sốc điện điều trị theo chương trình, nếu sau 2 lần sốc điện không thành công thì có thể coi là không điều trị được bằng sốc điện.
VI. THEO DÕI NGƯỜI BỆNH
- Lâm sàng: ý thức người bệnh, nhịp thở, nhịp tim, huyết áp. Nếu người bệnh ngừng thở thì cố gắng kích thích bằng cách gây đau và gọi to cho người bệnh tỉnh. Nếu người bệnh vẫn ngừng thở và SaO2 <90%: bóp bóng có oxy hỗ trợ. Nếu tăng tiết đờm rãi: hút đờm rãi qua mũi miệng. Hếm khi phải đặt nội khí quản và thờ máy sau sốc điện, trừ khi người bệnh bị tai biến mạch não do cục máu đông bắn lên não sau sốc điện.
- Theo dõi điện tâm đồ và xử trí những rối loạn nhịp nếu có.
VII. TAI BIẾN VÀ XỬ TRÍ
- Nếu có dấu hiệu tai biến mạch não: cần nhanh chóng xác định bằng chụp cộng hưởng từ hạt nhân sọ não để quyết định dùng thuốc tiêu sợi huyết hoặc can thiệp hút cục máu đông ra khỏi mạch não.
- Đỏ da gây đau rát vị trí sốc điện: bôi các thuốc chống đau, giảm viêm không steroid.
- Bỏng da vị trí sốc: đắp gạc mát vô trùng, xịt Panthenol…
- Thông thường sau khi sốc điện trở về nhịp xoang, nên cho người bệnh uống amiodaron 200 mg/ngày và dùng thuốc chống đông kháng vitamin K, duy trì INR = 2-3 trong thời gian ít nhất 3 tuần, sau đó tùy từng trường hợp mà người thày thuốc có những phác đồ điều trị và theo dõi cụ thể cho người bệnh.
TÀI LIỆU THAM KHẢO
1. Quy trình kỹ thuật bệnh viện 2002.
2. Khuyến cáo về thăm dò điện sinh lý tim và điều trị rối loạn nhịp tim của Hội Tim mạch Việt nam năm 2010.
DẪN LƯU MÀNG NGOÀI TIM
I. ĐẠI CƯƠNG
Chọc dịch màng ngoài tim là đưa một kim chọc dò vào trong khoang màng ngoài tim và luồn qua kim đó một ống thông (catheter) để hút và dẫn lưu dịch nhằm mục đích nhanh chóng làm giảm áp lực trong khoang màng ngoài tim ép cấp tính lên tim làm tim không giãn ra được trong thì tâm trương (ép tim cấp) hoặc với mục đích để xác định nguyên nhân gây viêm màng ngoài tim có dịch thông qua màu sắc dịch cũng như các xét nghiệm huyết học, sinh hóa, vi khuẩn dịch màng ngoài tim.
II. CHỈ ĐỊNH
1. Ép tim cấp do tràn dịch màng ngoài tim: là một chỉ định cấp cứu, tuyệt đối, không chậm trễ, ngay lập tức.
2. Tràn dịch màng ngoài tim > 20mm trong thì tâm trương trên siêu âm tim.
3. Tràn dịch màng tim 10-20mm trên siêu âm tim trong thì tâm trương thì chỉ chọc dịch với mục đích chẩn đoán: lấy dịch xét nghiệm, nội soi màng tim, sinh thiết màng tim. Trong các trường hợp nghi ngờ tràn dịch màng tim do lao, ung thư.
III. CHỐNG CHỈ ĐỊNH
1. Tràn dịch màng tim do tách thành động mạch chủ.
2. CCĐ tương đối bao gồm: rối loạn đông máu chu a kiểm soát, đang điều trị chống đông, tiểu cầu giảm < 5000/mm3, dịch ít, khu trú ở thành sau.
3. Số lượng dịch ít, đáp ứng với điều trị chống viêm.
IV. CHUẨN BỊ
1. Người thực hiện
01 bác sỹ và 02 điều dưỡng thành thạo về thủ thuật chọc dịch màng tim.
2. Người bệnh
- Người bệnh cần được giải thích rõ về thủ thuật và đồng ý làm thủ thuật
- Gia đình người bệnh cần được giải thích đầy đủ về lợi ích của thủ thuật, những nguy cơ, biến cố, biến chứng có thể xảy ra trong khi tiến hành thủ thuật. Người thân của người bệnh cần phải ký cam kết đồng ý thực hiện thủ thuật trên người bệnh.
3. Phương tiện
- Dụng cụ vô khuẩn: Để trong khay vô khuẩn có phủ khăn vô khuẩn:
+ 1 kim chọc dò: Dài 5 - 8cm, đường kính 2mm.
+ 1 bơm tiêm 5ml và kim để gây tê.
+ 1 bơm tiêm 20ml hoặc 50ml.
+ 1 khăn có lỗ và 2 kìm kẹp khăn.
+ 1 ống thông màng ngoài tim có khóa. Dùng dẫn dịch trong trường hợp nhiều dịch.
+ 1 kìm Kocher
+ 1 cốc con và gạc củ ấu
+ 1 catheter tĩnh mạch trung tâm đặt theo kỹ thuật Seldinger
+ Vài miếng gạc vuông.
+ 2 đôi găng. Nếu để găng trong túi thì để riêng.
- Dụng cụ sạch và thuốc:
- Lọ cồn iod 1%, cồn 70o.
- Thuốc tê: Novocain, Xylocain 1 - 2%
- Atropin: 2 ống; Seduxen 10 mg 1 ống
- Băng dính, kéo cắt băng
- Giá đựng 3 ống nghiệm có dán nhãn (trong đó 1 ống vô khuẩn), ghi rõ họ tên, tuổi, khoa, phòng.
- Phiếu xét nghiệm, hồ sơ bệnh án.
Huyết áp kế, ống nghe, đồng hồ bấm giây.
- Dụng cụ khác:
- 1 khay quả đậu đựng bông bẩn.
- 1 chậu đựng dung dịch sát khuẩn (nếu có)
- Các dụng cụ cấp cứu: máy sốc điện, bóng hô hấp, oxy, mặt nạ thở oxy.
- Máy theo dõi điện tim, huyết áp, nhịp thở, SaO2…
- Máy siêu âm tim
4. Hồ sơ bệnh án: được hoàn thiện đầy đủ theo quy định của Bộ Y tế
V. CÁC BƯỚC TIẾN HÀNH
- Người bệnh trong tư thế nằm đầu cao, thở oxy và theo dõi liên tục các thông số: nhịp tim, điện tim, huyết áp, nhịp thở, độ bão hòa oxy máu động mạch trên monitoring. Nếu người bệnh suy hô hấp thì cần hỗ trợ hô hấp bằng bóng Ambout, đảm bảo SaO2>90% khi tiến hành thủ thuật
- Đặt đường truyền tĩnh mạch ngoại biên với đường kính kim đưa vào lòng mạch đủ lớn (kim luồn) và chắc chắn. Dung dịch Natriclorua 9% chảy chậm 15 giọt/phút với mục đích giữ cho kim luồn không bị tắc.
- Nếu có máy siêu âm tim, nên kiểm tra siêu âm tại giường ngay trước khi tiến hành thủ thuật để đánh giá lại mức độ tràn dịch màng ngoài tim và xác định lại một lần nữa vị trí chọc dịch, hướng đi của kim chọc, độ sâu của kim sao cho an toàn và hiệu quả nhất đối với người bệnh.
- Nếu người bệnh không khó thở nhiều thì tiêm bắp 1 ống Seduxen 10 mg và tiêm dưới da 2 ống Atropin 0,25 mg để phòng phản ứng phế vị khi làm thủ thuật.
- Sau đó tiến hành sát trùng rộng vị trí chọc dò trên lồng ngực người bệnh, trải săng vô khuẩn, bác sĩ rửa tay, mặc áo, đi găng vô khẩn, bắt đầu thực hiện thủ thuật.
- Gây tê tại vị trí chọc kim bằng Xylocain từ nông đến sâu theo từng lớp: da, dưới da và cơ. Có 2 vị trí chọc dò thường áp dụng trên lâm sàng: đường Marfan và đường Dieulafoy (hình 1, 2). Ngoài ra còn một số đường chọc có thể áp dụng trên lâm sàng nếu dịch màng ngoài tim tập trung ở phía đó nhiều như khoang liên sườn IV, V, VI cách bờ phải xương ức 1-2 cm hoặc khoang liên sườn VI, VII ở vị trí đường nách trước bên trái nếu tràn dịch màng ngoài tim mức độ rất nhiều, chèn ép vào phổi nhưng khó lấy dịch ở các vị trí thông thường, nhất là đối với những phụ nữ có thai to, sắp đến thời kỳ chuyển dạ hay những người bệnh suy tim, có gan to nhiều, đẩy cơ hoành lên cao. Cần lưu ý là khi chọc dò ở những vị trí đặc biệt nói trên thì phải có siêu âm tim tại giường hướng dẫn đường đi của kim chọc dò. Phần tiếp theo hướng dẫn chọc và dẫn lưu màng ngoài tim với đường chọc Marfan. Các đường chọc khác vận dụng kỹ thuật tương tự như đường chọc này sau khi đã xác định chắc chắn đường vào nào là an toàn và hiệu quả nhất đối với người bệnh.
| Hình 1 - Đường chọc dò Marfan | Hình 2 - Đường chọc dò Dieulafoy |
Mô tả kỹ thuật chọc và dẫn lưu dịch màng ngoài tim với đường Marfan
- Khu vực này không có phổi che phủ lên tim và là vùng thấp của tim nên được sử dụng nếu lượng dịch không quá nhiều (hình 1, hình 3). Điểm chọc cách mũi ức 3-4 cm, dịch sang phía trái của xương ức khoảng 1 cm. Trước tiên dùng kim nhỏ thăm dò độ sâu thực tế vào khoang màng ngoài tim của người bệnh. Hướng kim chọc lên phía trên và đi ra sau, mũi kim nghiêng khoảng 20-300 so với mặt da, vừa đi người thày thuốc vừa hút nhẹ bơm tiêm và đưa kim tiêm đi về phía giữa xương đòn trái.
- Mũi kim sẽ chạm vào khoang màng ngoài tim sau khi đã vào sâu từ 2-5 cm. Người thày thuốc sẽ cảm thấy kim đi vào dễ dàng, không có vật cản khi mũi kim đã vào khoang màng ngoài tim, đồng thời hút được dịch (màu vàng chanh hoặc đỏ máu) nhẹ nhàng vào trong bơm tiêm. Xác định hướng đi và độ sâu của kim thăm dò.
- Dùng kim đặt catheter tĩnh mạch trung tâm đi theo hướng của kim thăm dò vừa rút ra với mục đích đưa catheter vào trong khoang màng ngoài tim để hút và dẫn lưu dịch. Vừa đưa kim vừa hút như lúc trước đã làm với kim thăm dò. Gần tới độ sâu xác định, người thày thuốc cần quan sát nhanh người bệnh và điện tâm đồ. Nếu chưa hút được dịch thì nhẹ nhàng đẩy mũi kim vào sâu hơn chút nữa, vừa đẩy vừa hút bơm tiêm. Nếu người bệnh hợp tác tốt, lúc này có thể nói người bệnh nín thở vài giây trước khi đưa mũi kim vào khoang màng ngoài tim ở độ sâu đã thăm dò trước (hình 4).
- Khi dịch hút được dễ dàng vào bơm tiêm, người thày thuốc cố định mũi kim sắt và nhẹ nhàng đẩy sâu ống nhựa bọc ngoài kim. Khi ống nhựa vào sâu 2-3 mm, người thày thuốc sẽ rút kim sắt ra và tiếp tục đẩy ống nhựa bọc kim vào sâu trong khoang màng ngoài tim. Từ lúc này kỹ thuật được thực hiện giống như đặt catheter tĩnh mạch trung tâm (hình 5).
- Khi đã rút kim sắt ra hẳn phía ngoài, người thày thuốc luồn catheter vào lòng ống nhựa và đưa sâu khoảng 15 cm vào trong khoang màng ngoài tim. Sau khi kiểm tra, rút dịch dễ dàng qua catheter thì rút nốt phần ống nhựa dẫn đường nói trên ra khỏi lồng ngực người bệnh và tiến hành cố định catheter dẫn lưu dịch màng ngoài tim.
| Hình 3 - Xác định điểm chọc dò (đường Marfan) | Hình 4 - Đưa kim chọc dò vào khoang màng ngoài tim | Hình 5 - Luồn catheter dẫn lưu dịch màng ngoài tim |
- Nối catheter với một dây truyền dịch và cắm dây truyền dịch này vào một chai dịch truyền đẳng trương sau khi đã xả hết dịch ra ngoài tạo thành một hệ thống dẫn lưu kín, vô trùng. Điều chỉnh khóa dây truyền dịch nói trên sao cho dịch màng ngoài tim không chảy ra quá nhiều và nhanh để tránh gây rối loạn huyết động.
- Tăng tốc độ truyền dịch khi dịch màng ngoài tim đã dẫn lưu được trên 200 ml và các dấu hiệu ép tim đã thuyên giảm trên lâm sàng để tránh tim co bóp rỗng do lượng máu trở về tim chưa đầy đủ trong thì tâm trương.
VI. THEO DÕI
- Lâm sàng: Mạch, huyết áp, nhịp thở, độ bão hòa oxy máu động mạch, áp lực tĩnh mạch trung tâm, nước tiểu 30 phút/1 lần trong 2 giờ đầu sau khi chọc, 3 giờ/1 lần trong 24 giờ tiếp theo.
- Cận lâm sàng: điện tim, siêu âm tim
VII. TAI BIẾN VÀ XỬ TRÍ
- Hội chứng cường phế vị: khi kim chọc dò đi qua màng ngoài tim, đột ngột huyết áp của người bệnh tụt, da tái nhợt, nhịp tim chậm cần nghĩ ngay đến hội chứng này. Xử trí bằng cách nâng chân người bệnh lên cao để máu trở về tim dễ dàng hơn, đồng thời tiêm dưới da 2 ống Atropin 0,25 mg. Nếu nhịp tim vẫn chậm dưới 50 lần/phút và huyết áp vẫn thấp thì cần chỉ định truyền tĩnh mạch Adrenalin với liều nâng huyết áp và tiêm nhắc lại Atropin với liều lượng nói trên. Cần chẩn đoán phân biệt với chọc kim vào thất phải khi dịch màng ngoài tim là dịch máu nhất là khi thăm dò là dịch vàng chanh nhưng khi chọc bằng kim đặt catheter thì lại là dịch máu, nhất là khi dịch máu đông trong bơm tiêm thì chắc chắn là đã chọc vào thất phải. Khi không chắc chắn thì phải làm siêu âm tim ngay.
- Chọc vào thất phải: là một biến cố có thể nặng nếu gây thủng thành thất, cần phải xử trí nhanh và chính xác. Điện tâm đồ đột ngột biến đổi, dịch máu tràn vào và đông trong bơm tiêm, huyết động thay đổi nhiều và nhanh là những dấu hiệu chứng tỏ đã chọc vào buồng tim phải. Siêu âm tại giường với kỹ thuật cản âm cho phép nhận định rõ hơn về tình trạng nói trên (chất cản âm không xuất hiện trong khoang màng ngoài tim, thay vào đó có thể xuất hiện trong buồng tim phải). Cần chống sốc cho người bệnh, truyền máu và dịch cao phân tử, liên hệ phẫu thuật nếu tình trạng lâm sàng, tình trạng huyết động không cải thiện mà ngày càng nặng lên.
- Chọc vào động mạch vành phải: máu đỏ tươi và đông trong bơm tiêm.
Thường lượng máu rút vào bơm tiêm không nhiều, sau đó tắc kim không rút được nữa và không gây rối loạn huyết động nghiêm trọng. Cần rút kim thăm dò ra và tiến hành lại từ đầu sau khi đánh giá lại toàn trạng người bệnh.
- Rối loạn nhịp tim: thường là gây loạn nhịp trên thất như cơn tim nhanh kịch phát trên thất, ngoại tâm nhĩ. Các rối loạn nhịp này thường qua nhanh nếu dịch màng ngoài tim được dẫn lưu và người bệnh đỡ khó thở hơn.
- Nhiễm trùng: ít khi nhiễm trùng tại chỗ chọc màng ngoài tim. Những trường hợp nhiễm trùng nặng thường có nguyên nhân từ phổi (áp xe phổi đi kèm gây rò ra khoang màng ngoài tim).
- Tràn khí màng phổi: hiếm gặp. Người bệnh cảm thấy đau ngực đột ngột, nghe rì rào phế nang giảm, gõ vang trống là những dấu hiệu cần nghĩ đến tràn khí màng phổi nhất là khi đường vào là những vị trí đặc biệt nói trên. Nếu tình trạng cho phép thì vẫn nên tiếp tục tiến hành thủ thuật dẫn lưu màng ngoài tim, sau đó chụp Xquang tim phổi thẳng để quyết định thái độ xử trí: chọc hút và dẫn lưu khí màng phổi nếu có chỉ định.
VIII. TÀI LIỆU THAM KHẢO
1. Goulon M. et al.: Les urgences. Editions Maloine, 1997, 3e édition.
2. Perrot S. et al.: Thérapeutique pratique, 14e édition, Éditions Med-line 2004.
3. Hoit BD. Pericardial disease and pericardial tamponade. Crit Care Med. Aug 2007;35(8 Suppl):S355-64
- 1Quyết định 3109/QĐ-BYT năm 2014 về tài liệu chuyên môn "Hướng dẫn chẩn đoán, điều trị chuyên ngành Phục hồi chức năng" do Bộ trưởng Bộ Y tế ban hành
- 2Quyết định 2017/QĐ-BYT năm 2014 ban hành tài liệu “Hướng dẫn quy trình kỹ thuật chuyên ngành Huyết học - Truyền máu - Miễn dịch di truyền - Sinh học phân tử” do Bộ trưởng Bộ Y tế ban hành
- 3Quyết định 3805/QĐ-BYT năm 2014 về tài liệu Hướng dẫn quy trình, kỹ thuật Nội khoa, chuyên ngành Tiêu hóa do Bộ trưởng Bộ Y tế ban hành
- 4Quyết định 3592/QĐ-BYT năm 2014 về Tài liệu “Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Thận tiết niệu” do Bộ trưởng Bộ Y tế ban hành
- 5Quyết định 1730/QĐ-BYT năm 2019 về quy trình nội bộ trong lĩnh vực sức khỏe sinh sản áp dụng hệ thống quản lý chất lượng ISO 9001:2015 do Bộ trưởng Bộ Y tế ban hành
- 1Luật khám bệnh, chữa bệnh năm 2009
- 2Nghị định 63/2012/NĐ-CP quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế
- 3Quyết định 3109/QĐ-BYT năm 2014 về tài liệu chuyên môn "Hướng dẫn chẩn đoán, điều trị chuyên ngành Phục hồi chức năng" do Bộ trưởng Bộ Y tế ban hành
- 4Quyết định 2017/QĐ-BYT năm 2014 ban hành tài liệu “Hướng dẫn quy trình kỹ thuật chuyên ngành Huyết học - Truyền máu - Miễn dịch di truyền - Sinh học phân tử” do Bộ trưởng Bộ Y tế ban hành
- 5Quyết định 3805/QĐ-BYT năm 2014 về tài liệu Hướng dẫn quy trình, kỹ thuật Nội khoa, chuyên ngành Tiêu hóa do Bộ trưởng Bộ Y tế ban hành
- 6Quyết định 3592/QĐ-BYT năm 2014 về Tài liệu “Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Thận tiết niệu” do Bộ trưởng Bộ Y tế ban hành
- 7Quyết định 1730/QĐ-BYT năm 2019 về quy trình nội bộ trong lĩnh vực sức khỏe sinh sản áp dụng hệ thống quản lý chất lượng ISO 9001:2015 do Bộ trưởng Bộ Y tế ban hành
Quyết định 3983/QĐ-BYT năm 2014 về tài liệu “Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Tim mạch” do Bộ trưởng Bộ Y tế ban hành
- Số hiệu: 3983/QĐ-BYT
- Loại văn bản: Quyết định
- Ngày ban hành: 03/10/2014
- Nơi ban hành: Bộ Y tế
- Người ký: Nguyễn Thị Xuyên
- Ngày công báo: Đang cập nhật
- Số công báo: Dữ liệu đang cập nhật
- Ngày hiệu lực: 03/10/2014
- Tình trạng hiệu lực: Kiểm tra

