Để sử dụng toàn bộ tiện ích nâng cao của Hệ Thống Pháp Luật vui lòng lựa chọn và đăng ký gói cước.
| BỘ Y TẾ | CỘNG HÒA XÃ HỘI CHỦ NGHĨA VIỆT NAM |
| Số: 200/QĐ-BYT | Hà Nội, ngày 16 tháng 01 năm 2014 |
BỘ TRƯỞNG BỘ Y TẾ
Căn cứ Luật khám bệnh, chữa bệnh năm 2009;
Căn cứ Nghị định số 63/2012/NĐ-CP ngày 31/8/2012 của Chính Phủ quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế;
Xét Biên bản họp của Hội đồng nghiệm thu Hướng dẫn Quy trình kỹ thuật khám bệnh, chữa bệnh chuyên ngành Ngoại khoa của Bộ Y tế;
Theo đề nghị của Cục trưởng Cục Quản lý Khám, chữa bệnh,
QUYẾT ĐỊNH:
Điều 1. Ban hành kèm theo Quyết định này tài liệu “Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa- chuyên khoa Phẫu thuật thần kinh”, gồm 19 quy trình kỹ thuật.
Điều 2. Tài liệu “Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa- chuyên khoa chuyên khoa Phẫu thuật thần kinh” ban hành kèm theo Quyết định này được áp dụng tại các cơ sở khám bệnh, chữa bệnh.
Căn cứ vào tài liệu hướng dẫn này và điều kiện cụ thể của đơn vị, Giám đốc cơ sở khám bệnh, chữa bệnh xây dựng và ban hành tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa- chuyên khoa chuyên khoa Phẫu thuật thần kinh, phù hợp để thực hiện tại đơn vị.
Điều 4. Các ông, bà: Chánh Văn phòng Bộ, Chánh Thanh tra Bộ, Cục trưởng Cục Quản lý Khám, chữa bệnh, Cục trưởng và Vụ trưởng các Cục, Vụ thuộc Bộ Y tế, Giám đốc các bệnh viện, viện có giường bệnh trực thuộc Bộ Y tế, Giám đốc Sở Y tế các tỉnh, thành phố trực thuộc trung ương, Thủ trưởng Y tế các Bộ, Ngành và Thủ trưởng các đơn vị có liên quan chịu trách nhiệm thi hành Quyết định này./.
|
Nơi nhận: | KT. BỘ TRƯỞNG |
CHUYÊN NGÀNH: NGOẠI KHOA CHUYÊN KHOA PHẪU THUẬT THẦN KINH
MỤC LỤC
1. Phẫu thuật hẹp hộp sọ
2. Phẫu thuật máu tụ nội sọ
3. Phẫu thuật khối dị dạng mạch não
4. Phẫu thuật phình động mạch não
5. Nối mạch máu trong và ngoài sọ
6. Xử trí tổn thương xoang tĩnh mạch màng cứng của não
7. Đặt Catheter não đo áp lực trong não
8. Phẫu thuật não điều trị động kinh dưới kỹ thuật định vị
9. Quy trình kỹ thuật khâu nối thần kinh ngoại vi
10. Quy trình kỹ thuật phẫu thuật thoát vị đĩa đệm cột sống thắt lưng
11. Phẫu thuật dẫn lưu não thất - ổ bụng
12. Phẫu thuật dẫn lưu não thất ra ngoài
13. Bơm rửa não thất
14. Phẫu thuật áp xe não
15. Phẫu thuật tạo hình khuyết sọ
16. Phẫu thuật gẫy trật cột sống cổ thấp
17. Phẫu thuật chấn thương cột sống cổ cao
18. Phẫu thuật điều trị vết thương sọ não hở
19. Phẫu thuật mở nắp sọ giải áp, lấy máu tụ, vá trùng màng cứng
I. ĐẠI CƯƠNG
- Hẹp hộp sọ hay dính liền khớp sọ sớm là một dị tật của hộp sọ, chiếm khoảng 6/10.000 trẻ mới sinh. Nguyên nhân là nguyên phát đó là sự biến dạng hộp sọ trước sinh, hay thứ phát do dính khớp sọ sau sinh - nguyên nhân này ít xảy ra. Nguyên nhân sau khi sinh được biết là những thay đổi về tư thế, vị trí, mà có thể không phải là biểu hiện thực sự của dính khớp. Cần phân biệt với các nguyên nhân khác làm cho hộp sọ phát triển không bình thường như não không phát triển (não nhỏ, không có hồi não, tràn dịch não...) hoặc teo não.
- Sự phát triển của hộp sọ là do sự phát triển của não quyết định. Bình thường khi ở độ 1 năm tuổi, kích thước đầu bằng 90% kích thước đầu của người lớn, và ở độ 6 tuổi thì bằng 95%. Đến 2 tuổi, xương sọ dính ở đường khớp và sự phát triển về sau là do sự lớn dần lên.
- Hẹp hộp sọ có nhiều thể lâm sàng: hẹp do dính khớp dọc giữa, đưa đến hậu quả hộp sọ hình thuyền, hẹp do dính khớp đứng ngang, dẫn đến tật đầu ngắn, thậm chí hẹp do dính liền thóp, đôi khi là hẹp do dính nhiều khớp.
II. CHỈ ĐỊNH
Điều trị ngoại khoa là chủ yếu, chỉ định mổ: tốt nhất ở trẻ từ 3 tới 6 tháng tuổi
- Do yếu tố thẩm mỹ.
- Phòng ngừa những hậu quả rối loạn về tâm lý khi có hộp sọ biến dạng.
- Tạo thuận lợi cho sự phát triển của não, nhất là khi có dính nhiều khớp.
- Làm giảm áp lực nội sọ (tăng áp lực nội sọ bệnh lý xảy ra ở khoảng 11% các trường hợp).
- Trong một số trường hợp nhất là hẹp hộp sọ do dính khớp đứng ngang, phẫu thuật nhằm phòng ngừa biến chứng giảm thị lực.
III. CHỐNG CHỈ ĐỊNH
- Tình trạng toàn thân xấu, nhiều dị tật phối hợp
IV. CHUẨN BỊ
1. Người thực hiện
+ Bác sĩ: hai bác sĩ: một phẫu thuật viên chính, một bác sĩ phụ.
+ Điều dưỡng: hai điều dưỡng: một điều dưỡng chuẩn bị bàn dụng cụ và phục vụ dụng cụ cho phẫu thuật viên, một điều dưỡng chạy ngoài phục vụ dụng cụ cho điều dưỡng kia.
2. Phương tiện
+ Bộ dụng cụ mở sọ thông thường: dao, khoan sọ, cưa sọ, kéo, panh, phẫu tích có răng và không răng, kìm mang kim, máy hút, dao điện, đốt điện lưỡng cực.
+ Vật tư tiêu hao gồm: 100 gạc con, 20 gói bông sọ, 2 sợi chỉ prolene 4.0, 2 sợi chỉ Vicryl 3.0, 1 gói surgicel, 1 gói spongel, 1 gói sáp sọ, một bộ dây truyền dịch để làm dẫn lưu.
3. Người bệnh
Được cạo tóc, vệ sinh sạch sẽ.
4. Hồ sơ bệnh án
Đầy đủ phần hành chính, Phần chuyên môn cụ thể, đủ về triệu chứng, diễn biến, tiền sử, các cách đã điều trị đã thực hiện, các xét nghiệm, giải thích rõ cho gia đình và có viết cam kết mổ.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: 10 phút đảm bảo đủ các đề mục.
2. Kiểm tra người bệnh: kiểm tra đúng tên tuổi, công tác chuẩn bị mổ: 5 phút
3. Thực hiện kỹ thuật: 180 phút
- Sau khi gây mê, người bệnh được đặt nằm ngửa hoặc xấp tùy theo vị trí mở xương.
- Rạch da theo đường dọc hay đường ngang. Mở sọ theo đường dọc, hoặc đứng ngang qua đường khớp của khe thóp. Đường mở sọ này được tách rộng, tối thiểu là 3cm. Dùng chính xương hộp sọ của người bệnh để tạo hình vào đường cưa để mở rộng hộp sọ, không được dùng các chất nhân tạo để chèn. Trong quá trình mổ cần cẩn thận tránh làm tổn thương xoang tĩnh mạch dọc.
- Khâu treo màng não.
- Đặt một hoặc hai dẫn lưu ngoài màng cứng.
- Khâu da đầu một lớp.
VI. THEO DÕI
- Tình trạng toàn thân: Thở, mạch, huyết áp
- Tình trạng thần kinh: tri giác, dấu hiệu thần kinh khu trú
- Chảy máu vết mổ
- Dẫn lưu sọ
VII. XỬ TRÍ TAI BIẾN
1. Phù não: Hồi sức và điều trị nội khoa
2. Chảy máu sau mổ: Mổ lại để cầm máu
3. Mất máu do phẫu thuật: Truyền bù lại máu
4. Động kinh: có thể xảy ra, điều trị bằng thuốc chống động kinh
2. PHẪU THUẬT MÁU TỤ NỘI SỌ PHỨC TẠP
I. ĐẠI CƯƠNG
Máu tụ nội sọ phức tạp là những trường hợp có nhiều hơn một khối máu tụ trong sọ ở nhiều vị trí khác nhau, thường gặp là những khối máu tụ ở cả hai bên bán cầu, khối máu tụ ở hố sau và ở trán, hoặc khối máu tụ ở cả trán và thái dương.
Khối máu tụ phức tạp thường là máu tụ ngoài màng cứng một bên, và dập não bên đối diện, hay nếu ở trán - thái dương một bên thường là máu tụ dưới màng cứng.
Những tổn thương này thường gặp trong chấn thương sọ não nặng và đầu di động.
II. CHỈ ĐỊNH
1. Khi chụp cắt lớp vi tính có khối máu tụ lớn (thể tích ≥ 30 ml đối với máu tụ trên lều và ≥ 20 ml đối với máu tụ dưới lều)
2. Tri giác người bệnh xấu dần (dựa vào thang điểm Glasgow)
3. Xuất hiện các dấu hiệu thần kinh khu trú
4. Khối máu tụ tăng dần kích thước trên các phim chụp cắt lớp kiểm tra
5. Áp lực nội sọ tăng dần (từ trên 20 mmHg) Chỉ định mổ khối máu tụ ở vị trí nào trước:
- Đối với khối máu tụ ở hai vị trí trán và thái dương cùng bên thì mổ đồng thời một thì mổ.
- Đối với khối máu tụ ở hai bên bán cầu thì can thiệp khối máu tụ lớn gây chèn ép trước, hoặc can thiệp khối máu tụ gây ra dấu hiệu thần kinh khu trú: giãn đồng tử, liệt nửa người.
- Đối với khối máu tụ ở hố sau mà có giãn não thất thì mổ trước.
III. CHỐNG CHỈ ĐỊNH
- Tình trạng người bệnh quá nặng: Glasgow 3 điểm, giãn hết đồng tử (mất phản xạ ánh sáng), mất phản xạ thất não.
- Người bệnh già yếu, có bệnh mạn tính toàn thân phối hợp: suy tim, tâm phế mạn, suy thận…
IV. CHUẨN BỊ
- Người thực hiện
+ Bác sĩ: hai bác sĩ: một phẫu thuật viên chính, một bác sĩ phụ
+ Điều dưỡng: hai điều dưỡng: một điều dưỡng chuẩn bị bàn dụng cụ và phục vụ dụng cụ cho phẫu thuật viên, một điều dưỡng chạy ngoài phục vụ dụng cụ cho điều dưỡng kia.
- Phương tiện:
+ Bộ dụng cụ mở sọ thông thường: dao, khoan sọ, cưa sọ, currette, kéo, panh, phẫu tích có răng và không răng, van vén não mềm, máy hút, dao điện, đốt điện lưỡng cực.
+ Vật tư tiêu hao gồm: 100 gạc con, 20 gói bông sọ, 3 sợi chỉ prolene 4.0, 4 sợi chỉ Vicryl 2.0, 1 gói surgicel, 1 gói spongel, 1 gói sáp sọ.
- Người bệnh: được cạo tóc, vệ sinh sạch sẽ.
- Hồ sơ bệnh án: Đầy đủ phần hành chính, Phần chuyên môn cụ thể, đủ về triệu chứng, diễn biến, tiền sử, các cách đã điều trị đã thực hiện, các xét nghiệm, giải thích rõ cho gia đình và có viết cam kết mổ.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: 10 phút đảm bảo đủ các đề mục
2. Kiểm tra người bệnh: kiểm tra tên tuổi, công tác chuẩn bị mổ: 5 phút
3. Thực hiện kỹ thuật: 240 phút
- Sau khi gây mê, đầu người bệnh được cố định trên bàn mổ, mở sọ theo vị trí của khối máu tụ, nếu máu tụ ở trán và thái dương có thể mổ theo đường trán-thái dương sát nền.
- Mở màng cứng
- Thăm dò ổ máu tụ và ổ dập não
- Hút máu tụ và não dập
- Cầm máu bằng dao điện, hoặc đốt điện lưỡng cực
- Đặt surgicel tăng cường
- Khâu lại kín màng não, nếu màng não căng có thể vá chùng màng não bằng cân cơ thái dương và treo màng não
- Đặt một dẫn lưu ngoài màng cứng
- Đặt lại nắp xương sọ, treo màng cứng trung tâm, cố định xương sọ, và khâu da đầu một hay hai lớp.
Nếu máu tụ bên đối diện phải mổ, thì đặt lại tư thế đầu người bệnh, sau đó mở sọ theo quy trình tương tự, rồi lấy máu tụ, và đóng lại đúng kỹ thuật đã nêu ở trên.
VI. THEO DÕI
- Tình trạng toàn thân: Thở, mạch, huyết áp
- Tình trạng thần kinh: Tri giác, dấu hiệu thần kinh khu trú
- Chảy máu vết mổ
- Dẫn lưu sọ
VII. XỬ TRÍ TAI BIẾN
1. Phù não: Hồi sức và điều trị nội khoa
2. Chảy máu sau mổ: Mổ lại để cầm máu
3. Thiếu máu não: tăng cường tuần hoàn não
3. PHẪU THUẬT KHỐI DỊ DẠNG MẠCH NÃO
I. ĐẠI CƯƠNG
Khối dị dạng mạch não là tổn thương bẩm sinh của hệ thống mao mạch não, gồm các động mạch và tĩnh mạch sắp xếp hỗn độn, thành một búi mạch như xơ mướp, trong đó máu động mạch chạy thẳng vào tĩnh mạch không qua hệ thống mao mạch não.
Dị dạng thông động tĩnh mạch não chiếm khoảng 0,14 - 0,52% dân số.
Nguy cơ chính là vỡ gây chảy máu trong sọ. Tỉ lệ chảy máu được đánh giá là từ 60 - 70%.
Mục đích phẫu thuật là lấy bỏ toàn bộ khối dị dạng, lấy máu tụ (nếu có). Thời gian thực hiện tốt nhất trong 72 giờ đầu.
II. CHỈ ĐỊNH
- Mổ cấp cứu khi vỡ dị dạng mạch não với khối máu tụ lớn gây chèn ép não, tri giác xấu dần.
- Chỉ định mổ đối với khối dị dạng ở độ 1, 2, 3 theo phân độ Sperzler-Martin. Độ 4 xem xét tùy điều kiện từng nơi.
- Tình trạng toàn thân tốt
III. CHỐNG CHỈ ĐỊNH
- Tình trạng lâm sàng quá nặng: hôn mê sâu 3 - 4 điểm Glasgow
- Khối dị dạng ở độ 5 Sperzler
IV. CHUẨN BỊ
1. Người thực hiện
+ Bác sĩ: hai bác sĩ: một phẫu thuật viên chính, một bác sĩ phụ
+ Điều dưỡng: hai điều dưỡng: một điều dưỡng chuẩn bị bàn dụng cụ và phục vụ dụng cụ cho phẫu thuật viên, một điều dưỡng chạy ngoài phục vụ dụng cụ cho điều dưỡng kia.
+ Một kỹ thuật viên chuẩn bị máy
2. Phương tiện
+ Bộ dụng cụ mở sọ thông thường: dao, khoan sọ, cưa sọ, kéo, panh, phẫu tích có răng và không răng, kìm mang kim, máy hút, dao điện, đốt điện lưỡng cực.
+ Bộ dụng cụ mổ vi phẫu mạch máu não gồm: kéo, buld, spatuyn, kìm mang clip, kìm mang kim và phẫu tích vi phẫu.
+ Khung cố định đầu Mayfield
+ Bộ dụng cụ vén não
+ Kính vi phẫu thuật.
+ Vật tư tiêu hao gồm: 100 gạc con, 20 gói bông sọ, 2 sợi chỉ prolene 4.0, 2 sợi chỉ Vicryl 2.0, 1 gói surgicel, 1 gói spongel, 1 gói sáp sọ, một bộ dây truyền dịch để làm dẫn lưu, 2-4 clip mạch máu cho khối dị dạng.
3. Người bệnh
Được cạo tóc, vệ sinh sạch sẽ.
4. Hồ sơ bệnh án
Đầy đủ phần hành chính, Phần chuyên môn cụ thể, đủ về triệu chứng, diễn biến, tiền sử, các cách đã điều trị đã thực hiện, các xét nghiệm, giải thích rõ cho gia đình và có viết cam kết mổ.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: 10 phút đảm bảo đủ các đề mục
2. Kiểm tra người bệnh: kiểm tra đúng tên tuổi, công tác chuẩn bị mổ: 5 phút
3. Thực hiện kỹ thuật: 180 phút
- Sau khi gây mê, đầu người bệnh được cố định trên khung Mayfield, mở sọ theo vị trí đã xác định.
- Mở màng cứng, đặt dụng cụ vén não, đặt kính vi phẫu.
- Tìm động mạch vào của khối dị dạng.
- Bóc tách dần khối MAV.
- Đặt clip hoặc đốt các mạch vào khối dị dạng để lấy khối MAV.
- Khâu lại kín màng não và treo màng não.
- Đặt một dẫn lưu ngoài màng cứng.
- Đặt lại nắp xương sọ, cố định xương sọ, và khâu da đầu một lớp.
VI. THEO DÕI
- Tình trạng toàn thân: Thở, mạch, huyết áp.
- Tình trạng thần kinh: tri giác, dấu hiệu thần kinh khu trú.
- Chảy máu vết mổ.
- Dẫn lưu sọ.
VII. XỬ TRÍ TAI BIẾN
1. Phù não: Hồi sức và điều trị nội khoa.
2. Chảy máu sau mổ: Mổ lại để cầm máu.
3. Thiếu máu não: Tăng cường tuần hoàn não.
4. PHẪU THUẬT PHÌNH ĐỘNG MẠCH NÃO
I. ĐẠI CƯƠNG
Túi phình động mạch não là hiện tượng giãn một phần thành động mạch não thành hình túi, và thành của túi giãn rất mỏng, không còn cấu trúc bình thường của thành mạch. Đây là một tổn thương thường gặp của hệ thống động mạch não, chiếm khoảng 1-8% dân số. Nguy cơ lớn nhất của túi phình động mạch não là vỡ, đưa đến hậu quả chảy máu não-màng não rất nặng, tỉ lệ tử vong và di chứng cao.
Mục đích của phẫu thuật là loại bỏ hoàn toàn túi phình ra khỏi vòng tuần hoàn, để tránh nguy cơ vỡ, và đảm bảo sự toàn vẹn của hệ thống mạch máu não.
II. CHỈ ĐỊNH
1. Tuổi người bệnh từ 70 trở xuống
2. Tình trạng lâm sàng tốt: Độ 1-4 Hunt và Hess
3. Tình trạng toàn thân tốt: không có bệnh nặng, mạn tính phối hợp
4. Thất bại trong can thiệp nội mạch
5. Vị trí túi phình ở vị trí có thể tiếp cận được
III. CHỐNG CHỈ ĐỊNH
1. Tuổi trên 70
2. Tình trạng lâm sàng nặng: Độ 5 Hunt và Hess
3. Toàn thân có các bệnh mạn tính nặng phối hợp
4. Giai đoạn co thắt mạch não nặng
IV. CHUẨN BỊ
1. Người thực hiện
+ Bác sĩ: hai bác sĩ: một phẫu thuật viên chính, một bác sĩ phụ
+ Điều dưỡng: hai điều dưỡng: một điều dưỡng chuẩn bị bàn dụng cụ và phục vụ dụng cụ cho phẫu thuật viên, một điều dưỡng chạy ngoài phục vụ dụng cụ cho điều dưỡng kia.
+ Một kỹ thuật viên chuẩn bị máy
2. Phương tiện
+ Bộ dụng cụ mở sọ thông thường: dao, khoan sọ, cưa sọ, kéo, panh, phẫu tích có răng và không răng, kìm mang kim, máy hút, dao điện, đốt điện lưỡng cực.
+ Bộ dụng cụ mổ vi phẫu mạch máu não gồm: kéo, buld, spatuyn, kìm mang clip, kìm mang kim và phẫu tích vi phẫu.
+ Khung cố định đầu Mayfield
+ Bộ dụng cụ vén não
+ Kính vi phẫu thuật.
+ Vật tư tiêu hao gồm: 100 gạc con, 20 gói bông sọ, 2 sợi chỉ prolene 4.0, 2 sợi chỉ Vicryl 2.0, 1 gói surgicel, 1 gói spongel, 1 gói sáp sọ. 2-4 clip cho túi phình.
3. Người bệnh
Được cạo tóc, vệ sinh sạch sẽ.
4. Hồ sơ bệnh án
Đầy đủ phần hành chính, Phần chuyên môn cụ thể, đủ về triệu chứng, diễn biến, tiền sử, các cách đã điều trị đã thực hiện, các xét nghiệm, giải thích rõ cho gia đình và có viết cam kết mổ.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: 10 phút đảm bảo đủ các đề mục
2. Kiểm tra người bệnh: kiểm tra đúng tên tuổi, công tác chuẩn bị mổ: 5 phút
3. Thực hiện kỹ thuật: 180 phút
- Sau khi gây mê, đầu người bệnh được cố định trên khung Mayfield, mở sọ theo đường trán - thái dương sát nền.
- Mở màng cứng, đặt dụng cụ vén não, đặt kính vi phẫu.
- Tìm động mạch não mang túi phình
- Bóc tách cổ túi phình
- Đặt clip vào cổ túi phình
- Kiểm tra sau khi đặt clip: chắc chắn không làm hẹp động mạch não, không làm tắc mạch não lân cận, không còn phần tồn dư nào của túi phình, mở đáy túi phình để chắc chắn đã kẹp tốt túi phình.
- Khâu lại kín màng não và treo màng não.
- Đặt một dẫn lưu ngoài màng cứng
- Đặt lại nắp xương sọ, cố định xương sọ, và khâu da đầu một lớp.
VI. THEO DÕI
- Tình trạng toàn thân: Thở, mạch, huyết áp
- Tình trạng thần kinh: tri giác, dấu hiệu thần kinh khu trú
- Chảy máu vết mổ
- Dẫn lưu sọ
VII. XỬ TRÍ TAI BIẾN
1. Phù não: Hồi sức và điều trị nội khoa
2. Chảy máu sau mổ: Mổ lại để cầm máu
3. Thiếu máu não: tăng cường tuần hoàn não
5. NỐI MẠCH MÁU TRONG VÀ NGOÀI SỌ
I. ĐẠI CƯƠNG
- Nối mạch trong và ngoài sọ là làm một cầu nối giữa động mạch cảnh ngoài và động mạch cảnh trong đoạn trong sọ. Vật liệu làm cầu nối có thể bằng động mạch quay, tĩnh mạch hiển, động mạch thái dương nông.
- Phẫu thuật này chỉ nên tiến hành tại các trung tâm ngoại khoa có chuyên ngành phẫu thuật thần kinh (PTTK), phẫu thuật mạch máu và chuyên gia gây mê hồi sức nhiều kinh nghiệm.
II. CHỈ ĐỊNH
- Thiếu máu não thoáng qua nhiều lần do HA thấp, điều trị nội khoa không kết quả
- Tắc mạch não do cục máu đông gây thiếu máu não cục bộ
- Điều trị dự phòng khi các tổn thương của động mạch cảnh trong đoạn trong xoang hang bắt buộc phải thắt động mạch trong một số các phẫu thuật như: U màng não của xoang hang, phình mạch não khổng lồ trong xoang hang, rách động mạch cảnh trong đoạn trong xoang hang sau vỡ nền sọ.
III. CHỐNG CHỈ ĐỊNH
- Tắc mạch não trong bệnh tắc - hẹp - phì đại hệ thống động mạch cảnh
- Người bệnh hôn mê sâu, phù não nặng sau đột quỵ.
IV. CHUẨN BỊ
1. Người thực hiện
- Phẫu thuật viên (PTV) chuyên khoa phẫu thuật mạch máu, chuyên khoa phẫu thuật thần kinh, bác sỹ gây mê hồi sức có kinh nghiệm.
- Kỹ thuật viên phòng mổ lành nghề, quen thao tác dụng cụ vi phẫu.
2. Phương tiện
- Bộ dụng cụ đại phẫu của PTTK, bộ mở sọ, bộ dụng cụ vi phẫu mạch máu não, bộ dụng cụ mạch máu chung.
- Kính hiển vi phẫu thuật có độ phóng đại từ 6 - 12 lần. Dao điện và đốt lưỡng cực.
- Chỉ khâu mạch máu các cỡ từ 5.0 đến 9.0.
3. Người bệnh
- Xét nghiệm cơ bản, đặc biệt các xét nghiệm về đông máu.
- Chụp cộng hưởng từ sọ não, chụp hệ động mạch cảnh (trong, ngoài), hệ động mạch sống nền.
- Đo lưu huyết máu não bằng SPECT hoặc bằng Xenon trong trường hợp thiếu máu não do bệnh tụt huyết áp.
- Doppler mạch cảnh, sống nền
- Cạo đầu, vệ sinh vùng mổ
- Ngừng các loại thuốc chống đông trước 48 giờ
- Nhịn ăn, vệ sinh, khám gây mê theo quy định chuẩn bị trước mổ.
V. CÁC BƯỚC TIẾN HÀNH
1. Tư thế
Nằm ngửa, đầu cố định trên khung và quay sang bên đối diện với bên mổ, chân kê xoay ra ngoài nếu lấy tĩnh mạch hiển làm cầu nối hoặc tay dạng vuông góc với thân nếu lấy động mạch quay làm cầu nối.
2. Vô cảm
Gây mê nội khí quản
3. Kỹ thuật
* Thì mở sọ:
- Mở sọ vùng thái dương nền đối với thiếu máu của bán phần trước não, vùng chẩm đối với thiếu máu bán phần sau não.
- Mở màng cứng và bộc lộ vùng não nơi có mạch não cần nối (nhánh của động mạch não giữa hoặc nhánh của động mạch não sau).
- Bộc lộ động mạch thái dương nông nếu dùng động mạch này làm cầu nối (ít làm vì bị ngắn).
*Thì lấy động mạch hoặc tĩnh mạch làm cầu nối:
- Lấy động mạch quay hoặc tĩnh mạch hiển trên chiều dài 20 - 30 cm
- Đánh dấu chiều của van tĩnh mạch
- Thắt hoặc khâu các nhánh bên trên đoạn cầu nối bằng chỉ 7.0, 8.0, 9.0
*Thì làm cầu nối:
- Bộc lộ ngã 3 động mạch cảnh
- Làm một đường hầm dưới da từ cổ đến nơi mở sọ.
- Làm miệng nối động mạch tận - bên cảnh ngoài và cầu nối
- Luồn cầu nối qua đường hầm dưới da từ cổ lên sọ
- Làm miệng nối tận - bên giữa cầu nối và động mạch não bằng 8 - 10 mũi chỉ dời.
- Chú ý: Thực hiện đuổi khí trong lòng mạch tại mỗi miệng nối.
*Đóng vết mổ theo các lớp giải phẫu
VI. THEO DÕI VÀ XỬ TRÍ TAI BIẾN
1. Theo dõi
- Tình trạng tri giác sau mổ
- Các dấu hiệu thần kinh khu trú
- Mức độ lưu thông của miệng nối
2. Xử lý các tai biến
- Máu tụ dưới màng cứng:
+ Nếu không có biểu hiện lâm sàng (giảm tri giác, liệt thần kinh) và trên hình ảnh chụp cắt lớp vi tính sọ không có đè đẩy cấu trúc não → Theo dõi thêm.
+ Nếu máu tụ nhiều, có biểu hiện lâm sàng và có đè đẩy cấu trúc não trên hình ảnh chụp cắt lớp vi tính sọ → Mổ lại lấy máu tụ và cầm máu (Thường máu chảy từ miệng nối do khâu thưa).
- Máu tụ ngoài màng cứng: Xử trí như các máu tụ ngoài màng cứng khác.
- Chảy máu trong não: Thường xuất hiện muộn (48 - 72 giờ sau mổ) do hiện tượng tái tưới máu não. Nếu không có biểu hiện lâm sàng thì theo dõi. Nếu tri giác giảm, xuất hiện liệt hoặc liệt tiến triển: Mổ lại lấy máu tụ và bỏ cầu nối.
- Tắc cầu nối được chẩn đoán bằng chụp mạch hoặc siêu âm Doppler mạch sau mổ: Làm lại miệng nối.
- Nhiễm khuẩn vết mổ và viêm màng não sau mổ: Điều trị kháng sinh dựa vào kháng sinh đồ.
6. XỬ TRÍ TỔN THƯƠNG XOANG TĨNH MẠCH MÀNG CỨNG CỦA NÃO
I. ĐẠI CƯƠNG
Xử trí tổn thương xoang tĩnh mạch màng cứng của não thực chất là phẫu thuật cầm máu khi hệ thống xoang tĩnh mạch màng này (xoang tĩnh mạch dọc trên, xoang tĩnh mạch bên, xoang tĩnh mạch xích ma, hội lưu tĩnh mạch) bị tổn thương (Vết thương trên bề mặt, thành bên, đứt hoàn toàn xoang tĩnh mạch) do chấn thương sọ não hoặc do tai biến của các phẫu thuật sọ não gây nên.
II. CHỈ ĐỊNH
Mọi tổn thương xoang tĩnh mạch gây chảy máu.
III. CHỐNG CHỈ ĐỊNH
Các tổn thương xoang không chảy máu tại các vị trí nguy hiểm (Hội lưu tĩnh mạch, xoang tĩnh mạch dọc 1/3 sau, xoang tĩnh mạch xích ma).
IV. CHUẨN BỊ
1. Người thực hiện
Phẫu thuật viên chuyên khoa phẫu thuật thần kinh, và bác sỹ gây mê hồi sức có kinh nghiệm.
2. Phương tiện
Bộ dụng cụ mổ sọ não, bộ dụng cụ mổ mạch máu não.
3. Người bệnh
- Các xét nghiệm cơ bản, nhất thiết phải có xét nghiệm về đông máu.
- Chụp cắt lớp vi tính sọ mở cửa sổ xương và nhu mô não để xác định vị trí tổn thương và các tổn thương phối hợp khác của nhu mô não.
- Cạo sạch tóc và vệ sinh theo quy định.
V. CÁC BƯỚC TIẾN HÀNH
1. Tư thế người bệnh: Tùy thuộc vào vị trí tổn thương
- Xoang tĩnh mạch 1/3 trước và giữa - Người bệnh nằm ngửa.
- Xoang 1/3 sau và hội lưu tĩnh mạch - Người bệnh nằm sấp.
- Xoang tĩnh mạch bên và xoang xích ma - Người bệnh nằm nghiêng sang bên đối diện.
- Đầu luôn nằm ngang với thân người.
Chú ý: Tuyệt đối không được để đầu cao, kể cả khi chảy máu nhiều.
2. Vô cảm
Gây mê nội khí quản với hệ thống theo dõi khí máu nhất là khí CO2.
3. Kỹ thuật
3.1 Vết thương xoang tĩnh mạch có kích thước nhỏ
3.1.1. Mở rộng vết thương (da và xương sọ) cho tới vùng xoang và màng cứng lành (cách vùng tổn thương ít nhất 1cm). Trong một số trường hợp nghi ngờ vết thương phức tạp, cần mở sang bên đối diện.
3.1.2. Xử trí
- Vết thương trên bề mặt xoang:
+ Dùng ngón tay bịt vết thương cầm máu tạm thời đồng thời tránh lọt khí vào lòng xoang. Dùng chỉ 4/0 hoặc 5/0 khâu vết thương bằng các mũi rời hoặc vắt. Trong trường hợp mép vết thương nát có thể sử dụng một miếng cơ khâu ép vào vết thương. Đây là phương pháp được áp dụng nhiều trong cấp cứu.
- Vết thương thành bên của xoang:
+ Mở màng cứng cho tới sát đường giữa đối diện với vết thương. Đốt và cắt tĩnh mạch cầu nếu có để bộc lộ vào vùng vết thương. Dùng ngón tay ép vết thương để cầm máu tạm thời. Khâu vết thương đơn thuần hoặc phối hợp với một miếng cơ hoặc khâu ép vết thương vào màng xương hoặc cân galia để cầm máu.
3.2 Vết thương xoang có kích thước lớn và đứt đoạn
3.2.1. Mở rộng vết thương (da, xương sọ) sang hai bên của xoang tĩnh mạch cho tới màng cứng lành (cách vùng tổn thương ít nhất 1 cm). Chú ý không lấy bỏ cục máu đông hoặc mảnh xương đang ép lên vết thương.
3.2.2. Xử trí
- Mở màng cứng tại vùng lành để bộc lộ xoang tĩnh mạch ở hai đầu vết thương. Kẹp cầm máu tạm thời. Lấy bỏ máu cục và mảnh xương tại vết thương
- Dùng 2 ống thông Forgaty luồn vào hai đầu của vết thương xoang, bơm bóng để cầm máu tạm thời đồng thời bỏ kẹp cầm máu, sau đó khâu, vá hoặc tạo hình lại xoang bằng cân cơ hoặc màng cứng nhân tạo với chỉ Prolène 4/0 hoặc 5/0. Chú ý:
- Nếu tình trạng người bệnh nặng, không có đủ thiết bị có thể thắt xoang tĩnh mạch khi vị trí của vết thương ở 1/3 trước xoang tĩnh mạch dọc trên hoặc xoang tĩnh mạch bên với điều kiện xoang bên đối diện bình thường.
- Trước khi đóng kín vết thương xoang bao giờ cũng phải có động tác đuổi khí trong lòng xoang.
3.3. Đóng vết mổ
- Theo trình tự: màng cứng - xương sọ - da đầu.
- Dẫn lưu ngoài màng cứng và dưới da đầu trong 48 giờ.
VI. THEO DÕI VÀ XỬ TRÍ TAI BIẾN
1. Theo dõi
Như mọi phẫu thuật sọ não nói chung (tình trạng tri giác, liệt….)
2. Tai biến và xử trí
2.1. Trong phẫu thuật
Tắc mạch do khí của mạch não thậm chí của mạch vành → Xử trí phức tạp cần phối hợp với bác sỹ gây mê hồi sức.
2.2. Sau phẫu thuật
Chảy máu nhu mô não do mất tĩnh mạch đổ về xoang gây phù não → Điều trị nội khoa. Bỏ xương sọ giải ép chỉ thực hiện khi điều trị nội khoa không kết quả.
7. ĐẶT CATHETER NÃO ĐO ÁP LỰC TRONG NÃO
I. ĐẠI CƯƠNG
Đánh giá chính xác tình trạng tăng áp lực nội sọ, từ đó cho phép tính được áp lực tưới máu não.
Là cơ sở để có chỉ định điều trị ngoại khoa khi tình trạng tăng áp lực nội sọ không còn đáp ứng với điều trị nội khoa.
Qua catheter đặt vào não thất đo áp lực nội sọ có thể dẫn lưu dịch não tủy làm giảm áp lực nội sọ.
II. CHỈ ĐỊNH
Trường hợp chấn thương sọ não nặng có:
- Glasgow < 9 điểm
- Tổn thương não trên phim chụp cắt lớp vi tính (nhưng không có chỉ định phẫu thuật)
- Hình ảnh bình thường trên phim chụp cắt lớp vi tính nhưng có dấu hiệu thần kinh khu trú như liệt vận động, giãn đồng tử
Theo dõi sau mổ chấn thương sọ não
Tai biến mạch não chảy máu trong não, chảy máu não thất hay nhồi máu não
III. CHỐNG CHỈ ĐỊNH
- Rối loạn đông máu
- Những thương tổn chấn thương sọ não có dự định phẫu thuật tuyệt đối
IV. CHUẨN BỊ
1. Người thực hiện
Bác sỹ chuyên khoa phẫu thuật thần kinh, bác sỹ gây mê hồi sức
2. Phương tiện
- Bộ dụng cụ: Máy mornitoring đo áp lực nội sọ, khoan sọ bằng tay, capteur đo áp lực nội sọ bao gồm 3 loại
+ Capteur vào trong não thất: chính xác, có dẫn lưu dịch não tủy để điều trị tăng áp lực nội sọ. Nguy cơ nhiễm khuẩn cao.
+ Capteur vào trong nhu mô não: Thông dụng, dễ làm.
+ Capteur ở ngoài hoặc dưới màng cứng: Không chính xác bằng 2 loại capteur trên.
- Người bệnh: Vệ sinh thân thể, giải thích gia đình người bệnh, ký giấy cam kết, cạo tóc da đầu vị trí định đặt catheter
- Hồ sơ bệnh án: Chuẩn bị đầy đủ, tóm tắt bệnh án, chỉ định đặt catheter
V. CÁC BƯỚC TIẾN HÀNH
- Kiểm tra hồ sơ: hoàn thiện đầy đủ
- Kiểm tra người bệnh: chuẩn bị tư thế người bệnh, vệ sinh và sát trùng vị trí định đặt catheter (vị trí đặt catheter nên ở bán cầu não không ưu thế).
- Thực hiện kỹ thuật:
Người bệnh đầu tư thế thẳng, tê tại chỗ định đặt catheter bằng xylocain 2%. Có thể tiền mê nếu người bệnh kích thích vật vã.
Khởi động máy đo áp lực nội sọ
Rạch da khoảng 1cm, khoan sọ 1 lỗ bằng hệ thống khoan của bộ camino ở vị trí cần đặt catheter. Lắp hệ thống cố định catheter, đặt catheter vào nhu mô não hay não thất sau khi đã chỉnh về vị trí 0.
VI. THEO DÕI
Ngoài theo dõi liên tục áp lực nội sọ trên monitoring thì phải theo dõi những tai biến có thể gặp như chảy máu, nhiễm trùng, dò dịch não tủy…
VII. XỬ TRÍ TAI BIẾN
1. Chảy máu: Chụp cắt lớp sọ não kiểm tra, mổ lấy máu tụ, cầm máu, truyền máu khi có chỉ định…
2. Nhiễm trùng: Kháng sinh theo phác đồ, tốt nhất dựa vào kháng sinh đồ
3. Dò dịch não tủy: Thuốc lợi tiểu, khâu chỗ dò hoặc mổ vá dò.
8. PHẪU THUẬT NÃO ĐIỀU TRỊ ĐỘNG KINH DƯỚI KỸ THUẬT ĐỊNH VỊ
I. ĐẠI CƯƠNG
Động kinh là một bệnh thần kinh thường gặp, chiếm 1% dân số. Bệnh hay gặp ở người trẻ tuổi. Hơn nửa số người bệnh bị động kinh cục bộ nghĩa là bởi những cơn bắt đầu ở một bộ phận cơ thể, trong số đó từ 30 đến 50% kiểm soát được cơn động kinh bằng thuốc và có tới 1/3 số người bệnh có nguy cơ phải phẫu thuật. Tại Việt Nam, phẫu thuật Điều trị động kinh đang được nghiên cứu tại các trung tâm phẫu thuật thần kinh với hệ thống định vị mới được ứng dụng trong những năm gần đây.
Dưới hệ thống định vị, phẫu thuật viên sẽ xác định được chính xác tổn thương, không những hạn chế làm tổn hại đến tổ chức não lành mà còn tránh bỏ sót tổn thương.
II. CHỈ ĐỊNH
1. Động kinh kháng thuốc: Nghĩa là được điều trị liên tục từ 2 năm trở lên, đúng theo phác đồ của bác sĩ nội thần kinh mà không khỏi.
2. Sự trầm trọng của bệnh: Tăng về tần số và mức độ nghiêm trọng của cơn
3. Có một tổn thương
4. Vùng động kinh có thể phẫu thuật
5. Những yếu tố khác: tuổi, nghề nghiệp…
II. CHỐNG CHỈ ĐỊNH
Những người bệnh không cho phép gây mê để mổ
III. CHUẨN BỊ
1. Người thực hiện
Bác sĩ chuyên khoa phẫu thuật thần kinh
2. Phương tiện
- Bộ dụng cụ vi phẫu thuật thần kinh
- Hệ thống định vị Navigation
- Kính vi phẫu thuật
3. Người bệnh
- Đánh giá lâm sàng cơn động kinh: Phải phối hợp giữa bác sĩ nội thần kinh và ngoại thần kinh, đặc biệt những cơn động kinh cục bộ như động kinh thái dương, động kinh trán hay vùng đỉnh...
- Điện não đồ: Thường quy, 24 giờ, video điện não đồ SEEG, điện cực trong não hay lỗ oval nhằm xác định được sóng động kinh.
- Chẩn đoán hình ảnh: Quan trọng là cộng hưởng từ
+ Cộng hưởng từ 1,5 Tesla trở lên, theo protocol sau:
Sagital T1W(SE), +/- T2*(GE)
Coronal T1 IR, FLAIR, +/- Pd vuông góc với hồi hải mã
Axial FLAIR, T1 không và có tiêm gadolinium. In đĩa CD.
+ PET/CT sọ não: Xác định vùng não giảm chuyển hóa
- Khám tâm lý học thần kinh: Đặc biệt ở những người bệnh bị động kinh từ lâu và dùng thuốc chống động kinh kéo dài. Đây cũng là yếu tố đánh giá sau mổ.
4. Hồ sơ bệnh án: Hoàn thiện đầy đủ.
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
Đối chiếu tên tuổi người bệnh, xác định vị trí phẫu thuật, bên phẫu thuật.
2. Kiểm tra người bệnh
Vệ sinh thân thể, cạo tóc hoặc không tùy vị trí và người bệnh, giải thích gia đình người bệnh.
3. Thực hiện kỹ thuật
Người bệnh dưới gây mê toàn thân. Cố định đầu người bệnh trên khung Mayfield, lắp đặt hệ thống định vị Navigation, xác định vị trí mổ. Rạch da và mở xương sọ theo đường mổ đã xác định. Mở màng não và lấy tổn thương luôn kiểm tra trên hệ thống định vị. Cầm máu, đóng vết mổ theo các lớp giải phẫu.
VI. THEO DÕI
Ngoài theo dõi những tai biến như chảy máu, phù não, nhiễm trùng, liệt vận động… còn theo dõi cơn động kinh sau mổ.
VII. XỬ TRÍ TAI BIẾN
1. Chảy máu: Chụp cắt lớp sọ não kiểm tra, mổ lại để cầm máu khi có chỉ định…
2. Phù não: Hồi sức thở máy, thuốc chống phù não, mổ giải tỏa não…
3. Nhiễm trùng: Kháng sinh theo phác đồ sọ não, tốt nhất theo kháng sinh đồ
4. Động kinh: Thở máy, an thần, thuốc chống động kinh. Duy trì thuốc chống động kinh tối thiểu 2 năm, chỉ ngừng thuốc khi không còn cơn động kinh cả trên lâm sàng và điện não đồ.
9. QUY TRÌNH KỸ THUẬT KHÂU NỐI THẦN KINH NGOẠI VI
I. ĐẠI CƯƠNG
Tổn thương thần kinh ngoại vi được biết đến cách đây hơn 3500 năm, tuy nhiên, nếu không thăm khám kỹ sẽ bị bỏ sót vì cho rằng chỉ là chấn thương phần mềm. Người bệnh đến khám lại khi đã có biến chứng đau buốt bỏng hay liệt các nhóm cơ vận động.
Tổn thương thần kinh ngoại vi thường gặp sau tai nạn giao thông, tai nạn sinh hoạt và đặc biệt do bạo lực (đâm chém, tai nạn do hỏa khí). Tổn thương hay gặp ở người bệnh gãy xương, đặc biệt là gãy xương có di lệch, 95% tổn thương thần kinh ngoại biên gặp ở gãy chi trên.
Ngày nay, kỹ thuật khâu phục hồi thương tổn thần kinh ngoại vi ngày càng được hoàn thiện nhờ sự phát triển của kỹ thuật vi phẫu và các trang thiết bị máy móc chuyên khoa.
II. THÁI ĐỘ XỬ TRÍ
Điều trị mổ hay không mổ tùy thuộc vào khám lâm sàng và cận lâm sàng để xác định thương tổn thực tế của từng dây thần kinh. Xử trí cấp cứu hay mổ có chuẩn bị còn tùy thuộc vào từng thương tổn cụ thể.
Xử trí cấp cứu: phối hợp cùng xử trí vết thương phần mềm, vết thương mạch máu hoặc kết hợp xương. Khâu nối phục hồi theo kỹ thuật
Xử trí có chuẩn bị: trong trường hợp không khâu nối được ngay, nên tìm hai đầu dây thần kinh đính dưới da hoặc trong trường hợp không thể can thiệp ngay do toàn trạng không cho phép hoặc mất đoạn thần kinh.
III. CHUẨN BỊ
1. Người thực hiện
- 02 bác sỹ: 01phẫu thuật viên (PTV) chính và 01 phụ phẫu thuật
- 02 điều dưỡng: 01t điều dưỡng tham gia trực tiếp vào cuộc mổ chuẩn bị dụng cụ và phục vụ dụng cụ cho PTV, 01 điều dưỡng chạy ngoài phục vụ điều dưỡng tham gia mổ
2. Phương tiện kỹ thuật
- Bộ dụng cụ phẫu thuật thường quy: dao mổ, phẫu tích mạch máu không răng và có răng, kìm mang kim, máy hút, dao điện đơn cực và lưỡng cực.
- Dụng cụ tiêu hao: 20 gạc con, 1 sợi vicryl 2.0, 1 sợi prolene 7.0-8.0
- Chuẩn bị người bệnh trước mổ
3. Hoàn thiện hồ sơ bệnh án đầy đủ theo quy định, có cam kết của gia đình người bệnh
VI. KỸ THUẬT KHÂU NỐI THẦN KINH NGOẠI VI
Kiểm tra lại hồ sơ, phiếu mổ và người bệnh trước khi gây mê
1. Kỹ thuật khâu bao ngoài dây thần kinh: thường áp dụng trong cấp cứu. Tùy thuộc vào độ lớn của dây thần kinh mà quyết định số mũi khâu bằng chỉ 8/0
2. Kỹ thuật khâu bó sợi thần kinh
- Chuẩn bị hai đầu dây thần kinh: bộc lộ hai đầu dây thần kinh trên một đoạn dài đủ khâu nối, tùy lựa chọn kỹ thuật khâu nối mà giải phóng đầu dây thần kinh khỏi tổ chức liên kết từ 2 - 4mm (khâu bao ngoài) hay phải giải phóng rộng hai đầu dây thần kinh rồi tách riêng các bó sợi thần kinh. Cắt bỏ đoạn thần kinh bị thương tổn cho tới tổ chức lành.
- Ướm thử hai đầu: xác định mức độ tiếp giáp và xác định khoảng thiếu hụt do bị tổn thương hay do cắt lọc trước khi khâu nối. Nếu khuyết từ 2 - 2,5mm trở lên phải dùng phương pháp ghép dây thần kinh chứ không khâu nối trực tiếp.
- Tiến hành khâu nối: thông thường mỗi bó sợi chỉ khâu từ 1 - 2 mũi rời bằng chỉ 10/0 - 11/0 sau đó khâu kín bao ngoài.
- Đóng kín phần mềm phía ngoài
3. Ghép dây thần kinh
Dây thần kinh hay dùng để ghép là dây hiển ngoài, dây bì cánh tay trong và dây hiển trong. Ghép từng bó sợi thần kinh với kỹ thuật như mô tả trên.
Lưu ý: Khi khâu nối xong không được căng tại đầu nối vì khi đầu nối căng dễ tạo ra khe hở giữa đầu ngoại vi và đầu trung tâm, chính khe hở này sẽ tạo điều kiện hình thành tổ chức xơ ngăn cản tái tạo sợi thần kinh. Ngoài ra, khi đầu nối căng sẽ làm tăng áp lực bên trong dây thần kinh, cản trở tuần hoàn làm xuất hiện thiếu máu nuôi dưỡng.
V. THEO DÕI VÀ XỬ TRÍ TAI BIẾN
- Theo dõi toàn trạng: mạch, huyết áp
- Vết mổ: chảy máu, nhiễm trùng
- Tình trạng đầu chi: vận động, nuôi dưỡng
10. QUY TRÌNH KỸ THUẬT PHẪU THUẬT THOÁT VỊ ĐĨA ĐỆM CỘT SỐNG THẮT LƯNG
I - ĐẠI CƯƠNG
- Thoát vị đĩa đệm cột sống thắt lưng là bệnh lý hay gặp nhất của bệnh lý đĩa đệm, là nguyên nhân chính gây đau thắt lưng. Theo WHO ít nhất 8/10 người có một lần đau thắt lưng, tại Mỹ có khoảng 15 - 20% số người bệnh đi khám bệnh vì đau thắt lưng, còn ở Pháp có khoảng 50 - 100/100.000 dân mắc bệnh với khoảng 37.000 người phải mổ. 95% các trường hợp biểu hiện đau dây thần kinh hông to là do thoát vị đĩa đệm, vị trí thường gặp nhất là L4L5 và L5S1.
- Tuy nhiên, khởi đầu điều trị thoát vị đĩa đệm là điều trị nội khoa, có đến 80 - 90% đáp ứng với điều trị nội khoa. Cần phân biệt rõ thoát vị đĩa đệm với các bệnh lý khác có kèm theo thoát vị đĩa đệm như: hẹp ống sống, trượt đốt sống…
II. CHỈ ĐỊNH
1. Chỉ định tuyệt đối
Hội chứng đuôi ngựa hoặc hội chứng chèn ép thần kinh 1 hoặc 2 bên gây liệt rễ thần kinh và gây đau nhiều lan theo rễ thần kinh.
2. Chỉ định tương đối
Sau điều trị nội khoa trong vòng 1-3 tháng mà không đạt kết quả (nghỉ ngơi tại giường cứng, dùng thuốc giãn cơ giảm đau chống viêm…) với các biểu hiện: đau lan kiểu rễ hoặc thoát vị đĩa đệm mạn tính tái phát kèm đau kiểu rễ.
3. Chống chỉ định
Tình trạng toàn thân xấu, dị tật hai chân mà phẫu thuật không làm cải thiện được tình trạng bệnh
III. CHUẨN BỊ
1. Người thực hiện
- Hai bác sỹ: một phẫu thuật viên (PTV) chính và một phụ phẫu thuật
- Hai điều dưỡng: một điều dưỡng tham gia trực tiếp vào cuộc mổ chuẩn bị dụng cụ và phục vụ dụng cụ cho PTV, một điều dưỡng chạy ngoài phục vụ điều dưỡng tham gia mổ
2. Phương tiện kỹ thuật
- Bộ dụng cụ phẫu thuật cột sống thường quy: dao mổ lưỡi to và lưỡi nhỏ (12 - 15 mm) cán dài, cò súng 2 mm - 3 mm, panh gắp đĩa đệm thẳng và chếnh lên trên xuống dưới, phẫu tích không răng và có răng, kìm mang kim, máy hút, dao điện đơn cực và lưỡng cực.
- Dụng cụ tiêu hao: 20 gạc con, 1 gói bông nhỏ, 1 sợi vicryl số 1, 1 sợi vicryl 2.0, 1 sợi etilon 4.0, 1 gói sáp sọ, 1 gói surgisel.
- Chuẩn bị người bệnh: nhịn ăn và thụt tháo từ đêm hôm trước
- Hoàn thiện hồ sơ bệnh án đầy đủ theo quy định, có cam kết của gia đình người bệnh
VI - CÁC BƯỚC TIẾN HÀNH
Kỹ thuật mổ từ phía sau mở cửa sổ lấy đĩa đệm vị trí tương ứng.
1. Kiểm tra lại hồ sơ, phiếu mổ và người bệnh trước khi gây mê.
2. Thực hiện phẫu thuật: 45 phút
- Sau khi gây mê hoặc gây tê tủy sống, người bệnh được đặt nằm sấp, kê cao hai gai chậu và vai, đặt tư thế sao cho mở rộng tối đa khe liên đốt cần phẫu thuật.
- Xác định vị trí rạch da khoảng 3cm bằng máy chụp x quang trong mổ hoặc đếm khoang liên gai sau từ dưới lên.
- Gây tê vùng mổ bằng hỗn hợp Adrelanin và Xylocain 1/100.000 ở cơ cạnh sống.
- Rạch da và bộc lộ vị trí phẫu thuật là đường nối giữa hai mỏm gai sau.
Tách cân cơ bộc lộ khe liên đốt.
- Mở cửa sổ xương (gặm bỏ một phần mảnh cung đốt trên và đốt dưới). Mở dây chằng vàng và cắt bỏ dây chằng vàng bằng kìm cò súng hoặc bằng dao nhọn.
- Phẫu tích tách rễ thần kinh, dùng vén rễ kéo rễ thần kinh sát vào ống sống và kéo vào trong. Bộc lộ khối thoát vị
- Dùng dao nhỏ cán dài mở dây chằng dọc và lấy bỏ khối thoát vị cũng như đĩa đệm bằng panh lấy đĩa đệm.
- Mở rộng đường ra của rễ thần kinh bằng kìm cò súng. Kiểm tra rễ thần kinh hoàn toàn tự do không bị chèn ép.
- Đóng cơ và cân bằng vicryl số 1. Đóng lớp dưới da bằng vicryl 2.0.
Đóng da bằng etilon 4.0.
V. THEO DÕI SAU MỔ
- Toàn trạng: mạch, huyết áp
- Chảy máu vết mổ
- Mổ nhầm đốt hoặc cắt đứt dây thần kinh
VI. XỬ TRÍ TAI BIẾN TRONG VÀ SAU MỔ
1. Rách màng cứng: khâu vá lại bằng prolene 4.0
2. Nhầm đốt: chụp kiểm tra bằng X quang thường quy và mổ lại
3. Chảy máu vết mổ: khâu tăng cường để cầm máu
11. PHẪU THUẬT DẪN LƯU NÃO THẤT - Ổ BỤNG
I. ĐẠI CƯƠNG
Dẫn lưu não thất ổ bụng là phẫu thuật nhằm giảm hiện tượng tăng áp lực trong sọ gây nên do sự ứ thừa dịch não tủy trong hệ thống não thất (não úng thủy).
Bình thường, dịch não tủy được sinh ra tại đám rối mạch mạc trong hệ thống não thất và được tái hấp thu ở khoang dưới nhện. Hiện tượng não úng thủy xảy ra khi tốc độ tái hấp thu chậm hơn so với sản xuất dịch não tủy (não úng thủy thể thông) hoặc bị tắc nghẽn trên đường lưu thông dịch não tủy (não úng thủy thể tắc nghẽn).
Dẫn lưu não thất ổ bụng cần được thực hiện càng sớm càng tốt sau khi người bệnh được chẩn đoán là não úng thủy.
II. CHỈ ĐỊNH
1. Các bệnh lý bẩm sinh
Não úng thủy do:
- Thoát vị tủy - màng tủy
- Hẹp cống não
- Dị dạng cổ chẩm
- Dị dạng mạch não
- Não úng thủy bẩm sinh không rõ nguyên nhân
2. Các bệnh lý mắc phải
Não úng thủy do:
- Do khối u chèn ép
- Nhiễm khuẩn (sau viêm màng não đã ổn định)
- Chấn thương
- Sau chảy máu dưới nhện, chảy máu não thất
- Não úng thủy không tăng áp lực nội sọ ở người già
3. Khi phá sàn não thất thất bại thì chuyển sang dẫn lưu não thất ổ bụng
III. CHỐNG CHỈ ĐỊNH
Tất cả các trường hợp đang nhiễm trùng
- Viêm não, viêm màng não
- Viêm da
- Viêm phúc mạc
- Nhiễm trùng máu
IV. CHUẨN BỊ
1. Người thực hiện
- 02 bác sỹ: 1 phẫu thuật viên chính, 1 bác sỹ phụ
- 02 điều dưỡng: 1 điều dưỡng chuẩn bị bàn dụng cụ và phục vụ cho phẫu thuật viên
- 01 kỹ thuật viên chuẩn bị máy
2. Phương tiện
- Bộ dụng cụ mở sọ thông thường: Dao, khoan sọ, kéo, panh, phẫu tích có răng và không răng, kìm mang kim, máy hút, dao điện, đốt điện lưỡng cực
- Bộ van dẫn lưu não thất ổ bụng, hoặc hệ thống dây dẫn lưu (không có van)
- Vật tư tiêu hao: 50 gạc con; 5 gói bông sọ; 1 sợi chỉ Prolène 4/0; 2 sợi chỉ Vicryl 2/0; 1 gói sáp sọ
3. Người bệnh: Được cạo tóc hoặc không cạo tóc, vệ sinh sạch sẽ
4. Hồ sơ bệnh án: Đầy đủ phần hành chính, phần chuyên môn cụ thể, đủ về triệu chứng, diễn biến, tiền sử, các phương pháp điều trị đã thực hiện, các xét nghiệm, giải thích rõ cho gia đình và viết cam kết mổ
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Đảm bảo đủ các đề mục
2. Kiểm tra người bệnh: Kiểm tra đúng tên tuổi, công tác chuẩn bị mổ
3. Thực hiện kỹ thuật
- Gây mê toàn thân
- Tư thế người bệnh: Nằm ngửa, đầu hơi nghiêng sang phải hoặc sang trái, vùng cổ được giải phóng rộng rãi (nên chọn vị trí đặt dẫn lưu ở bán cầu không ưu thế).
- Sát trùng
- Trải toan dọc theo vùng mổ từ đầu xuống bụng
- Gây tê
- Rạch da vùng trán 3cm + sau tai 5 - 7cm hình vòng cung hoặc rạch da vùng đỉnh chẩm 5 - 7cm hình vòng cung (chọn điểm vào là điểm Keen hoặc điểm Kocher).
- Rạch da bụng vùng hạ sườn phải hoặc trái khoảng 5cm hoặc đường trắng giữa trên rốn. Mở phúc mạc.
- Luồn dẫn lưu dưới da đầu - cổ - ngực - bụng
- Khoan sọ 1 lỗ, cầm máu xương, đốt cầm máu và mở màng cứng
- Chọc catheter vào não thất khoảng 5-6cm.
- Nối catheter vào dây dẫn lưu.
- Kiểm tra đầu dưới thông, luồn dẫn lưu vào ổ bụng khoảng 20 - 25cm.
- Đóng các vết mổ.
VI. THEO DÕI
- Tình trạng toàn thân: Mạch, huyết áp, thở, nhiệt độ
- Tình trạng thần kinh: Tri giác, dấu hiệu thần kinh khu trú.
- Chảy máu vết mổ
VII. XỬ TRÍ TAI BIẾN VÀ BIẾN CHỨNG
1. Nhiễm khuẩn: Nhiễm trùng vết mổ, viêm màng não, viêm não thất, viêm phúc mạc. Mổ lại + điều trị nội khoa
2. Tắc dẫn lưu: Mổ lại thông dẫn lưu
3. Chảy máu trong não hoặc trong não thất: Mổ lại hoặc điều trị nội khoa
4. Các biến chứng tiêu hóa: Nang dịch trong phúc mạc, thủng các tạng. Phẫu thuật để xử trí các biến chứng.
12. PHẪU THUẬT DẪN LƯU NÃO THẤT RA NGOÀI
I. ĐẠI CƯƠNG
Dẫn lưu não thất ra ngoài được thực hiện trong những trường hợp có sự cản trở lưu thông dịch não tủy cấp tính,là phương pháp phẫu thuật cấp cứu nhằm dẫn lưu dịch não tủy từ hệ thống não thất ra ngoài, mục đích giảm áp lực trong sọ tạm thời.
II. CHỈ ĐỊNH
1. Giãn não thất cấp tính do tắc nghẽn lưu thông dịch não tủy (u não chèn ép vào hệ thống não thất, máu tụ hố sau)
2. Dẫn lưu dịch não tủy bị nhiễm khuẩn ra ngoài
3. Dẫn lưu dịch não tủy có máu (sau chấn thương hoặc tai biến mạch não)
4. Dẫn lưu dịch não tủy sau các dò dịch não tủy ở sàn sọ (vỡ sàng sọ dò dịch não tủy qua mũi, họng, sau phẫu thuật bóc u tuyến yên qua xoang bướm)
III. CHUẨN BỊ
1. Người thực hiện
- 2 bác sỹ: Một phẫu thuật viên chính, một bác sỹ phụ
- 2 điều dưỡng: Một điều dưỡng chuẩn bị bàn dụng cụ và phục vụ dụng cụ cho phẫu thuật viên, một điều dưỡng chạy ngoài phục vụ dụng cụ cho điều dưỡng kia.
2. Phương tiện
- 1 bộ dụng cụ mở sọ thông thường: Dao mổ, khoan sọ, kéo, panh, phẫu tích có răng và không răng, kìm kẹp kim, máy hút, dao điện đơn và lưỡng cực.
- 1 bộ dẫn lưu não thất ra ngoài vô trùng
- Vật tư tiêu hao: 20 gạc con, 2 gói bông sọ, 1 gói sáp sọ, một sợi chỉ vicryl 2/0
3. Người bệnh
Được vệ sinh, cạo tóc hoặc không
4. Hồ sơ bệnh án
Đầy đủ phần hành chính, phần chuyên môn cụ thể, đủ về triệu chứng, diễn biến, tiền sử, các cách điều trị đã thực hiện, các xét nghiệm, giải thích rõ cho gia đình và viết cam kết mổ
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ: Đảm bảo đủ các đề mục
2. Kiểm tra người bệnh: Kiểm tra đúng tên tuổi, công tác chuẩn bị mổ đầy đủ.
3. Thực hiện kỹ thuật: 30 phút
- Đặt người bệnh đầu thẳng
- Xác định vị trí chọc dẫn lưu: Thường ở trán bên phải, 1cm trước khớp trán đỉnh và 2-3cm từ đường giữa (chọn vị trí thuộc về bán cầu không ưu thế)
- Sát trùng, gây tê tại chỗ
- Trải toan
- Rạch da 3cm song song với đường giữa, điểm chọc dẫn lưu ở chính giữa đường rạch da
- Khoan sọ
- Cầm máu xương bằng sáp sọ
- Đốt cầm máu màng cứng, mở màng cứng
- Chọc dẫn lưu vào sừng trán của não thất bên từ 5-6cm.
- Luồn dẫn lưu dưới da để đưa ra ngoài
- Nối dẫn lưu vào túi chứa dịch não tủy
- Khâu cố định dẫn lưu vào da đầu
- Đóng da bằng chỉ Vicryl 2/0 một lớp, mũi rời
- Để dẫn lưu ở vị trí 10 - 15cm trên lỗ tai ngoài
V. THEO DÕI VÀ CHĂM SÓC
- Tình trạng toàn thân: Thở, mạch, huyết áp
- Tình trạng thần kinh: Tri giác, dấu hiệu thần kinh khu trú
- Lượng dịch não tủy chảy ra/1h
- Chảy máu vết mổ
- Chăm sóc: Dẫn lưu não thất ra ngoài thường để 5 - 7 ngày. Hiếm khi để lâu hơn vì rất dễ nhiễm trùng.
VI. XỬ TRÍ BIẾN CHỨNG VÀ TAI BIẾN
- Chảy máu: Mổ lại hoặc theo dõi và điều trị nội khoa
- Giảm áp lực nội sọ đột ngột: Điều trị nội khoa
- Nhiễm khuẩn: Điều trị nội khoa
I. CHỈ ĐỊNH
- Tràn mủ não thất.
- Tràn máu não thất
II. DỤNG CỤ
- Bộ dụng cụ phẫu thuật sọ não thường quy
- Ống thông nélaton, hoặc catheter đường kính ngoài 1mm - 1,5mm.
- Huyết thanh sinh lý 0,9% ấm.
- Bơm tiêm 20 ml
III. CHUẨN BỊ
- Giải thích cho người bệnh, gia đình
- Cạo tóc hoặc không
- Chụp cắt lớp vi tính, hoặc cộng hưởng từ có ghi đĩa CD theo protocol định vị thần kinh (neuronavigation) nếu sử dụng hệ thống định vị thần kinh
IV. PHẪU THUẬT
- Vô cảm: gây mê
- Chọn vị trí rạch da:
+ Nếu chọc rửa tại sừng trán: cách cung mày 8 cm, cách đường giữa 2,5cm sang bên trái hoặc bên phải.
+ Nếu chọc rửa tại sừng thái dương: trên tai 2cm và ra sau 2cm so với đường thẳng đứng đi qua lỗ tai ngoài.
+ Nếu chọc rửa tại sừng chẩm: cách ụ chẩm ngoài 6 cm lên trên và cách đường giữa 2,5 cm sang bên trái hoặc phải.
- Tư thế: Người bệnh nằm ngửa (nếu chọc rửa vào sừng trán), nằm nghiêng (nếu chọc rửa vào sừng thái dương), nằm sấp (nếu chọc rửa vào sừng chẩm).
- Rạch da 2cm
- Khoan sọ đường kính 1cm
- Chọc kim đầu tù vào não thất. Thay kim đầu tù bằng ống thông nélatone hoặc catheter plastic
- Bơm rửa bằng dịch huyết thanh sinh lý ấm bằng bơm tiêm:
+ Nguyên tắc khi bơm rửa: bơm 10ml, sau đó hút ra 10ml và lại tiếp tục bơm và hút ngay khi tiêm
+ Bơm rửa tới khi trong
+ Có thể pha một số thuốc vào dịch rửa như kháng sinh, tiêu sợi huyết…
+ Có thể bơm rửa ngay tại phòng mổ hoặc tại phòng điều trị
- Cố định ống thông, nối với hệ thống dẫn lưu kín.
V. THEO DÕI
- Tri giác
- Nhiễm khuẩn
- Rò dịch não tủy qua ống dẫn lưu, chân ống dẫn lưu
- Rút ống dẫn lưu: 5 - 7 ngày sau mổ.
- Xử trí khi có biến chứng:
+ Rò nước não tủy: khâu lại vết thương
+ Chảy máu: mổ lấy máu tụ và cầm máu nếu cần thiết
+ Nhiễm trùng: cấy nước não tủy để phân lập vi khuẩn, sử dụng kháng sinh theo kháng sinh đồ.
A - PHẪU THUẬT MỔ ÁP XE NÃO BẰNG PHƯƠNG PHÁP CHỌC HÚT
I. CHỈ ĐỊNH
- Áp xe lớn hơn 2cm
- Áp xe não nhiều ổ
- Áp xe não không có dị vật trong áp xe
- Áp xe não vùng chức năng, vùng nguy hiểm
- Áp xe não sâu
II. DỤNG CỤ
- Bộ dụng cụ mổ sọ não thường qui
- Ống thông nélatone hoặc loại catheter plastic có đường kính 1 mm
- Bơm tiêm loại 20 ml
III. CHUẨN BỊ
- Giải thích cho gia đình người bệnh và người bệnh (phải chọc hút nhiều lần, thời gian dùng kháng sinh dài hơn)
- Không cần thiết phải cạo tóc.
- Sử dụng thuốc chống phù não (Manitol 20%; Synacthene 1mg). Nên sử dụng ngay khi chẩn đoán xác định áp xe não, nhất là ở người bệnh phù não.
IV. PHẪU THUẬT
- Vô cảm:
+ Gây tê tại chỗ
+ Gây mê đối với trẻ em hoặc người bệnh không hợp tác, kích động
- Chọn vị trí mổ (dựa trên hình ảnh cắt lớp vi tính, cộng hưởng từ): Nguyên tắc chọn vị trí rạch da:
+ Khoảng cách từ nơi rạch da tới ổ áp xe ngắn nhất.
+ Đường chọc không qua vùng chức năng nguy hiểm
+ Không rạch da trên vùng nhiễm trùng
- Rạch da 2cm
- Khoan sọ đường kính 1cm
- Dùng kim đầu tù (Trocar) chọc vào khối áp xe (khi chọc vào áp xe thường bị hẫng tay). Rút nòng của kim đầu tù và thay bằng bơm tiêm 20ml.
- Hút mủ bằng bơm tiêm. Đậy kín ngay bơm tiêm ngay khi rút bơm tiêm và gửi ngay xuống khoa vi sinh để phân lập vi khuẩn).
- Hút lại nhiều lần tới khi không thể hút được mủ.
- Rút kim đầu tù và thay bằng ống thông nelatone, hoặc catheter plastic. Chúng ta có thể thay ống thông nélatone ngay trước khi hút mủ và hút mủ qua ống thông nélatone.
- Bơm rửa kỹ ổ áp xe bằng huyết thanh sinh lý ấm. Có thể sử dụng dịch huyết thanh sinh lý pha thêm kháng sinh (thường kháng sinh phổ rộng). Bơm rửa tới khi trong.
- Cố định ống thông nélatone hay catheter. Nối với hệ thống dẫn lưu kín để dẫn lưu mủ. Nếu chắc chắn hút hết mủ thì không cần dẫn lưu.
- Đóng da hai lớp.
V. THEO DÕI VÀ ĐIỀU TRỊ SAU MỔ
- Điều trị sau mổ:
+ Kháng sinh (kháng sinh phổ rộng + metronidazole), chống phù.
+ Thay đổi kháng sinh khi có kết quả kháng sinh đồ. Kháng sinh được điều trị bằng đường tiêm bắp, truyền tĩnh mạnh trong vòng 2-3 tuần đầu. Sau đó dung kháng sinh đường uống tối thiểu 2 tháng.
+ Dinh dưỡng nhất là với người bệnh suy kiệt.
+ Điều trị ổ nhiễm trùng nguyên phát (viêm tai, viêm xương…)
- Theo dõi:
+ Tri giác, liệt, vận động, co giật, sốt…
+ Chụp cắt lớp vi tính sọ não khi người bệnh nặng hơn.
+ Chụp cắt lớp vi tính sọ não trong tuần đầu sau mổ. Rút ống dẫn lưu khi hết áp xe hoặc ổ áp xe còn lại nhỏ hơn 2cm. Nếu ổ áp xe lớn hơn 2cm, tiếp tục hút mủ qua ống dẫn lưu hoặc mổ lại để chọc hút mủ.
+ Chụp cắt lớp vi tính 2 tháng/lần cho tới khi không còn ổ áp xe.
+ Nếu ổ áp xe không nhỏ hơn, hoặc to dần phải mổ lại bằng chọc hút.
+ Chọc hút 3 lần liên tiếp không kết quả, phải mổ bóc bao áp xe.
B. PHẪU THUẬT MỔ BÓC BAO ÁP XE I. CHỈ ĐỊNH
- Áp xe lớn hơn 2cm
- Áp xe có dị vật
- Áp xe khi điều trị bằng phương pháp chọc hút nhiều lần thất bại.
- Áp xe nằm sát vỏ não, vùng ít chức năng
- Áp xe tiểu não
II. DỤNG CỤ
- Bộ dụng cụ phẫu thuật sọ não thường quy
- Dụng cụ mở nắp sọ
- Dụng cụ vi phẫu.
- Kính vi phẫu (nếu có)
III. CHUẨN BỊ
- Giống như phẫu thuật bằng phương pháp chọc hút
IV. PHẪU THUẬT
- Vô cảm: gây mê nội khí quản
- Chọn vị trí phẫu thuật: dựa vào hình ảnh khối áp xe trên cắt lớp vi tính và cộng hưởng từ.
- Rạch da hình vòng cung.
- Mở nắp sọ
- Mở màng cứng
- Rạch vỏ não (càng nhỏ càng ít để lại di chứng).
- Chọc hút mủ làm ổ áp xe nhỏ lại
- Phẫu tích lấy bỏ cả bao áp xe
- Đóng kín màng cứng, cố định nắp sọ, đóng da
- Điều trị và theo dõi sau mổ: Giống như khi phẫu thuật áp xe bằng phương pháp chọc hút.
15. PHẪU THUẬT TẠO HÌNH KHUYẾT SỌ
I. ĐỊNH NGHĨA
Phẫu thuật tạo hình khuyết sọ là sự lập lại sự nguyên vẹn, làm kín hộp sọ để bảo vệ não bộ và giải quyết chức năng thẩm mỹ.
II. PHÂN LOẠI
- Khuyết sọ có mảnh ghép tự thân: sau mổ chấn thương sọ não, các bệnh lý về thần kinh mà não phù phải giải ép, mảnh xương bảo quản ở ngân hàng mô.
- Khuyết sọ không có mảnh ghép tự thân: Sau mổ chấn thương sọ não, vết thương sọ não hở, các bệnh lý thần kinh phải gặm bỏ xương sọ để lại ổ khuyết xương
III.CHỈ ĐỊNH
- Khuyết sọ đường kính lớn hơn 3cm ở mọi vị trí trên vòm sọ
- Khuyết sọ đường kính 1-3cm tại vùng trán
IV. CHỐNG CHỈ ĐỊNH
- Nhiễm trùng tại ổ khuyết, áp xe não, viêm màng não
- Tình trạng da đầu, sẹo cũ quá xấu mổ có nguy cơ không liền, nhiễm trùng cao
V. CHUẨN BỊ
1. Người thực hiện
Bác sỹ chuyên khóa: ngoại khoa, phẫu thuật thần kinh, phẫu thuật tạo hình
2. Phương tiện
Dụng cụ phẫu thuật thần kinh, tạo hình, dao điện, máy hút
Mảnh ghép sọ: xương tự thân, các vật liệu nhân tạo nếu không có mảnh xương tự thân: titan, vật liệu hữu cơ, các-bon, bột xương nhân tạo...
3. Người bệnh
- Vệ sinh, gội đầu, cạo tóc nếu cần thiết
- Giải thích kỹ về bệnh tật, phương án phẫu thuật, tai biến, biến chứng cho người bệnh và gia đình, ký cam kết mổ đầy đủ.
- Hồ sơ bệnh án: theo quy định bệnh án ngoại khoa, khai thác, ghi chép đầy đủ triệu chứng bệnh. Có đầy đủ xét nghiệm thường quy, phim chụp Xquang, cắt lớp vi tính...
VI. CÁC BƯỚC TIẾN HÀNH
1. Vô cảm
Mê nội khí quản hoặc gây tê tại chỗ nếu vết mổ nhỏ
2. Các bước phẫu thuật
Tư thế: do phẫu thuật viên đặt để cuộc mổ tiến hành thuận lợi nhất
Đường rạch da: thường theo đường rạch da cũ, nguyên tắc phải có cuống mạch nuôi, vạt da phải đảm bảo che kín mảnh ghép
Bộc lộ ổ khuyết:
- Bóc tách da đầu ra khỏi ổ khuyết: Nên đi theo khoảng vô mạch để ít chảy máu, phải giữ được sự toàn vẹn của màng não, nếu bị rách phải khâu hoặc vá kín lại. Tránh giằng giật mạnh làm chảy máu não phía dưới.
- Tách màng xương để bộc lộ viền xương quanh ổ khuyết sọ
- Tách cơ khỏi dính vào màng não tại ổ khuyết nếu có
Cố định mảnh ghép
- Đặt mảnh ghép đã được chuẩn bị che kín ổ khuyết.
- Nếu là mảnh xương tự thân cố định bằng các ghim sọ (titan) hoặc buộc bằng chỉ không tiêu trên các lỗ khoan. Nên treo trung tâm mảnh ghép để giảm nguy cơ máu tụ ngoài màng cứng sau mổ
- Nếu là mảnh khuyết không có xương tự thân thì dùng các vật liệu nhân tạo và cố định bằng các vít nhỏ vào bản xương sọ đảm bảo kín, phẳng, chắc chắn.
Đặt dẫn lưu và đóng da đầu
- Đặt dẫn lưu đối với những ổ khuyết lớn phải mở rộng, đặt bằng hệ thống hút kín có áp lực, rút dẫn lưu sau 24 - 48 giờ
- Đóng da đầu kín không bị căng, không bị chồng mép, đảm bảo nuôi dưỡng tốt, không băng đầu quá chặt.
7. THEO DÕI VÀ XỬ TRÍ BIẾN CHỨNG
Chảy máu sau mổ: máu tụ ngoài màng cứng, dưới màng cứng, trong não, chảy máu khoang dưới nhện...
Nhiễm trùng: Vết mổ, xương sọ, viêm màng não
Thải loại mảnh ghép
16. PHẪU THUẬT GÃY-TRẬT CỘT SỐNG CỔ THẤP
(Đường cổ trước bên)
I. MỤC ĐÍCH
Cố định làm vững cột sống cổ và giải ép tủy cổ
II. CHỈ ĐỊNH
- Mất vững cột sống cổ
- Chèn ép tủy cổ
III. CHỐNG CHỈ ĐỊNH
- Cột sống vững và không có chèn ép
- Người bệnh nặng: suy hô hấp, sốc tủy…
IV. CHUẨN BỊ
1. Người thực hiện
Phẫu thuật viên thần kinh hoặc chấn thương chỉnh hình
2. Phương tiện
- Bộ dụng cụ mổ cột sống
- C-arm (màn tăng sáng)
- Bàn mổ có gắn khung đỡ đầu
- Nẹp vít có các kích thước khác nhau
3. Người bệnh
Được giải thích kỹ tiên lượng trước mổ, được cố định tạm thời bằng nẹp cổ bên ngoài hay kéo liên tục tùy tổn thương
4. Hồ sơ
Theo quy định
V. CÁC BƯỚC TIẾN HÀNH
1. Người bệnh phải được gây mê toàn thân với máy thở có theo dõi huyết áp, điện tim và áp lực tĩnh mạch.
2. Người bệnh được đặt ống thông dạ dày tránh trào ngược và giúp phẫu thuật viên (PTV) nhận biết tránh thương tổn thực quản trong khi mổ.
3. Có thể làm giảm chảy máu bằng cách tiêm vào vùng mổ hỗn hợp Adrenaline + Lidocaine với tỷ lệ 1/100000. Thao tác này cũng giúp PTV dễ bóc tách hơn khi bộc lộ thân đốt sống.
4. Tư thế người bệnh: Nằm ngửa, cổ ưỡn nhẹ trên giá đỡ được gắn vào bàn mổ.
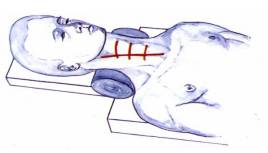
5. Kỹ thuật
5.1. Đường mổ: thông dụng nhất là đường mổ dọc theo bờ trong cơ ức đòn chũm
+ Cắt cơ bám da cổ, buộc tĩnh mạch cảnh trước. Cắt giáp cơ móng và cân cổ giữa, tách bờ trước cơ ức đòn chũm.
+ Dùng ngón tay xác định động mạch cảnh rồi dùng dụng cụ mềm mở và tách tổ chức tế bào phía trong động mạch tới tận cột sống.
+ Dùng dụng cụ vén các thành phần trục giữa cổ (Khí quản, thực quản, tuyến giáp) vào trong, nếu cần thiết có thể vén bó cảnh ra ngoài nhưng tránh ép vào động mạch cảnh.
+ Bộc lộ cơ dọc trước cột sống và cân. Rạch dọc theo đường giữa cột sống nơi có đĩa đệm và đốt sống bị tổn thương và 2 đốt sống liền kề. Tách cơ càng rộng sang hai bên càng tốt. Để bộc lộ đốt sống cổ 2 và 3, cần kéo dài vết mổ lên góc hàm, khi đó phải thắt động mạch giáp trên và có thể phải cắt dây thanh quản trên, nguyên nhân của rối loạn giọng nói tạm thời sau mổ.
Các đường vào trong phẫu thuật các đốt sống cổ dưới
5.2. Các phương pháp
5.2.1. Lấy bỏ đĩa đệm kết hợp với nẹp vít
- Phương pháp này được áp dụng chủ yếu cho các thương tổn dây chằng hoặc các thương tổn xương đơn giản làm mất vững cột sống.
- Đường mổ dọc theo bờ trong cơ ức đòn chũm, bộc lộ mặt trước thân đốt sống. Lấy bỏ hoàn toàn thân đĩa đệm tới tận dây chằng dọc sau. Sử dụng banh tự động (Ecarteur de Cloward) để bộc lộ tốt khe đĩa đệm và lấy đĩa đệm sang hai bên tạo điều kiện cho việc ghép xương dễ dàng.
- Lấy mảnh ghép từ mào chậu với kích thước bằng kích thước khe đĩa đệm đã được banh rộng, và có ba mặt đều là mỏ xương. Sau đó đóng mảnh ghép vào khe đĩa đệm.
- Đặt nẹp và bắt vít dọc theo mặt trước thân đốt sống trên và dưới của đĩa đệm đã được lấy bỏ. Chiều dài của vít tùy theo chiều dày thân đốt sống, sao cho vít xuyên vừa tới lớp vỏ xương của thành sau thân đốt sống. Với kích thước cột sống của người Việt Nam, chiều dài vít thường từ 16mm tới 18mm.
5.2.2. Lấy bỏ thân đốt sống kết hợp với nẹp vít
- Lấy bỏ đĩa đệm trên và dưới đốt sống bị thương tổn
- Lấy bỏ thân đốt sống bị thương tổn bằng cách đào đường hầm dọc theo trục giữa thân đốt sống tới dây chằng dọc sau, để lại hai thành bên của thân đốt sống.
- Ghép xương chậu vào phần xương bị lấy bỏ đi.
- Bắt nẹp vít vào hai thân đốt sống trên và dưới liền kề.
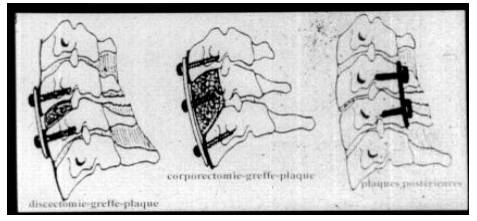
VI. Theo dõi và săn sóc sau mổ
- Người bệnh được nẹp hỗ trợ bên ngoài bằng nẹp cứng trong 4-6 tuần
- Phục hồi chức năng sau mổ
- Theo dõi phát hiện các biến chứng: Tụ máu vùng cổ do chảy máu; nhiễm trùng vết mổ, dò thực quản
- Sau 1 tháng cần chụp X quang cột sống cổ để đánh giá tình trạng liên xương và phát hiện các di lệch thứ phát do khớp giả…
17. PHẪU THUẬT CHẤN THƯƠNG CỘT SỐNG CỔ CAO
I. MỤC ĐÍCH
Nắn chỉnh và làm vững các thương tổn mất vững
II. CHỈ ĐỊNH
- Trật C1 - C2
- Gãy mỏm nha
- Tất cả các tổn thương gãy mất vững
III. CHỐNG CHỈ ĐỊNH
- Người bệnh nặng: Suy hô hấp và sốc tủy
- Cột sống vững và không có chèn ép
IV. CHUẨN BỊ
1. Người thực hiện
Phẫu thuật viên thần kinh hoặc chấn thương chỉnh hình
2. Phương tiện
- Bộ dụng cụ mổ cột sống
- C-arm (màn tăng sáng)
- Bàn mổ có gắn khung đỡ đầu
- Nẹp vít có các kích thước khác nhau
3. Người bệnh
Được giải thích kỹ tiên lượng trước mổ, được cố định tạm thời bằng nẹp cổ bên ngoài hay kéo liên tục tùy tổn thương
4. Hồ sơ
Theo quy định
V. CÁC BƯỚC TIẾN HÀNH
1. Người bệnh phải được gây mê toàn thân với máy thở có theo dõi huyết áp, điện tim và áp lực tĩnh mạch.
2. Người bệnh được đặt ống thông dạ dày tránh trào ngược.
3. Có thể làm giảm chảy máu bằng cách tiêm vào vùng mổ hỗn hợp Adrenaline + Lidocaine với tỷ lệ 1/100000. Thao tác này cũng giúp PTV dễ bóc tách hơn khi bộc lộ thân đốt sống.
4. Tư thế người bệnh: Nằm ngửa, hay sấp tùy theo kỹ thuật được PTV sử dụng.
5. Kỹ thuật mổ qua lối sau
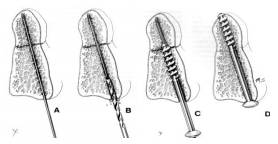
5.1. Vít qua khớp C1-C2
- Chỉ định phương pháp: Trật C1 - C2; gãy mỏm nha
- Phương pháp này đòi hỏi đầu cúi tốt sao cho tạo được hướng thích hợp cho khoan và vít. Cố định đầu người bệnh vào khung Mayfield. Khi nắn chỉnh và đặt tư thế hoặc khi đặt vít phải được kiểm soát dưới màng tăng sáng để tránh di lệch thêm. Đường rạch da theo đường giữa sao cho bộc lộ được C1 và C2, có thể kéo dài tới C7.
- Sau khi bộc lộ C1, C2, cần nắn lại bằng tay sao cho C1 và C2 khớp với nhau. Bắt buộc phải bộc lộ và nhìn thấy trực tiếp chân cuống C2 và diện khớp C1 - C2.
- Điểm mốc để khoan và bắt vít ở mỏ xương phía sau C2: Phía trên mặt dưới C2 4mm, phía ngoài đường khớp C2 - C3 từ 2 - 3mm.
- Hướng của khoan và vít theo chiều trước - sau về phía cung trước C1, tạo góc 0o - 15o so với trục giữa, sao cho vít nằm ở trung tâm chân cuống C2. Thì mổ này phải được kiểm tra dưới màn tăng sáng và thận trọng tránh thương tổn động mạch đốt sống.
- Dùng vít kích thước 3mm đường kính đặt xuyên qua chân cuống C2, qua diện khớp C1 - C2 tới ụ bên của C1. Sau khi đặt được vít, dùng curette hay kìm gặm xương nhỏ để tạo ổ ghép xương ở khớp C1 - C2, sau đó dùng mảnh ghép hỗ trợ sự liền xương (hình vẽ dưới).
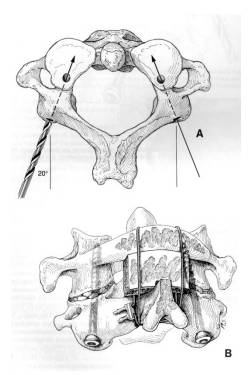
5.2 Nẹp vít qua khối khớp C1 và C2 (Kỹ thuật Harms)
Phương pháp bắt vít vào khối bên C1 và cuống C2, sau đó đặt nẹp giống như nẹp cột sống thắt lưng lối sau.
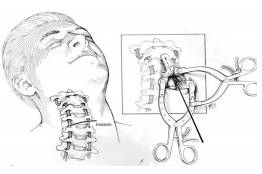
6. Kỹ thuật mổ qua lối trước
- Vít trực tiếp mỏm nha trong trường hợp gãy mỏm nha ít di lệch và không có trật C1 - C2.
- Người bệnh tư thế cổ ưỡn vừa phải, đường rạch có thể dọc theo bờ trong cơ ức đòn chũm hay rạch ngang. Phẫu tích tới dây chằng dọc trước để bộc lộ trực tiếp và thấy rõ bờ dưới thân C2.
- Dưới kiểm tra của X quang trong mổ, dùng mũi khoan nhỏ khoan vào bờ trước dưới thân C2, hướng đi song song với thân C2.
- Ưu điểm của phương pháp này là cố định trực tiếp được mỏm nha mà vẫn giữ được chức năng xoay của khớp C1 - C2, nhưng phương pháp này chỉ được thực hiện trên bệnh nhân gãy mỏm nha có bán trật C1 - C2 mà dây chằng ngang vẫn nguyên vẹn. Nếu dây chằng ngang bị rách thì phương pháp này chỉ cố định được mỏm nha nhưng không cố định được C1.
VI. Săn sóc và theo dõi sau mổ
Giống như săn sóc hậu phẫu của mổ chấn thương cột sống cổ thấp.
18. PHẪU THUẬT ĐIỀU TRỊ VẾT THƯƠNG SỌ NÃO HỞ
I. ĐẠI CƯƠNG
- Vết thương sọ não là vết thương vùng đầu mặt do dị vật hoặc hỏa khí đi xuyên qua các lớp da đầu, xương sọ, màng cứng, não; làm thông thương giữa khoang dưới màng cứng với môi trường bên ngoài
- Các hình thái:
+ Vết thương xuyên: vết thương có lỗ vào và lỗ ra
+ Vết thương chột: có một lỗ vào, không có lỗ ra
+ Vết thương còn dị vật
+ Vết thương tiếp tuyến
+ Vết thương não thất
+ Vết thương nhiễm khuẩn, chảy mủ, áp xe, viêm não, màng não
+ Nấm não: vết thương rộng, não đùn ra ngoài lâu ngày có vỏ bọc là giả mạc và fibrin
- Theo thời gian: Trước 6 giờ: còn sạch
Sau 6 giờ: nhiễm khuẩn
- Một số trường hợp đặc biệt: dò dịch não tủy qua mũi, tai: không gọi là vết thương sọ não hở, chỉ định Điều trị đa số không mổ
II. CHỈ ĐỊNH
Mổ tuyệt đối vết thương sọ não hở
III. CHỐNG CHỈ ĐỊNH
Trường hợp toàn thân quá nặng, không có chỉ định mổ, làm sạch vết thương khâu cầm máu (số ít người bệnh)
IV. Chuẩn bị
- Người thực hiện
+ Bác sĩ: hai bác sĩ: một phẫu thuật viên chính, một bác sĩ phụ
+ Điều dưỡng: một chuẩn bị dụng cụ và phục vụ phẫu thuật viên. Một điều dưỡng chạy ngoài phục vụ chung.
- Phương tiện:
+ Bộ dụng cụ mổ sọ thông thường: dao mổ, khoan sọ, cưa sọ (máy hoặc tay), panh (pince), phẫu tích có răng và không răng, kìm kẹp kim, máy hút, dao điện, dao điện lưỡng cực.
+ Vật tư tiêu hao: 100 gạc con, 20 gói bông sọ, 2 sợi chỉ Prolene 4.0, 2 sợi Vicyl 3.0, 1 gói surgicel, 1 gói spongel, 1 sáp sọ, một bộ dây truyền dịch làm dẫn lưu, 02 chai nước muối sinh lý 9‰; 100 ml oxy già.
- Người bệnh: cạo tóc, vệ sinh
- Hồ sơ bệnh án: Đầy đủ phần hành chính, phần chuyên môn cụ thể, đủ triệu chứng, diễn biến bệnh, tiền sử, các xét nghiệm, chụp cắt lớp vi tính sọ não. Thủ tục ký mổ
V. CÁC BƯỚC TIẾN HÀNH
1. Kiểm tra hồ sơ
Đảm bảo các đề mục
2. Kiểm tra người bệnh
Đúng tên tuổi, chuẩn bị mổ
3. Thực hiện kỹ thuật
Hai mục tiêu chính:
3.1. Làm sạch vết thương: dị vật, não dập, tụ máu
3.2. Cầm máu
* Bước 1: Người bệnh gây mê toàn thân, thường nội khí quản
* Bước 2: Vệ sinh bên ngoài vết thương: xà phòng betadin, nước muối sinh lý, không cố lấy dị vật cắm vào trong
* Bước 3: Xử trí vết thương.
- Sát khuẩn trải toan.
- Phần ngoài màng cứng: vệ sinh từ ngoài vào trong, lấy dị vật, cầm máu, xương vụn, đất cát…, cầm máu mép da tốt. Gặm rộng rãi xương sọ để thao tác được thuận lợi (thường ra quanh vết thương sẵn có 1,5 - 2cm). Rửa nhiều lần trường mổ bằng nước muối sinh lý và oxy già xen kẽ
- Phần dưới màng cứng: lấy máu tụ, não dập, dị vật, cầm máu tốt
- Vá lại màng cứng, có thể phải tạo hình màng cứng
- Khâu treo màng cứng, đặt một dẫn lưu ngoài màng cứng
*Bước 4: Đóng vết mổ 02 lớp (bắt buộc), có thể kèm dẫn lưu
Một số thể đặc biệt:
- Nấm não: điều trị kháng sinh 01 tuần trước khi ổn định, cắt nấm não sau
- Vết thương xoang: chuẩn bị mổ cần dự trù máu. Người bệnh đầu cao, chân thấp. Bộc lộ xương rộng, cầm máu bằng ép surgicel, khâu màng não, khâu treo…, thao tác nhanh, hợp lý, hạn chế mất máu và tránh tắc mạch khí
VI. THEO DÕI
- Thoàn thân: Thở, mạch huyết áp
- Tình trạng thần kinh
- Chảy máu sau mổ
- Dẫn lưu sọ
- Viêm màng não, não
VII. XỬ TRÍ TAI BIẾN
1. Chảy máu: mổ lại để cầm máu, truyền máu
2. Động kinh: thuốc điều trị động kinh
3. Viêm màng não: chọc dịch, cấy vi khuẩn, điều trị theo kháng sinh đồ
19. PHẪU THUẬT MỞ NẮP SỌ GIẢI ÁP, LẤY MÁU TỤ, VÁ CHÙNG MÀNG CỨNG
I. ĐẠI CƯƠNG
Tăng áp lực nội sọ là một trong những biểu hiện thường gặp trong chấn thương sọ não. Áp lực nội sọ phụ thuộc vào 3 yếu tố: tổ chức nhu mô não, hệ thống mạch máu và lượng dịch não tủy. Trong chấn thương sọ não, khi có tổn thương não tổ chức nhu mô não phù nề, tăng thể tích trong hộp sọ, các tổn thương mạch máu gây ra các khối máu tụ, trong khi đó hộp sọ có thể tích không đổi, gây tăng áp lực nội sọ. Áp lực nội sọ tăng lên không tỉ lệ thuận với thể tích trong sọ. Thời gian đầu sau khi chấn thương sọ não, cơ thể sẽ tự điều chỉnh (bằng cách dịch chuyển bớt dịch não tủy xuống khoang dịch não tủy quanh tủy sống). Giai đoạn sau sẽ xuất hiện tổn thương thứ phát làm áp lực nội sọ tăng nhanh hơn.
Phẫu thuật mở nắp sọ giải áp là phẫu thuật mở một phần xương vòm sọ đủ lớn, nhằm tăng thể tích để có thể chứa đựng được các nội dung trong hộp sọ mà không làm thoát vị gây chèn ép các tĩnh mạch vỏ não Các dạng mở nắp sọ bao gồm: trán - thái dương; trán hai bên và nửa bán cầu.
II. CHỈ ĐỊNH
Chỉ định mổ:
- Thiếu máu não sau chấn thương sọ não không do tổn thương động mạch cảnh, gây phù nề nhiều, có đè đẩy não thất và đường giữa.
- Máu tụ nội sọ do chấn thương sọ não:
+ Lâm sàng: Tri giác giảm dần (dựa vào thang điểm Glasgow)
+ Chụp cắt lớp vi tính sọ não: dập não, chảy máu dưới nhện, máu tụ dưới màng cứng lan tỏa gây đè đẩy đường giữa > 5mm, có nguy cơ tụt kẹt hoặc sau khi mổ lấy máu tụ não dập, não phù thoát khỏi diện mở xương.
+ Phẫu thuật mở nắp sọ có thể tiến hành ở một bên (mở nắp sọ trán – thái dương - đỉnh) hoặc hai bên (thường là mở nắp sọ giải ép trán hai bên).
III. CHỐNG CHỈ ĐỊNH
Chống chỉ định khi người bệnh hôn mê sâu, đồng tử hai bên giãn, mất các phản xạ thân não hoặc có nhiều tổn thương nặng phối hợp, có các bệnh lý khác không cho phép phẫu thuật.
IV. CHUẨN BỊ
1. Người thực hiện
- Kíp mổ
+ Hai bác sỹ: 1 phẫu thuật viên chính + 1 bác sỹ phụ mổ
+ Hai điều dưỡng: 1 điều dưỡng dụng cụ (chuẩn bị và trợ giúp dụng cụ trong phẫu thuật) + 1 điều dưỡng chạy ngoài phục vụ cho ca mổ.
- Kíp gây mê:
+ Một bác sỹ gây mê
+ Một điều dưỡng phụ mê
2. Phương tiện
Người bệnh được mê nội khí quản. Bộ dụng cụ mổ sọ thông thường
3. Người bệnh
Người bệnh được cạo tóc sạch sẽ. Đánh rửa sạch vùng mổ với xà phòng.
4. Hồ sơ bệnh án
Đầy đủ các thủ tục hành chính.
Phần chuyên môn: kiểm tra lại người bệnh, phim chụp cắt lớp vi tính, các xét nghiệm cơ bản, các xét nghiệm phục vụ phẫu thuật. Chỉ định mổ, giải thích rõ cho gia đình và viết cam kết mổ.
V. CÁC BƯỚC TIẾN HÀNH
- Tư thế người bệnh: nằm ngửa, đầu thẳng (nếu mở nắp sọ trán hai bên) hoặc hơi nghiêng sang bên đối diện (nếu mở nắp sọ trán - thái dương; hoặc mở nắp sọ nửa bán cầu).
- Rạch da:
+ Phẫu thuật mở nắp sọ trán hai bên: đường rạch đi từ điểm trên cung tiếp gò má (tối thiểu là 0,5cm), ở trước gờ bình nhĩ của tai khoảng 1cm. Đường rạch sau đó đi lên trên, ở vùng thái dương, rồi ra trước đến vùng trán, sang vùng trán bên đối diện rồi xuống điểm đối xứng với điểm bắt đầu (hình 1).
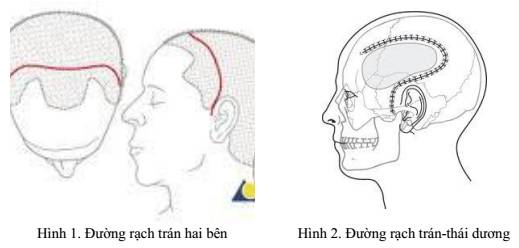
+ Phẫu thuật mở nắp sọ giải ép trán - thái dương đỉnh: đường rạch bắt đầu từ điểm trước bình nhĩ tai (giống như đường rạch trán ở trên), đi lên trên, đến ngang mức bờ trên của tai thì quay ra sau, rồi vòng lên trên, ra trước và đi qua đường giữa, tạo thành một hình giống như dấu “hỏi”. (hình 2)
+ Bóc tách da và tổ chức dưới da: Bóc cân cơ thái dương ra khỏi cơ, liền với màng xương vùng trán (để làm vật liệu vá chùng màng cứng sau này). Cắt mảnh cân cơ - màng xương ra ngoài, bảo quản trong huyết thanh đẳng trương có pha kháng sinh (Gentamycin).
- Mở nắp sọ: khoan từ 4 - 6 lỗ ở vùng định mở nắp sọ, tách màng cứng ra khỏi bản trong xương sọ, cắt xương sọ giữa các lỗ khoan. Kích thước vùng mở nắp sọ trong phẫu thuật mở nắp sọ giải ép càng lớn càng tốt (tối thiểu nhất là 7x7 cm). Vùng chèn ép nhiều nhất là ở trán nền và thái dương nền do vậy phẫu thuật mở nắp sọ giải ép nhất thiết phải mở được vùng trán nền (tiếp cận được với vùng nền sọ trán) và vùng thái dương nền (tiếp cận được với tầng giữa nền sọ).
- Khâu treo màng cứng, mở màng cứng (hình chữ thập hoặc theo đường mở nắp sọ, phần cuống nằm ở nền sọ).
- Lấy máu tụ: dưới màng cứng, trong não…
- Đóng kín khoang dưới màng cứng, vá chùng màng cứng bằng mảnh cân cơ - màng xương đã chuẩn bị. Khâu vắt, chỉ Prolène 4/0.
- Đặt 1 dẫn lưu ngoài màng cứng.
- Đóng vết mổ theo các lớp giải phẫu.
VI. THEO DÕI
Sau mổ người bệnh cần phải được điều trị và theo dõi tại phòng hồi sức:
- Tiếp tục sử dụng an thần, thở máy
- Theo dõi chảy máu vết mổ, dẫn lưu
- Rút dẫn lưu sau 48h
VII. XỬ TRÍ TAI BIẾN
1. Chảy máu: mổ lại để lấy máu tụ, tìm nguồn chảy máu và cầm máu
2. Phù não tiến triển: Xác định và điều trị theo nguyên nhân
3. Mất máu do phẫu thuật: truyền máu theo chỉ định
4. Nhiễm trùng: điều trị theo kháng sinh đồ (cấy máu, cấy dịch não tủy, cấy mủ hoặc dịch từ vết mổ…)
- 1Quyết định 705/QĐ-BYT năm 2014 hướng dẫn quy trình kỹ thuật khám, chữa bệnh chuyên ngành Y học hạt nhân do Bộ trưởng Bộ Y tế ban hành
- 2Quyết định 1981/QĐ-BYT năm 2014 về tài liệu "Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Hô hấp" do Bộ trưởng Bộ Y tế ban hành
- 3Quyết định 196/QĐ-BYT năm 2014 về tài liệu “Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa- chuyên khoa Phẫu thuật tiết niệu" do Bộ trưởng Bộ Y tế ban hành
- 4Quyết định 199/QĐ-BYT năm 2014 về tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa- chuyên khoa Nắn chỉnh hình, bó bột do Bộ trưởng Bộ Y tế ban hành
- 5Quyết định 198/QĐ-BYT năm 2014 về tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa - chuyên khoa Phẫu thuật chấn thương chỉnh hình, Phẫu thuật cột sống do Bộ trưởng Bộ Y tế ban hành
- 6Quyết định 201/QĐ-BYT năm 2014 về tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa - chuyên khoa Phẫu thuật tiêu hóa và Phẫu thuật nội soi do Bộ trưởng Bộ Y tế ban hành
- 7Quyết định 1904/QĐ-BYT năm 2014 về tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Hồi sức, cấp cứu và chống độc do Bộ trưởng Bộ Y tế ban hành
- 8Quyết định 5590/QĐ-BYT năm 2017 về tài liệu Hướng dẫn quy trình kỹ thuật Ngoại khoa, chuyên khoa Phẫu thuật Thần kinh do Bộ Y tế ban hành
- 1Luật khám bệnh, chữa bệnh năm 2009
- 2Nghị định 63/2012/NĐ-CP quy định chức năng, nhiệm vụ, quyền hạn và cơ cấu tổ chức của Bộ Y tế
- 3Quyết định 705/QĐ-BYT năm 2014 hướng dẫn quy trình kỹ thuật khám, chữa bệnh chuyên ngành Y học hạt nhân do Bộ trưởng Bộ Y tế ban hành
- 4Quyết định 1981/QĐ-BYT năm 2014 về tài liệu "Hướng dẫn quy trình kỹ thuật Nội khoa, chuyên ngành Hô hấp" do Bộ trưởng Bộ Y tế ban hành
- 5Quyết định 196/QĐ-BYT năm 2014 về tài liệu “Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa- chuyên khoa Phẫu thuật tiết niệu" do Bộ trưởng Bộ Y tế ban hành
- 6Quyết định 199/QĐ-BYT năm 2014 về tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa- chuyên khoa Nắn chỉnh hình, bó bột do Bộ trưởng Bộ Y tế ban hành
- 7Quyết định 198/QĐ-BYT năm 2014 về tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa - chuyên khoa Phẫu thuật chấn thương chỉnh hình, Phẫu thuật cột sống do Bộ trưởng Bộ Y tế ban hành
- 8Quyết định 201/QĐ-BYT năm 2014 về tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa - chuyên khoa Phẫu thuật tiêu hóa và Phẫu thuật nội soi do Bộ trưởng Bộ Y tế ban hành
- 9Quyết định 1904/QĐ-BYT năm 2014 về tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Hồi sức, cấp cứu và chống độc do Bộ trưởng Bộ Y tế ban hành
- 10Quyết định 5590/QĐ-BYT năm 2017 về tài liệu Hướng dẫn quy trình kỹ thuật Ngoại khoa, chuyên khoa Phẫu thuật Thần kinh do Bộ Y tế ban hành
Quyết định 200/QĐ-BYT năm 2014 về tài liệu Hướng dẫn quy trình kỹ thuật chuyên ngành Ngoại khoa - chuyên khoa Phẫu thuật thần kinh do Bộ trưởng Bộ Y tế ban hành
- Số hiệu: 200/QĐ-BYT
- Loại văn bản: Quyết định
- Ngày ban hành: 16/01/2014
- Nơi ban hành: Bộ Y tế
- Người ký: Nguyễn Thị Xuyên
- Ngày công báo: Đang cập nhật
- Số công báo: Đang cập nhật
- Ngày hiệu lực: 16/01/2014
- Tình trạng hiệu lực: Kiểm tra

